| AVITAMINOSIS A Historia: Desde Hipócrates se conocen los
cuadros xeroftálmicos y los hemeralópicos, unas veces asociados y otras separados. Bitot
(1859) observó en niños con xeroftalmía hemeralópica del Hospital Infantil de Burdeos
engrosamientos degenerativos de la conjuntiva bulbar expuesta, conocidos desde entonces
como manchas de Bitot. Stepp (1909) extrajo con éter y alcohol la fracción grasa de los
alimentos y la administró a ratones, que murieron al poco tiempo. Tras la segunda guerra
mundial se observó que esta fracción grasa tenía una fracción antixeroftálmica
(vitamina A) y otra antirraquítica (vitamina D). Mori (1922) y Yudkin et al (1922)
observaron la histopatología de las primeras manifestaciones oculares aparecidas en ratas
carentes del principio vitamínico. Hasta 1929-31 no se supo que la vitamina A era un b
-caroteno y se determinó su estructura química. Por este tiempo se determinó en el
humano que las degeneraciones iniciales por hipovitaminosis A están en las células
caliciformes (Kreiker 1930) y en el epitelio de los dacriodocos de las glándulas
acuoserosas (Collins 1931). Más tarde se determinó que el cuadro lesional era más
amplio, ya que la vitamina A está implicada en el metabolismo de las estructuras
intracelulares: lisosomas, síntesis de glucoproteinas, metabolismo de los
mucopolisacáridos, formación de hormonas esteroides, etc.
Las causas más frecuentes de
hipovitaminosis A es la desnutrición en los pueblos subdesarrollados -en los que es la
principal causa de ceguera infantil-, y el alcoholismo en los desarrollados.
Clínica: La avitaminosis A
provoca xeroftalmia, hemeralopia, escamosidad cutánea y frecuentemente esterilidad
masculina y alteración del ciclo menstrual femenino.
La clínica dacriológica evoluciona en 3
fases. La OMS las secuencia así:
Signos primarios
X1A Xerosis conjuntival
X1B manchas de Bitot y xerosis conjuntival
X2 Xerosis corneal
X3A Ulceración corneal con xerosis
X3B Queratomalacia
Signos secundarios
XN Ceguera nocturna
XF Fundus oculi xeroftálmico
XS Cicatriz corneal
En la primera fase, todas las
células epiteliales de las glándulas, cuenca y vías lacrimales inician un proceso
metaplásico que se hace más manifiesto en las células mucíparas. La sensación de
sequedad, quemor y arenilla suele desencadenar una lacrimación seromucosa refleja, por lo
que suele haber un tisc/but bajo con Schirmer alto. El primer signo exploratorio es según
Sommer et al 1979 la queratopatía epitelial punctata, detectable con fluoresceína.
En la segunda fase, la metaplasia
epitelial progresa y el epitelio se va haciendo de tipo queratinizado. La células
caliciformes casi desaparecen y las acuoserosas disminuyen su secreción, lo que inicia
una disminución del volumen lacrimal pese al estado irritativo del ojo; a la
hiposecreción contribuye la obstrucción de algunos conductillos glandulares. El epitelio
corneal se altera por su metaplasia intrínseca y por la alteración de la película
lacrimal. Como signos clínicos objetivos hay meniscos lacrimales escasos, conjuntiva
irritada con superficie lustrosa y manchas de Bitot (figura 14-1), córnea con áreas de
epitelio algo opacas, queratopatía punctata, prueba de Schirmer baja y tisc/but bajo.
Como síntoma clínicos subjetivos hay sensación de sequedad ocular e irritación ocular,
inferiores a las que el estado de la córnea haría suponer, debido a que ésta se halla
hipostésica.
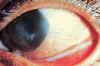 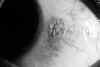
Figura 14-1. Xeroftalmía por
avitaminosis A, izquierda grado X3A de la OMS. Hay hiposecreción acuoserosa,
hiposecreción mucosa con formación de grumos mucínicos, retención de las glándulas de
Meibomio, mancha de Bitot en el trígono conjuntival lateral, y ulceraciones y opacidades
corneales. Derecha, mancha de Bitot de tipo espumoso.
Aunque la OMS incluye las manchas de
Bitot como signo necesario para la fase X1B, hay casos en las que éstas no se presentan
(Bernardino 1991, Rodríguez et al 1993)
En la tercera fase la
queratinización epitelial progresa con gran afectación de todos los elementos
glandulares. La queratodistrofia afecta al estroma corneal que desarrolla una
queratomalacia (reblandecimiento corneal).
Como signos clínicos objetivos, la
producción lacrimal es mínima, la superficie conjuntival es de aspecto grasiento y seco,
y la córnea se hace paulatinamente opalescente, y puede ulcerarse y llegar a la
perforación. Como síntoma clínicos subjetivos, hay molestias irritativas moderadas y
fuerte disminución de visión. Según Sen et al 1979, la IgA lacrimal aumenta, mientras
que la IgG apenas se modifica.
Rodríguez et al 1993 señalan la
importancia del desencadenamiento en los niños del cuadro xeroftálmico, cuando a una
malnutrición proteica o calórica se sobreañade una enfermedad sistémica, como el
sarampión.
ALCOHOLISMO
El alcoholismo puede producir
avitaminosis A, a través de una mala absorción intestinal y de un mayor consumo. En
consecuencia determina una pérdida de células caliciformes con la consiguiente
mucindeficiencia. Puede añadirse hemeralopía y deslumbramiento.
Las células caliciformes degeneradas por
avitaminosis A regeneran con rapidez al suministrar al paciente la vitamina deficitaria.
Sullivan et al 1973 en alcohólicos crónicos con ausencia total de células caliciformes
en la muestra de biopsia conjuntival observaron que a las 3 semanas de tratamiento con
vitamina A ya reaparecían parcialmente, y a las 9 semanas se había normalizado tanto el
número de células caliciformes como el aspecto de la mucosa.
DESHIDRATACIÓN
Las deshidrataciones pueden ser por falta
de ingéstión o por pérdida a hídrica. Se manifiestan de forma aguda (sudoración
profusa, diarrea severa) o crónica (hiperdiuresis por diabetes mellitus o diabetes
insipidus, medicación con diuréticos, ingestión habitualmente escasa de líquidos).
Las pequeñas depleciones hídricas no se
manifiestan en la secreción lacrimal.
Las moderadas depleciones hídricas
producen una reducción de la secreción acuoserosa que puede agravar un ojo seco
preexistente, pero por sí solas sólo son capaces de manifestar sequedades de grados
clínicos 1. Aparte de las causas ya indicadas, estas faltas de suficiente ingestión
hídrica es frecuente en personas que comen en comedores de fábricas o en aviones con
suministro de bebidas limitado. A menudo, el grado 1 de ojo seco sólo se manifiesta en
situaciones de sobrecarga, tales como ambiente muy seco, corrientes de aire o porte de
lentillas corneales. Malbrel et al (1977) encontraron que numerosas personas con una
prueba de Schirmer baja la normalizaban con sólo beber mayor cantidad de agua.
Las grandes depleciones hídricas
disminuyen más la secreción lacrimal, pero en estos casos la sintomatología de ojo seco
pasa inadvertida por la notoria afectación general del paciente.
HIPONUTRICIÓN
Ya Alessandro (1912) observó que el
ayuno completo y prolongado disminuye la cantidad de secreción lacrimal. Las dietas
hipoproteicas producen degeneración de diversos sistemas glandulares (lacrimal, salival,
pancreático), como se ha comprobado en animales (Ratnakar 1978) y humanos (Trowell et
al.1954). La disminución cuantitativa se acompaña de disminución de la lisozima
((McMurray et al 1977, Watson et al 1978) y de la IgA (Watson et al)
CARENCIA GRASA
Dietas carentes en grasas pueden
determinar hipovitaminosis A. Horrobin 1980 cita la deficiencia de prostaglandina E1 como
causa de ojo seco.
AVITAMINOSIS B2
La arrivoflavinosis puede simular un SS
en algunos aspectos (Lutmann et al 1946)
AVITAMINOSIS B12, FERROPENIA
El síndrome de Plummer-Vinson es una
alteración de mucosas gástricas (disfagia, úlceras gástricas, almorranas) que aparece
por carencia de hierro y complejo vitamínico B.
Se acompaña de anemia microcítica
hipocroma, hallazgos radiográficos en la porción superior del esófago, atrofia de
mucosas, glositis y aclorhidria. En la cuenca lacrimal hay ojo seco con conjuntiva pálida
y venas ingurgitadas.
DEPLECIÓN DE POTASIO
En casos de depleción de potasio puede
manifestarse ojo seco, como parece deducirse del hallazgo de Flynn 1976, que a un paciente
de SS, que tenía una acidosis generalizada por nefropatía tubular, administró potasio
por vía general, y mejoró de su sequedad ocular, bucal y bronquial. No conocemos nuevas
aportaciones a que la depleción de potasio produzca sequedad ocular. |