|
Conseguir evitar la cirugía de las múltiples complicaciones que se
presentan en las uveítis de la artritis reumatoide juvenil nos lleva a
desarrollar el presente artículo.
La uveítis anterior o iridociclitis es una de las manifestaciones
extraarticulares más importantes y de mayor morbilidad de varias enfermedades
reumáticas infantiles y especialmente de la Artritis Idiopática Juvenil (AIJ),
también llamada Artritis Crónica Juvenil o Artritis Reumatoide Juvenil. En una
serie de 130 pacientes menores de 16 años diagnosticados de uveítis, la
artritis reumatoide juvenil representó el grupo más numeroso (41,5%) y fueron
los que tuvieron mayor nivel de complicaciones (1). La frecuencia de la uveítis
como complicación de la AIJ alcanza el 18% en la forma de comienzo
oligoarticular (2-4). Afecta más a las niñas con debut precoz de la artritis y
se asocia a la presencia de anticuerpos antinucleares (ANA). Estudios recientes
han encontrado que el HLA DR5 es un factor de riesgo y el HLA DR1 podría ser un
factor protector (5,6). En la mayoría de los pacientes la uveítis es
asintomática y si no se trata puede conducir a pérdida de visión, por lo que
la exploración oftalmológica sistematizada de los niños con AIJ es obligada.
El grado de inflamación encontrado en el examen oftalmológico inicial y la
presentación de la uveítis previa a la artritis se han correlacionado con peor
pronóstico visual (7). Trabajos recientes describen una mejoría en el
pronóstico de esta complicación en probable relación con el diagnóstico y
tratamiento precoces (8). Desarrollar los parámetros y frecuencia en las
revisiones conjuntas de reumatología y oftalmología permite evitar que los
niños lleguen a la cirugía.

Figura 1. El comienzo insidioso en la ARJ se puede confundir con
malformaciones pupilares al dilatar el ojo. Si se observa el depósito
pigmentario en la cápsula cristaliniana podemos hacer diagnóstico diferencial
cuando la inflamación está silente.
EXPLORACIONES Y CLASIFICACIÓN
Presentamos un estudio de 234 niños diagnosticados de Artritis Idiopática
Juvenil en la Unidad de Reumatología Pediátrica del Hospital Infantil «La
Paz», durante los últimos 10 años y con un tiempo mínimo de evolución de 6
meses. Todos ellos fueron revisados periódicamente por el Servicio de
Oftalmología. El diagnóstico de AIJ se realizó según el término utilizado
en la reunión de expertos en Durban (9) que establece como tal la artritis de
causa desconocida en una o más articulaciones durante al menos 6 semanas. Para
la clasificación y mientras la propuesta de dicho grupo no sea adecuadamente
validada, se mantuvo la establecida por la American College of Rheumatology (10)
según el número de articulaciones inflamadas durante los 6 primeros meses:
pauci u oligoarticular (4 o menos articulaciones), poliarticular (5 o más
articulaciones) y sistémica si existía fiebre elevada en picos, con o sin
rash. El diagnóstico de artritis psoriásica se realizó siguiendo los
criterios de Vancouver (11) y el de Espondiloartropatía según el European
Spondylarthropathy Study Group (12). La distribución de los pacientes en
cada una de estas entidades se muestra en la tabla 1.
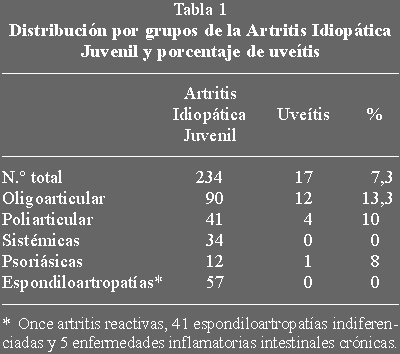
El diagnóstico de uveítis activa se realizó en base a encontrar células (Tyndall+),
proteínas en la cámara anterior (FLARG+) o precipitados queráticos recientes
en el endotelio corneal. Las sinequias, cataratas, queratopatía en banda,
glaucoma y atrofia ocular se consideraron complicaciones de uveítis.

Figura 2. La evolución de la ARJ pasa desapercibida para el
paciente sin componente perilímbico ni ojo rojo. La formación de catarata
puede dar complicaciones secundarias como glaucoma. La cirugía debe ser lo más
amplia posible con vitrectomía y sin inserción de lente intraocular.
Estudio estadístico.
Se utilizó el test de la chi cuadrado para la
comparación de porcentajes y se realizó un análisis estratificado por
diagnósticos para estudiar la relación de los ANA y del sexo con la uveítis
mediante el test de Mantel y Haenszel.

Figura 3. Cataratas, glaucoma y mínima inyección ciliar producida
por bloqueo pupilar representan grados extremos en esta patología pediátrica.
RESULTADOS
Características de los pacientes
Diecisiete niños (28 ojos) fueron diagnosticados de uveítis, lo que supone
una prevalencia de 7,3% en el total de los pacientes (tabla 1). La proporción
fue más alta en la forma oligoarticular donde alcanzó el 13,3%. Solo un
paciente de los doce diagnosticados de artritis psoriásica presentó esta
manifestación ocular.
Figura 4. Nunca hay en la ARJ hipopión e inyección ciliar típica
de otras uveítis.
La edad, sexo y características serológicas se muestran en la tabla 2. La
media de edad al diagnóstico de la artritis fue de 3,8 años en los pacientes
que desarrollaron uveítis frente a 7 entre los que no la presentaron
(p<0,001). En el análisis por diagnósticos la diferencia solo alcanzó
valores estadísticamente significativos en el grupo poliarticular.
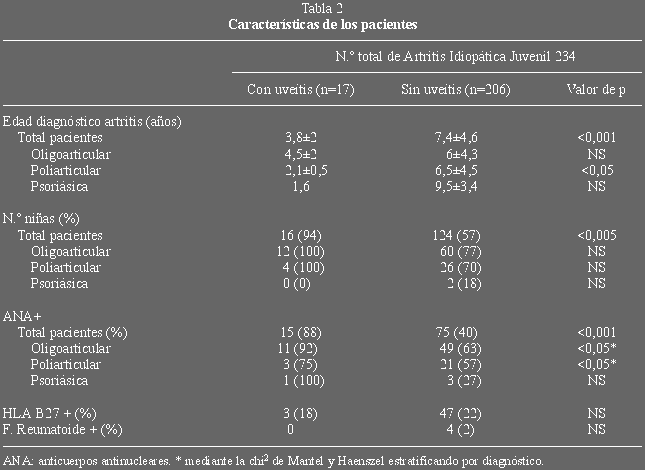
El porcentaje de niñas fue significativamente superior (p<0,001) en el
grupo de pacientes que desarrollaron uveítis. Cuando este dato fue analizado
según el diagnóstico, la proporción de niñas siguió siendo más alta en las
formas de comienzo oligo y poliarticular entre los pacientes que desarrollaron
uveítis, aunque la diferencia no resultó estadísticamente significativa. El
único paciente con uveítis en el grupo de las artritis psoriásicas era un
varón.

Figura 5. Cortes biomicroscópicos con afectación de cristalino e
iris en la ARJ. Obsérvese que no hay inyección ciliar.
Se investigó la presencia de anticuerpos antinucleares encontrándose una
positividad de 88% en los niños con uveítis frente al 40% en los que no
presentaron esta complicación (p<0,001). Esta diferencia siguió siendo
significativa para el grupo oligo y poliarticular cuando se realizó una
estratificación por diagnósticos. El porcentaje de HLA B27 y de Factor
Reumatoide no mostró diferencias significativas entre los grupos con y sin
uveítis.
Características de la uveítis
La inflamación ocular afectó a 28 ojos y en todos ellos se trató de una
uveítis anterior o iridociclitis. Al diagnóstico de la alteración
oftalmológica la edad de los niños mostró una media de 4,5 años ± 1,6
(rango de 2 a 8). El tiempo que transcurrió entre el diagnóstico de la
artritis y el de la uveítis fue de 6 meses ± 1,5 hasta un máximo de 3,5
años. En dos casos la uveítis precedió al diagnóstico de artritis durante 2
años. Se objetivaron un total de 37 episodios de actividad con una duración
media de 62 días (15 a 300). La presentación fue asintomática en 13 pacientes
(27 de los 37 episodios), descubriéndose en el examen oftalmológico rutinario.
En el resto de los casos los síntomas oculares por orden de frecuencia fueron:
enrojecimiento, dolor o prurito, visión borrosa, fotofobia, lagrimeo y opacidad
corneal. Entre los pacientes seguidos durante más de 1 año, tres presentaron
un solo episodio de actividad de la uveítis, cinco sufrieron entre 2 y 5 y una
niña llegó a presentar 9 episodios. La afectación fue bilateral en 11 niños
(65%) aunque sólo en 14 episodios (38%). En la mayoría de las ocasiones (61%
de los episodios) la uveítis apareció cuando la artritis se encontraba
inactiva.
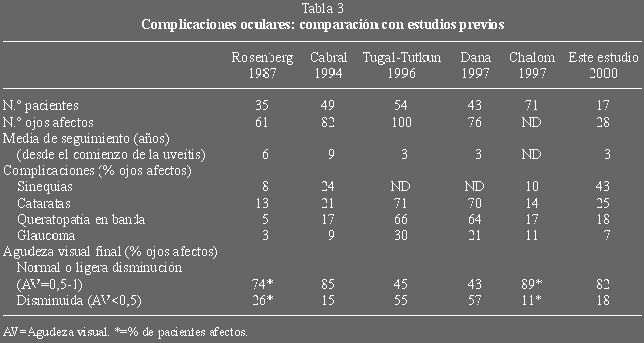
Complicaciones
Aparecieron en nueve pacientes y en 15 ojos (53% de los 28 afectados), todas
ellas en los niños con más de un año de evolución. En la ta bla 3 se
muestran las diferentes complicaciones y se comparan con las encontradas por
otros autores. Al finalizar el estudio, 24 ojos (82% de los afectados)
presentaban una agudeza visual (AV) normal o ligeramente disminuida (AV=0,5-1)
uno mostró disminución moderada (AV=0,2) y cuatro ojos de 3 niños una
pérdida marcada de la agudeza visual (AV<0,1). La disminución de AV
moderada o marcada correspondía a niños con uveítis de más de 5 años de
evolución y entre ellos se encontraban las dos niñas en las que el
diagnóstico de la uveítis precedió al de la artritis. Una de ellas fue la que
presentó mayor número de episodios de actividad inflamatoria. El diagnóstico
se hizo en ambas por presentar síntomas oculares pero en una de ellas motivado
por alteración visual ya secundaria a cataratas, lo que implica que la uveítis
llevaba tiempo de evolución sin haber sido detectada. En ambos casos cuando se
diagnosticó la artritis (pauciarticular, con afectación exclusiva de un
tobillo en ambas) ya presentaban atrofia importante de gemelos en el miembro
afecto, lo que sin duda se debía a un proceso de larga evolución que había
pasado desapercibido. Entre las otras dos pacientes con disminución importante
de la visión el diagnóstico de la artritis coincidió con el de la uveítis,
siendo esta sintomática en una de ellas.

Figura 6. A veces es imposible salvar la pupila cuando realizamos
vitrectomías en estos niños.
Tratamiento
Todos los pacientes recibieron tratamiento local con corticosteroides (CE)
tópicos y cicloplégico en los episodios. Cinco veces se administraron
inyecciones perioculares de Acetato de Triamcinolona. Tres niños en 7 episodios
fueron tratados con corticoides sistémicos por persistencia de la actividad
inflamatoria ocular. Dos pacientes recibieron metotrexato (MTX) subcutáneo por
recidivas frecuentes, con respuesta aparentemente favorable, uno de los cuales
había recibido previamente ciclosporina. Se realizó cirugía en 6 ojos de 5
niños: lensectomía y vitrectomía en todos ellos y cirugía de glaucoma en
uno.

Figura 7. Las opacidades cristalinianas secundarias al tratamiento
corticoideo deben ser seguidas periódicamente.
COMENTARIOS
La frecuencia de uveítis en AIJ en nuestra serie fue de 7,3%, elevándose a
13,3% en el caso de las formas de comienzo oligoarticular. Afectó como en el
resto de los estudios (1-4,13-19) más a las niñas con comienzo temprano de la
artritis y se asoció significativamente a la presencia en suero de anticuerpos
antinucleares. La uveítis se detectó en los 4 años siguientes al diagnóstico
de la artritis y en dos casos previo a la misma. Como en otros estudios, la
mayoría de los episodios de actividad inflamatoria cursaron de forma
asintomática, descubriéndose por examen programado, por lo que se recomienda
exploración oftalmológica periódica con una frecuencia variable dependiendo
del riesgo, como se muestra en la tabla 4 (20-23). En menos ocasiones los
pacientes presentaron síntomas, siendo el más frecuente el enrojecimiento
ocular. La actividad de la enfermedad ocular no coincidió con actividad de la
artritis en la mayor parte de las veces, al igual que lo referido por otros
autores (13). En un porcentaje considerable de pacientes aparecieron
complicaciones, que en 4 ojos (14% del total de afectados) ocasionaron pérdida
importante de la agudeza visual. Entre estos pacientes se encontraban las dos
niñas en las que el diagnóstico de la uveítis se realizó previo al de la
artritis, con la posibilidad de que la enfermedad ocular llevase tiempo de
evolución sin haber sido diagnosticada. En nuestro grupo de pacientes las
sinequias posteriores representaron las complicaciones más frecuentes,
alcanzando el 43% de los ojos afectados. En ocasiones, éstas podían apreciarse
al examen simple del ojo como una irregularidad de los bordes de las pupilas.
Todos los pacientes con AV disminuida presentaron cataratas, queratopatía en
banda y sinequias posteriores.

El tratamiento debe ser controlado por un oftalmólogo experto en esta
patología. Consiste inicialmente en colirios de corticosteroides y midriáticos
para disminuir la inflamación y prevenir las sinequias posteriores (25). En
algunos casos se requieren inyecciones perioculares de CE y en los más severos
puede ser necesario administrarlos por vía sistémica. En pacientes con
múltiples recidivas debe valorarse el empleo de un inmunosupresor, como puede
ser la Ciclosporina o el Metotrexato (26,27).
La detección y tratamiento precoz de la uveítis en niños con AIJ mediante
exploraciones oftalmológicas periódicas conduce a la disminución de las
complicaciones ocasionadas por la inflamación crónica y asintomática que con
frecuencia padecen estos pacientes.
BIBLIOGRAFÍA
- Tugal-Tutkun I, Havrlikova K, Power WJ, Foster CS. Changing patterns in
uveítis of childhood. Ophtalmology 1996; 103: 375-383.
- Duffy CM, Watanabe KN, Polomeno R, Gibbon M, Yang H, Platt R. Prevalence
and severity of chronic uveítis in children with juvenile arthritis. Ann Rheum
Dis 1999 (Abstracts 309).
- Kotaniemi K, Kaipiainen Seppanen O, Savolainen A, Karma A. A
population-based study on uveítis in juvenile rheumatoid arthritis. Clin Exp
Rheumatol 1999; 17: 119-122.
- Anderson Gare B, Fasth A. The natural history of juvenile chronic
arthritis: a population based cohort study. 1. Onset and disease process. J
Rheumatol 1995; 22: 295-307.
- Malagon C, Van Kerckhove C, Giannini EH, Taylor J, Lovell DJ, Levinson JE,
et al. The iridocyclitis of early onset pauciarticular juvenile rheumatoid
arthritis: outcome in immunogenetically characterized patients. J Rheumatol
1992; 19: 160-163.
- Giannini EH, Malagon CN, Van Kerckhove C, Taylor J, Lovell DJ, Levinson
JE, et al. Longitudinal analysis of HLA associated risks for iridocyclitis in
juvenile rheumatoid arthritis. J Rheumatol l991; 18: 1.394-1.397.
- Wolf MD, Lichter PR, Ragsdale CG. Prognostic Factors in the uveítis of
Juvenile Rheumatoid Arthritis. Ophthalmology 1987; 94: 1.242-1.248.
- Sherry D D, Mellins E D, Wedgwood R. Decreasing severity of chronic
uveítis in children with pauciarticular arthritis. Am J Dis Child 1991; 145:
1.026-1.028.
- Petty RE, Southwood TR, Baum J, Bhettay E, Glass DN, Manners P, et al.
Revision of the proposed classification criteria for juvenile idiophatic
arthritis: Durban,1997. J Rheumatol 1998; 25: 1.991-1.994.
- Brewer EJ, Bass J, Baum J, Cassidy JT, Fink C, Jacobs J, et al. Current
proposed revision of JRA criteria. Arthritis Rheum 1977; 20(Suppl): 195-199.
- Southwood TR, Petty RE, Malleson PN, Delgado EA, Hunt DWC, Wood B,
Schroeder ML. Psoriatic arthritis in children. Arthritis Rheum 1989; 32:
1.007-1.013.
- Dougados M, Linden S, Juhlin R, Huitfeldt B, Amor B, Calin A, Cats A,
Dijkmans B, Oliveiri I, Pasero G, Veys E, Zeidler H. The European
Spondyloarthropathy Study Group preliminary criteria for the classification of
spondyloarthropathy. Arthritis Rheum 1991; 34: 1.218-1.227.
- Rosenberg AM, Oen KG. The relationship between ocular and articular
disease activity in children with juvenile rheumatoid arthritis and associated
uveítis. Arthritis Rheum 1986; 29: 797-800.
- Rosenberg AM. Uveítis associated with juvenile rheumatoid arthritis.
Semin Arthritis Rheum 1987; 16: 158-173.
- Cabral DA, Petty RE, Malleson PN, Ensworth S, McCormick A, Shroeder ML.
Visual prognosis in children with chronic anterior uveítis and arthritis. J
Rheumatol 1994; 21: 2.370-2.375.
- Dana MR, Merayo Lloves J, Schaumberg DA, Foster CS. Visual outcomes
prognosticators in juvenile rheumatoid arthritis associated uveítis.
Ophthalmology 1997; 104: 236-244.
- Chalom EC, Goldsmith DP, Koehler MA, Bittar B, Rose CD, Ostrov BE, Keenan
GF. Prevalence and outcome of uveítis in a regional cohort of pacients with
juvenile rheumatoid arthritis. J Rheumatol 1997; 24; 2.031-2.034.
- González I, Ferrer C, Pastor I, Vicente E, Pueyo M, Melcon B, Honrubia
FM. Afectación oftalmológica en la artritis crónica juvenil. Rev Esp Pediatr
1996; 52: 347-350.
- Kanski JJ. Juvenile arthritis and uveítis. Surv Ophthalmol 1990; 34:
253-267.
- Leak AM. Ophthalmological screening in seronegative juvenile chronic
arthritis: a personal view. Br J Rheumatol 1992; 31: 631-632.
- Southwood TR, Ryder CAJ. Ophthalmological screening in juvenile
arthritis: should the frequency of screening be based on the risk of developing
chronic iridocyclitis? Br J Rheumatol 1992; 31: 633-634.
- Yancey C, White P, Gross R. Guidelines for Ophthalmologic Examinations in
Children With Juvenile Rheumatoid Arthritis. Pediatrics 1993; 92: 295-296.
- Cassidy JT, Petty RE. Juvenile Rheumatoid Arthritis. En: Saunders Co
(ed.). Textbook of Pediatric Rheumatology. 3a ed. Philadelphia; 1995; 133-206.
- Boone MI, Moore TL, Cruz OA. Screening for uveítis in juvenile
rheumatoid arthritis. J Pediatr Ophthalmol Stabismus 1998; 35: 41-43.
- McCluskey PJ, Towler HMA, Lightman S. Management of chronic uveítis. BMJ
2000; 320: 555-558.
- Kilmartin DJ, Forrester JV, Dick AD. Cyclosporin A therapy in refractory
non-infectious childhood uveítis. Br J Ophthalmol 1998; 82: 737-742.
- Weiss AH, Wallace CA, Sherry DD. Methrotrexate for resistant chronic
uveítis in children with juvenile rheumatoid arthritis. J Pediatr 1998; 133:
266-268.
|