|
1. Planteamiento General Clínico-Diagnóstico
Dado que las endotropías constituyen una entidad compleja, en parte debido a
su diversidad, comenzaremos por referir algunas claves genéricas para luego
tratar, específicamente y en sucesivos capítulos, los principales tipos de
endotropías.
1.1. Concepto y claves para la clasificación diagnóstica
La endodesviación es una alteración oculomotora caracterizada por
una desviación convergente de los ejes visuales con respecto a la posición de
fijación de un objeto. Es el tipo más frecuente de desviación ocular y
representa más del 50% de los estrabismos de la población pediátrica.
Es tal la variedad de endodesviaciones, que existen multitud de
clasificaciones, según el criterio elegido como primordial (1-3). Las claves
para llegar a una correcta catalogación diagnóstica son las siguientes:
• Expresión en el tiempo:
— Endoforia (E): estrabismos latentes que en visión binocular
generalmente no se manifiestan, porque tienen un buen control fusional.
— Endotropía intermitente [E(T)]: endodesviaciones que
espontáneamente llegan a ser manifiestas, pero que intermitentemente tienen
control fusional.
— Endotropía permanente (ET): desviaciones fijas que no poseen
control por mecanismos fusionales normales. Estas últimas comprenden la gran
mayoría de las endodesviaciones.
• Grado de comitancia-incomitancia:
Pequeñas diferencias en el ángulo de estrabismo en las distintas posiciones
de la mirada, valoradas con el test de cover con prismas, no son inconsistentes
con el diagnóstico de estrabismo comitante. Cuando la incomitancia es grande
hay que sospechar la presencia de paresia-parálisis, si el test de ducción
pasiva es negativo, o de restricción, si dicho test es positivo. La
persistencia del grado de desviación (comitancia) ha de explorarse en la
posición primaria de la mirada, fijando de lejos (6 metros) y fijando de cerca
(33 cm) para valorar la incomitancia lejos-cerca, así como en
dextro-levoversión (incomitancia horizontal) y en supra-infraversión de 30º
(incomitancia vertical de los síndromes alfabéticos «A», «V» o «X»).
• Edad de expresión:
— ET que se expresan antes de los 6 meses: en la inmensa mayoría se
tratará de ET congénita (ET infantil esencial). El diagnóstico
diferencial deberá realizarse con aquellas ET literalmente congénitas que, por
tanto, podrán expresarse desde el mismo momento del nacimiento:
* Cuadros incomitantes:
- Restricciones (fibrosis congénita, síndromes de Duane tipo I,
Moebius, etc.).
- Parálisis/paresias del VI par (congénitas o adquiridas precoces).
* Cuadros comitantes:
- ET acomodativas refractivas (adquiridas) que, ocasionalmente,
podrán presentarse en estas edades, normalmente con hipermetropía relevante.
- Síndromes de compensación (bloqueo) del nistagmus, que consisten
en esfuerzos de convergencia, los cuales disminuyen o compensan la intensidad de
un nistagmus congénito manifiesto.
Cualquier ET que no esté presente desde el nacimiento, distinta de la ET
infantil esencial (ET congénita, que se expresa antes de los 6 meses), se
considera adquirida.
— ET que se exteriorizan normalmente entre los últimos meses del primer
año y los 5-6 años.
* En la mayoría de las ocasiones se tratará de ET comitante adquirida
(no acomodativa) o de ET acomodativa. Pero también podrá tratarse,
con una frecuencia menor, de ET parcialmente acomodativa, microtropía o ET
cíclica.
* En la práctica, será útil la distinción entre las ET que se manifiestan
en el primer año de la vida (ET del lactante o ET de aparición
precoz) y aquéllas que lo hacen a partir del primer año (ET de la
infancia o ET infantil). Sin embargo, para los autores anglosajones
el término «infantil» se refiere a las ET que aparecen durante el primer
año, por lo que la utilización de este término puede resultar confusa en
algunas ocasiones.
— La ET adquirida asociada a miopía suele presentarse,
aproximadamente, entre los 5 y los 8 años.
— Las ET adquiridas en pacientes visualmente maduros (mayores de 8 años),
se denominan ET del adulto o ET aguda del adulto.
• Componente acomodativo:
— La ET acomodativa refractiva obedece a un error refractivo,
normalmente hipermetropía alta.
— La ET acomodativa no refractiva suele generar incomitancia
lejos-cerca por elevada relación convergencia acomodativa/acomodación (CA/A).
— En ocasiones aparece una ET acomodativa mixta, con un componente
refractivo que se corrige mediante la utilización de lentes biconvexas y un
ángulo de desviación residual con incomitancia lejos-cerca debido a una
relación CA/A elevada.
— Es posible observar una ET parcialmente acomodativa, sin
incomitancia lejos-cerca, cuyo ángulo de desviación no se corrige por completo
con el uso de gafas.
• Exceso de convergencia no acomodativa: no toda endodesviación con
disparidad lejos-cerca, denominada ET tipo exceso de convergencia, está
ocasionada por una elevada CA/A. También pueden desencadenarla el exceso de
convergencia proximal, de convergencia tónica, o de ambas.
1.2. Fisiopatogenia
En la génesis de la endodesviación intervienen causas diversas:
fundamentalmente refractivo-acomodativas, inervacionales, mecánicas,
anatómicas y sensoriales.
La causa más común es la tendencia hacia la endodesviación promovida por
el esfuerzo acomodativo: la hipermetropía y la relación CA/A anormal son dos
factores de riesgo íntimamente ligados entre sí. La influencia que ejercen es
variable según la forma clínica, desde moderada en la ET congénita, hasta
fundamental en la ET acomodativa.
La herencia, cuando actúa como factor de riesgo de la ET, es plurifactorial.
En sujetos congéneres afectados, los caracteres heredados y hasta su
penetrancia suelen ser los mismos. Es frecuente encontrar en una misma familia
sujetos con igual ángulo de desviación, grado de hipermetropía, relación
CA/A, y muchas veces ojo fijador. De ahí la importancia de la anamnesis en la
historia clínica.
1.3. Diagnóstico
Se basa en la anamnesis, así como en una completa exploración
oftalmológica, centrada en la medición de la desviación, así como en el
registro de los fenómenos motores y sensoriales acompañantes. La
endodesviación se presenta bajo multitud de formas clínicas pero, en general,
se asocia a manifestaciones sensoriales y/o motoras, tales como la tendencia a
desarrollar ambliopía en el ojo desviado, la correspondencia retiniana
anómala, la hiperfunción de los músculos oblicuos, el tortícolis ocular, el
nistagmus latente, la divergencia vertical disociada, etc. Por ello, las
peculiaridades diagnósticas serán especificadas al hablar de cada tipo de ET.
1.4. Diagnóstico Diferencial
La situación más frecuente de falsa endotropía (pseudoendotropía) es la
que acontece en presencia de un epicantus en niños de muy pocos meses. Suelen
tener el puente nasal ancho, plano, con pliegues epicantales mediales
prominentes, y con una distancia interpupilar pequeña. Las situaciones de
ángulo kappa negativo (reflejo pupilar desviado hacia el lado temporal) son
más infrecuentes.
2. Planteamiento General en el Tratamiento de las EndotropÍas
2.1. Introducción
Todo médico oftalmólogo tiene en su mente la idea de que los estrabismos
convergentes son el tipo más frecuente de alteración de la motilidad ocular
extrínseca y que, por tanto, debe enfrentarse a este cuadro en multitud de
ocasiones a lo largo de su práctica clínica. Por ello, desearía disponer de
una serie de recetas médico-quirúrgicas que le ayudaran a planificar el
tratamiento y le aseguraran un resultado predecible en cuanto al grado de
enderezamiento ocular que va a lograr actuando sobre un determinado músculo.
Sin embargo, esto no es posible. Cada tipo de ET responde de forma diferente
a un mismo planteamiento quirúrgico y, aun enfrentándonos a dos pacientes con
un estrabismo convergente de origen similar, no vamos a obtener el mismo
resultado aplicándoles idéntico tratamiento, ya que éste se ve influenciado
por gran cantidad de factores.
Para alcanzar el éxito debemos ser muy cuidadosos en todos y cada uno de los
pasos que finalmente nos van a llevar a tomar una decisión terapéutica y,
además, es imprescindible tener en cuenta una serie de variables que pueden
interferir en el resultado de un determinado tratamiento, en cada caso
específico.
Comenzaremos comentando una serie de pautas generales que debemos tener en
cuenta ante todo estrabismo convergente (4), para después esbozar el modo de
actuación más adecuado, a nuestro juicio, en cada tipo de ET (4).
2.2. Planificación del Procedimiento Terapéutico
El primer punto en la búsqueda de un tratamiento correcto es la realización
de una cuidadosa anamnesis y una exploración completa, que incluya refracción
ciclopléjica exacta, repitiéndola tantas veces como sea necesario hasta
asegurar la exactitud. Esto nos va a ayudar a clasificar la ET dentro del
subtipo que le corresponda.
En segundo lugar, es fundamental conocer todas las opciones terapéuticas
disponibles:
• Opciones médicas:
— Corrección refractiva.
— Oclusiones y penalizaciones.
— Prismas.
— Fármacos anticolinesterásicos.
— Ortóptica.
— Toxina botulínica (BTX).
• Opciones quirúrgicas: debemos tener presentes no sólo las técnicas
quirúrgicas existentes y los tipos de suturas y anestesias que podemos
utilizar, sino también qué cantidad de desviación corrige cada procedimiento,
realizado en nuestras propias manos.
Como tercer paso, debemos considerar todos aquellos factores que influyen en
la respuesta de las diversas categorías de ET a «cantidades» determinadas de
cirugía.
• Grado de desviación: se logra más corrección, por milímetro de
cirugía, en una ET de gran ángulo que en una de desviación moderada o leve.
• Edad del paciente: se produce más efecto por milímetro de retroceso o
resección en un niño o en un paciente con un ojo pequeño que en un adulto o
en un paciente con el ojo de mayor tamaño.
• Tiempo de evolución de la ET: se logra más efecto con la cirugía, si
ésta se lleva a cabo sobre una desviación de reciente aparición que si se
realiza en una muy evolucionada.
• Presencia o ausencia de ambliopía: los pacientes afectos de ET asociada
a una ambliopía pueden hipercorregirse con la misma cantidad de cirugía que
produciría una hipocorrección en un paciente sin ambliopía. Si existe
potencial de fusión es más probable que una leve hipocorrección logre una
desviación residual de pequeño ángulo estable y estéticamente aceptable.
• Incomitancia cerca-lejos: en la ET parcialmente acomodativa, sólo la
parte no acomodativa de la desviación debe tratarse quirúrgicamente. Si la ET
es mayor de lejos que de cerca es preferible actuar sobre los rectos laterales,
mientras que es mejor la cirugía sobre rectos medios cuando la desviación es
mayor de cerca, asociando una cirugía del hilo (Faden) si la ET de cerca es muy
intensa.
• Parálisis cerebral: en estos pacientes, cuanto más cefálico sea el
compromiso, más tiempo debe demorarse la cirugía. Si los pares craneales no
están afectados y existe sólo compromiso de las extremidades, los niños
pueden tratarse como los pacientes estrábicos habituales.
• Ducción pasiva: si mediante esta exploración identificamos fibrosis en
algún músculo, éste será sobre el que tengamos que actuar principalmente.
• Intervenciones quirúrgicas previas: es fundamental conocer su existencia
y la técnica que se utilizó, pues puede permitirnos identificar una posible
adherencia muscular o una desinserción que sea la responsable del cuadro.
• Tortícolis: debemos identificar qué ojo es el que causa la desviación
cefálica para actuar sobre él, aunque sea el ojo dominante y el que menor
desviación convergente presente.
• Componente vertical asociado (Síndrome en «A» o en «V»): su
presencia puede hacernos decidir el desplazamiento vertical de los músculos
rectos horizontales para corregir, en un mismo acto quirúrgico, tanto el
componente vertical como el horizontal del estrabismo. Por otro lado, la
actuación quirúrgica sobre los músculos oblicuos superiores cuando está
presente un Síndrome en «A» precisa hipercorregir ciertas ET para que el
resultado final sea el deseado.
2.3. Endotropía del lactante o precoz: endotropía congénita
Nos centramos en la ET congénita, por ser con mucho la ET precoz más
frecuente. Aunque existe controversia en cuanto a la edad en la que se debe
intervenir y la técnica a elegir, parece que el alineamiento precoz aumenta la
probabilidad de que se establezca una binocularidad que garantice un buen
resultado a largo plazo (5,9).
Consideramos criterio de curación ideal una ET menor de 5 dioptrías
prismáticas y aceptable una ET residual menor de 10 dioptrías prismáticas.
En cuanto a la tasa de éxito, se debe señalar que utilizando cirugía
uniforme (retroinserción de los músculos rectos medios, resección del
músculo recto lateral) se logra la curación en el 40-50% de los pacientes,
mientras que con la cirugía selectiva (corrección en un tiempo del componente
horizontal, vertical y oblicuo) el porcentaje de curación aumenta hasta el 80%
(10).
El planteamiento terapéutico va a depender de la edad del paciente y del
grado de ET (tablas 1 y 2) (1-3,11,12) (figuras 1 y 2).


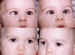
Figura 1. Estrabismo convergente esencial alternante y exotropía
posterior al tratamiento con toxina botulínica.

Figura 2. Estrabismo convergente esencial. Tratamiento con la
inyección de toxina botulínica y exotropía posterior al tratamiento.
2.4. Endotropía Adquirida Infantil
2.4.1. Endotropía Comitante no Acomodativa
En estos casos, la actitud variará dependiendo del tiempo transcurrido desde
el inicio del estrabismo y del grado de desviación. En los pacientes con
estrabismo de corta evolución, se recomienda iniciar el tratamiento con BTX en
los músculos rectos medios, independientemente del ángulo de desviación,
mientras que en aquellos con estrabismo evolucionado, la actitud dependerá de
la magnitud de la ET (11) (tabla 3).
En aquellos pacientes con ET menores de 20 dioptrías prismáticas, se
realizará cirugía sólo si no existe ambliopía y hay potencial de fusión.
En este tipo de ET recomendamos la retroinserción-resección como cirugía
de primera elección, según el siguiente cuadro (aunque la retroinserción
bimedial también puede ser válida) (1-4) (tabla 4).
No es recomendable superar los 5 mm de retroinserción ni los 8 mm de
resección.
Si se asocia un síndrome alfabético, hay que tener en cuenta que:
• La utilización previa de BTX sobre los músculos rectos medios nos
ayudará a averiguar si corrigiendo el componente horizontal desaparecerá
también el vertical o si, por el contrario, quedará un leve síndrome
alfabético que puede ser corregido con el desplazamiento vertical de los
músculos rectos horizontales. Si el síndrome en «A» o en «V» no se
modifica con la corrección de la ET, para eliminarlo se debe actuar de forma
conjunta sobre los músculos oblicuos y rectos horizontales.
• Cuando la ET adquirida comitante presente un síndrome en «A» hay que
tratarla haciendo los cálculos para corregir una desviación horizontal que sea
10 dioptrías prismáticas superior a la medida realmente en posición primaria,
muy especialmente si vamos a debilitar en gran medida los músculos oblicuos
superiores.
2.4.2. Endotropía Comitante Acomodativa
(1-4)
• ET Acomodativa Refractiva: en la ET acomodativa pura, el tratamiento se
inicia con la corrección del error refractivo bajo atropinización y con el uso
de lentes bifocales o progresivas.
• ET Acomodativa no Refractiva o ET Mixta: si con la graduación correcta
persiste una ET intermitente con signos astenópicos o una relación CA/A alta,
se puede realizar cirugía; se recomienda una retroinserción de los músculos
rectos medios de 4 mm con la técnica de Faden. Incluso podrá bastar sólo una
técnica de Faden bilateral, en los casos de elevado cociente CA/A, tanto en los
casos de microtropía como en aquéllos con fusión bifoveal (13).
• ET Parcialmente Acomodativa:
— Si la hipermetropía es leve (menor a 3 dioptrías) y la desviación con
las gafas supera las 25 dioptrías prismáticas, se prefiere la retroinserción
de los músculos rectos medios.
— Si la hipermetropía es moderada-severa (mayor de 3,5 dioptrías) se
puede recurrir a la utilización de BTX o esperar hasta los 4-5 años de edad
para decidir un tratamiento quirúrgico.
En todos estos casos es preferible tender a la hipocorrección, calculando la
cirugía como si existiera un 20-25% menos de ET de la que realmente observamos.
Por otro lado, el seguimiento de toda ET Acomodativa ha de extenderse durante
toda la adolescencia e incluso en el periodo de adulto joven, porque en un
porcentaje elevado de casos, aunque la hipermetropía haya disminuido, la
endodesviación acomodativa (fórica o trópica) persiste cuando se prescinde de
la corrección óptica o en caso de hipocorrección (14).
2.5. Endotropía del Adulto
(1-4)
Puesto que la edad pediátrica se considera ahora hasta los 18 años y dado
que la madurez visual se adquiere en torno a los 8-10 años, muchos de nuestros
pacientes adolescentes pueden presentar ET similares a las de la edad adulta.
Podríamos clasificarlas en tres subgrupos:
• ET infantiles evolucionadas, sin tratamientos previos.
• ET residuales o consecutivas.
• ET adquiridas (paréticas o restrictivas).
La actitud a adoptar sería la siguiente:
• En las desviaciones postquirúrgicas recientes y en las parálisis del VI
par craneal de corto tiempo de evolución se puede utilizar BTX sobre los
músculos rectos medios.
• En las parálisis evolucionadas:
— Si se encuentran en fase de endoforia, sería recomendable utilizar BTX.
— Si se encuentran en franca ET es preferible recurrir a la cirugía e
hipercorregir.
• En las ET secundarias a miopía magna normalmente hay que tender a
hipercorregir, realizando incluso el doble de cirugía (en mm) que para una ET
no miópica, pero la cirugía va a depender tanto del grado de desviación como
de la magnitud de la miopía:
— Con ET menores de 20 dioptrías prismáticas:
* Miopía de –5 dioptrías: retroinserción de los músculos rectos medios
de 4-5 mm.
* Miopía de –10 dioptrías: retroinserción de los músculos rectos medios
de 7-8 mm.
* Miopía de –20 dioptrías: retroinserción de los músculos rectos medios
de 10-12 mm.
— Con ET de entre 20 y 40 dioptrías prismáticas:
* Miopía de –5 a –10 dioptrías: Retroinserción de los músculos rectos
medios de 5 mm + resección de los músculos rectos laterales de 5-6 mm.
* Miopía de –20 dioptrías: Retroinserción de los músculos rectos medios
de 8-10 mm + resección de los músculos rectos laterales de 6-7 mm.
— Con ET de más de 40 dioptrías prismáticas: Retroinserción de los
músculos rectos medios de 10-15 mm + resección de los músculos rectos
laterales de 7-10 mm.
• Otros tipos de ET del adulto:
— Al contrario que en los subtipos anteriores, aquí debe tenderse a la
hipocorrección. La decisión de actuar sobre uno o ambos ojos dependerá de la
existencia de ambliopía.
* ET con ambliopía: si el ángulo de desviación es pequeño lo mejor es
intentar corregirlo actuando sólo sobre el ojo desviado, pero si existe
tortícolis o gran ángulo de desviación será necesario intervenir sobre ambos
ojos si el paciente no se niega a que se actúe también sobre el ojo no
desviado (figura 3).

Figura 3. Estrabismo convergente del adulto con ambliopía.
* ET sin ambliopía: se precisa intervenir sólo el ojo desviado si la
desviación es menor de 40 dioptrías prismáticas; si existe tortícolis o la
ET es mayor de 40 dioptrías prismáticas y tiene limitados los movimientos de
abducción, debemos realizar cirugía sobre ambos ojos.
— Para estos pacientes la cirugía más recomendada es la resección de los
músculos rectos laterales. Sin embargo, casi todos estos pacientes presentan
una fibrosis asociada de los músculos rectos medios, por lo que, si la ducción
pasiva es positiva sobre los músculos rectos medios, debemos añadir una
retroinserción de 5 mm.
— No debemos olvidar que en estas edades es posible utilizar en muchas
ocasiones la anestesia tópica y/o las suturas ajustables.
3. BIBLIOGRAFÍA
- Prieto-Díaz J, Souza-Dias C. Las esotropías. In: Prieto-Díaz J,
Souza-Dias C, eds. Estrabismo. 3.ª ed. Buenos Aires, Argentina. 1996; 4:
205-271.
- American Academy of Ophthalmology. Esodeviations. In: Pediatric
Ophthalmology and Strabismus. Basic and Clinical Science Course 1997-1998. San
Francisco, E.E.U.U. 1997; Section 6: 288-298.
- Von Noorden GK, Helveston EM. Strabismus: A decision making approach. 1st
ed. St. Louis, E.E.U.U.: Mosby-Year Book, Inc. 28-45. 1994; 88-103.
- Helveston EM. Estrabismos: atlas de cirugía. Ed. Médica Panamericana.
3.ª ed. Buenos Aires, Argentina. 1986; 15: 307-319.
- Ing MR. Early surgical alignment for congenital esotropia. J Pediatr
Ophthalmol Strabismus. 1983; 20: 11-18.
- Norcia AM, McNeer KW, Tucker MG, Williams SM, Hamer RD. Development of
binocular motion processing following oculinum injection in infantile esotropia.
Invest Ophthalmol Vis Sci. 1992; 33(suppl): 870.
- Norcia AM, Hamer RD, Jampolsky A, Orel-Bixler D. Plasticity of human
motion processing mechanisms following surgery for infantile esotropia. Vision
Res. 1995; 35: 3.279-3.296.
- Prieto-Díaz J, Prieto-Díaz I. Long term outcome of treated
congenital/infantile esotropia: does early surgical binocular alignment
restoring (subnormal) binocular vision guarantee stability? Binocul Vis
Strabismus Q. 1998; 13: 249-254.
- Helveston EM, Neely DF, Stidham DB, Wallace DK, Plager DA, Sprunger DT.
Results of early alignment of congenital esotropia. Ophthalmology. 1999; 106:
1.716-1.726.
- Keenan JM, Willshaw HE. Outcome of strabismus surgery in congenital
esotropia. British Journal of Ophthalmology. 1992; 76: 342-345.
- Gómez de Liaño R, Gómez de Liaño F, Gómez de Liaño P, Rodríguez
JM, Rodríguez J, Peñas J; (Alcon-Cusí S.A., ed.). Aplicación de la toxina
botulínica en oftalmología. Congreso de la Sociedad Castellano-leonesa de
Oftalmología (1997-Ávila). Barcelona: Domènec Pujades S.L.; 1997.
- Ruiz MF, Moreno M, Sánchez-Garrido CM, Díaz B, Rodríguez JM. Toxina
botulínica en el Síndrome de Ciancia. En: Arroyo ME, García G, Pérez JF
(eds). Memorias del XIII Congreso del Consejo Latinoamericano de Estrabismo
(CLADE-Acapulco-1998). 1.ª ed. México: Consejo Latinoamericano de Estrabismo;
1999' 106-112.
- Klainguti G, Strickler J, Presset C. Surgical treatment of accommodative
convergence excess esotropia. Study of 50 operated cases. Klin Monatsbl
Augenheilkd. 1998; 212: 291-293.
- Rutstein RP, Marsh-Tootle W. Clinical course of accommodative esotropia.
Optom Vis Sci. 1998; 75: 97-102.
|