|
Abordaremos el estudio de las endotrop�as (ET) que se manifiestan en el
primer a�o de vida, centr�ndonos en las m�s numerosas, que aparecen muy
precozmente (antes del 6.� mes), siendo la ET cong�nita la m�s
significativa. Aplazamos para el cap�tulo correspondiente el estudio profuso de
las ET que, pudiendo manifestarse de forma precoz, suelen hacerlo m�s bien a
partir del primer a�o. Tal es el caso de las ET adquiridas comitantes
(acomodativas o no), los estrabismos que con m�s frecuencia se presentan en la
pr�ctica diaria.
Desde que en 1980 el Dr. Scott1 introdujo la toxina botul�nica tipo A
(TBA) como alternativa a la cirug�a en el tratamiento del estrabismo,
numerosas publicaciones han difundido el uso exitoso del producto en muy
variados trastornos de la din�mica ocular: estrabismo (tanto en tratamiento
primario como en reintervenciones), paresias oculomotoras, nistagmo y
blefaroespasmo, entre otros (2-31). El �xito de la TBA en las endotrop�as de
los ni�os (6,7) hizo que durante la d�cada de los 90 la toxina se utilizara de
forma precoz, o al menos como primer abordaje, en el tratamiento de los
estrabismos que debutan durante los primeros meses de la vida, particularmente
en la ET cong�nita (13,14,16-21,24,26,27,30-32). Esta aplicaci�n precoz de la
toxina se ha visto favorecida por el creciente inter�s alcanzado por la
correcci�n quir�rgica precoz de las endotrop�as (33-51), en un intento de
igualar e incluso mejorar los resultados de la cirug�a, tanto desde el punto de
vista motor como sensorial. La eficacia de la toxina como alternativa a
la cirug�a, o como terapia coadyuvante, queda adem�s reflejada en un
cap�tulo aparte de la presente ponencia.
Con el fin de evaluar el papel de la cirug�a en el tratamiento de la ET
precoz o del lactante, hemos realizado recientemente un estudio retrospectivo
sobre una muestra de 51 pacientes del Servicio de Oftalmolog�a del Hospital
Ram�n y Cajal de Madrid: 11 de ellos tuvieron su primer contacto con nuestro
equipo antes de 1989 (d�cada 78-88), a�o a partir del cual comenzamos a hacer
generalizado el uso de la TBA en nuestros estrabismos. Los 40 restantes son de
la �etapa TBA� (primera visita en la d�cada 89-98). La distribuci�n
espec�fica de la ET precoz, que en alg�n momento ha requerido cirug�a
horizontal, se recoge en la tabla 1. Resulta evidente la abrumadora mayor�a de ET
cong�nita o S�ndrome de Ciancia. Sin embargo, hasta un 10% son ET esenciales
comitantes, la mayor�a adquiridas no acomodativas, otras parcialmente
acomodativas. Finalmente, los casos de ET acomodativa residual o
deteriorada presentaban una elevada relaci�n convergencia
acomodativa-acomodaci�n e incomitancia lejos-cerca. Nuestra muestra no es lo
suficientemente grande como para incluir trastornos cong�nitos como fibrosis,
S�ndrome de Duane, u otros que con relativa frecuencia se presentan, pero
plasma con claridad que ante cualquier subgrupo de estudio de ET precoz se ha de
ser estricto en la catalogaci�n diagn�stica, para no cometer el error de
considerar como ET cong�nita cuadros que, aunque debuten precozmente, no
lo son. La literatura espec�fica no est� exenta de tales errores, como parece
demostrar Kushner (20) al criticar ciertos trabajos de McNeer, precisamente
sobre esta patolog�a (16,19).

Pero, en muchas ocasiones, el reto del diagn�stico preciso no se aborda
teniendo delante un lactante, sino que el car�cter de aparici�n precoz ha de
extraerse de una correcta anamnesis, o mediante constataci�n fotogr�fica
porque, al menos en nuestro medio, el ni�o suele llegar a la consulta del
subespecialista relativamente tarde. En la citada muestra de 51 individuos
destaca el hecho de que, a pesar de tratarse en todos los casos de
endodesviaciones que se expresan dentro del primer a�o de vida, la primera
visita espec�ficamente estrabol�gica tiene lugar muy tarde, en torno a los 3,5
a�os de media, habiendo recibido la mayor�a oclusi�n como �nico
tratamiento, aparte de la correspondiente correcci�n �ptica en los casos
indicados.
Hoy en d�a, en nuestras manos, no es posible concebir protagonismo de una
forma aislada a la cirug�a del componente horizontal de la ET precoz, sin tener
en cuenta la importante participaci�n coadyuvante de la TBA. As�, en nuestras
40 ET precoces de la �etapa TBA� sometidas a alg�n tipo de cirug�a
horizontal, la toxina sobre los m�sculos rectos horizontales estuvo presente
como acto terap�utico, inicialmente o como reintervenci�n, en 27 casos
(67,5%). En 10 de ellos la inyecci�n fue sobre uno o los dos m�sculos rectos
laterales, para afrontar exotrop�as secundarias. G�mez de Lia�o et al. (23),
y Tejedor et al. (25,28,29), demuestran que la TBA es un procedimiento r�pido y
eficaz, que resulta tan efectivo como la reintervenci�n quir�rgica de la ET
residual o de la exotrop�a consecutiva, especialmente si se practica antes de
los primeros 3 meses desde la cirug�a inicial, o primeros 6 meses en el caso de
la ET precoz. A 17 casos (42,5%) se les administr� TBA como primer tratamiento.
La mitad de los 40 ni�os de la �etapa TBA� tuvieron su primer diagn�stico
especializado antes de los 3 a�os, la otra mitad, despu�s. Es evidente que la
indicaci�n de TBA como primera actitud abund� en el primer grupo: el 65% de
los 20 casos menores de 3 a�os en su primera visita, frente al 20% de los 20
mayores de 3 a�os, existiendo, por tanto, diferencias sensiblemente
significativas. Tal inclinaci�n terap�utica responde a que sab�amos que la
TBA tiene mayor efecto corrector en ni�os menores (11,12,31).
El hecho de que el 78% de la muestra global sit�e su tratamiento inicial en
la �etapa TBA�, con la consiguiente mejor�a de la endodesviaci�n, as� como
la abrumadora mayor�a de la ET cong�nita, frecuentemente acompa�ada de serios
problemas verticales y/o anisotr�picos, hicieron que la primera cirug�a
practicada sobre el componente horizontal fuera en realidad mixta, horizontal
m�s vertical y/o alfab�tica, en el 69% de las ocasiones, horizontal pura en el
29%, y s�lo vertical y/o alfab�tica en el 2%. Igualmente, de los siete casos
que no correspond�an a ET cong�nita, cinco requirieron cirug�a mixta en un
primer abordaje.
Comenzaremos el estudio por la ET cong�nita, la m�s frecuente de las
ET precoces.
I) ET CONG�NITA cl�sica, ET INFANTIL ESENCIAL, O S�NDROME DE CIANCIA
Los t�rminos pueden considerarse sin�nimos (52). La denominaci�n
�infantil� (53) hace referencia, en la terminolog�a anglosajona, a la
aparici�n del trastorno en los 6 primeros meses de la vida; �esencial� se
refiere al car�cter idiop�tico de la enfermedad. Pero hay autores que
defienden mantener la denominaci�n de �ET cong�nita�, debido a que las
principales facultades visuales se completan o maduran entre los 2 y 4 meses de
vida, no pudi�ndose hablar hasta entonces ni de ortotrop�a estable ni de
estrabismo esencial.
Por otro lado, para von Noorden (37), la limitaci�n bilateral de la
abducci�n (ABD) con el nistagmus pertinente (nistagmus de abducci�n)
es un hallazgo frecuente en este tipo de ET. Sin embargo, Ciancia considera que
dicho nistagmo y limitaci�n de la abducci�n forman parte de la ET cong�nita
propiamente dicha, por lo que �l lo denomina ET infantil con nistagmus en
abducci�n (EINA) (54-56). Prieto-D�az y Souza-Dias (57) denominan a esta
entidad S�ndrome de Ciancia, en honor a dicho autor. Consideran, por
tanto, a la ET cong�nita como un estrabismo incomitante, a diferencia de los
seguidores de von Noorden, que s�lo consideran incomitante aquellas ET
infantiles esenciales que presentan la limitaci�n de la abducci�n. Seg�n la
corriente de Ciancia, las ET que no presentan dicho nistagmus de abducci�n no
se considerar�an, en realidad, como cong�nitas, sino como ET comitantes
adquiridas, de aparici�n precoz.
I.A) Fisiopatogenia
Es posible que varios factores estrabog�nicos (57) act�en en una
�poca en la que el sistema visual es todav�a sensorialmente inmaduro
y fr�gil, en presencia de un reflejo de fusi�n motora cong�nitamente
an�malo o subdesarrollado. Adem�s, se cree que en la ET cong�nita existe
un fracaso de los centros corticales o v�as centrales de la fusi�n.
Precisamente la �poca en que se manifiesta la ET cong�nita, entre los 2-5
meses, corresponde a un momento de consolidaci�n de la fusi�n central e
importante avance en el desarrollo de la estereopsis, que acarrean la
desaparici�n del predominio de la retina nasal y, por tanto, la simetrizaci�n
nasal-temporal de los registros monoculares de nistagmo optocin�tico (NOC) y de
potencial evocado visual (PEV), que hasta ahora se habr�an mostrado
asim�tricos de forma fisiol�gica. En principio se crey� que la asimetr�a del
NOC pudiera ser un factor patog�nico. Hoy se sabe que la persistencia de dicha
asimetr�a es una consecuencia de la ET cong�nita. Durante toda la
vida habr� asimetr�a en el seguimiento lento horizontal monocular
(d�ficit del seguimiento lento de objetos que se desplazan de la zona nasal a
la temporal, en favor del seguimiento temporal a nasal), lo que pone de
manifiesto el predominio de la retina nasal y de las v�as cruzadas, frente a la
retina temporal y v�as directas.
I.B) Diagn�stico cl�nico
(cuadro 1)

La anamnesis es fundamental para constatar que el estrabismo es
evidente en los primeros 6 meses (criterio aceptado un�nimemente),
aunque en muchas ocasiones los padres aseguran que existe desde el nacimiento.
Los ni�os no suelen tener otros trastornos asociados. Sin embargo, m�s del 30%
de los ni�os con par�lisis cerebral e hidrocefalia presentan
este tipo de ET (57).
Suele existir isoagudeza y alternancia espont�nea de
fijaci�n, por lo que la ambliop�a no es muy frecuente. �sta tiene lugar sobre
todo en los casos que presentan anisometrop�a. Para Calcutt (58) el 14,3% de
los pacientes posee ambliop�a, con diferencia de 2 o m�s l�neas entre la
agudeza visual de ambos ojos, y el 62,5% de tales ambliop�as tiene por causa la
anisometrop�a. La fijaci�n cruzada, con el correspondiente tort�colis
discordante, dependiendo del ojo fijador (el que se encuentra en aducci�n �AD�,
sin nistagmus), ser� m�s evidente cuanto mayor sea la limitaci�n-nistagmus
de ABD (resorte hacia el ojo fijador, por paresia de la mirada en ABD).
Al tort�colis de rotaci�n lateral hacia el lado del ojo fijador, suele sumarse
un tort�colis torsional (cabeza hacia el hombro del ojo fijador), debido
a la intorsi�n de fijaci�n en presencia de DVD (figuras 1 y 4).

Figura 1. ET cong�nita con tort�colis horizontal.
Aunque cl�sicamente ha sido establecido como criterio de definici�n un
�ngulo > 30 dioptr�as prism�ticas (D)
(37), lo cierto es que, trat�ndose normalmente de grandes �ngulos (45-70
D)
(57) pueden, en cierta medida, ser variables en una exploraci�n puntual y, por
otro lado, mostrar variabilidad en el tiempo. En este sentido parece preponderar
el criterio de la disminuci�n espont�nea del �ngulo de desviaci�n en el
devenir natural, especialmente si se acompa�a de tratamiento oclusivo
(16,19,21,26,27,59,60). Recientemente, mediante el an�lisis retrospectivo
citado, sobre 44 individuos, hemos demostrado dicha relaci�n inversa entre el
grado de desviaci�n y la edad. El 77% de tales casos hab�a recibido alguna
pauta oclusiva previa a cualquier tipo de intervenci�n. El per�odo de m�s
ostensible disminuci�n se sit�a, aproximadamente, entre los 1,5 y 5,5 a�os.
Para Ciancia, la tr�ada de ET de gran �ngulo, limitaci�n-nistagmus de ABD y
severo tort�colis (antes de los 6 meses) es patognom�nica (54-56).
Es com�n la aparici�n de desviaciones verticales tales como hiperfunci�n
de los m�sculos oblicuos y/o DVD, que suelen tender a incrementarse o
descompensarse con la evoluci�n. Prieto-D�az y Souza-Dias (57) registran un
70% de hiperfunci�n de los m�sculos oblicuos, de las que 46,7% son del
m�sculo oblicuo inferior y 23,3% del m�sculo oblicuo superior, y un 57% de
DVD.
El nistagmus latente (NL) se presenta con frecuencia, bien en forma de
nistagmus latente (s�lo evidente con la oclusi�n monocular), bien en
forma latente manifiesta, expres�ndose de forma permanente, dado que la
supresi�n sensorial de la ET act�a como agente �oclusor�. Muestra un resorte
hacia el lado del ojo fijador (resorte temporal). Para von Noorden
(37), el NL manifiesto tiene lugar hasta en el 20% de los casos de ET
infantil esencial.
En principio, la ET cong�nita no es acomodativa. Pero hay que efectuar
controles ciclopl�jicos a lo largo del seguimiento postoperatorio, porque a
veces se desarrollan componentes endotr�picos acomodativos (por aumento de la
hipermetrop�a), especialmente hasta los 7-8 a�os (61). Hipermetrop�as mayores
de 3 dioptr�as (D), en principio, deben contraindicar la cirug�a precoz. En
nuestros pacientes, la aparici�n postquir�rgica de hipermetrop�a de tal
calibre, que no exist�a previamente, es del 9% (n=44) (figura 2).

Figura 2. ETcong�nita con hipermetrop�a alta.
La ET cong�nita presenta un retraso en el desarrollo de la agudeza visual
(AV), comparado con sujetos normales y con otros tipos de ET (57).
I.C) Tratamiento
S�lo debe practicarse cirug�a, u otro tratamiento alternativo, tras
asegurar la perfecta correcci�n de todo error refractivo significativo, as�
como de la posible ambliop�a. Tan s�lo puede estar justificado actuar
independientemente del estado sensorial en los casos en los que el ojo ambl�ope
se ve incapaz de abducir lo suficiente con la oclusi�n, sobre todo si existe un
NL severo.
La oclusi�n no s�lo es ideal para el adecuado control preventivo o
terap�utico de la ambliop�a, sino para la mejor�a de la ET en s�: supone un
elemento relajante del m�sculo recto medio hipert�nico, al estimular la
abducci�n del ojo no ocluido, as� como un sustrato favorecedor de una mejor
relaci�n binocular, desde el punto de vista sensorial (62). Parec�a que la
constancia en la desviaci�n era la norma en la evoluci�n de la endotrop�a
cong�nita (37,64). Pero, como ya hemos referido anteriormente, diversos
trabajos, adem�s de nuestra �ltima casu�stica, demuestran una reducci�n
espont�nea del �ngulo, normalmente con la ayuda de oclusiones
(16,19,21,26,27). Algunos autores incluso describen casos en los que no se
requiere cirug�a (59,60). Por otro lado, la progresi�n de las desviaciones
verticales y de los s�ndromes alfab�ticos, en especial las formas en �A�,
asociadas a DVD, con o sin hiperfunci�n de los m�sculos oblicuos superiores,
pueden favorecer la reducci�n angular. Con independencia de la DVD, es conocido
el efecto abductor anisotr�pico de las hiperfunciones mantenidas, tanto de los
m�sculos oblicuos superiores como de los inferiores, en las miradas hacia abajo
y hacia arriba, respectivamente, lo que a largo plazo podr�a contrarrestar el
grado de ET (65). No obstante, en la mayor�a de las ocasiones hay que
intervenir horizontalmente, ya que de lo contrario aparecer�n contracturas
secundarias de los m�sculos y tejidos extraoculares (figura 3).

Figura 3. ET cong�nita con DVD y tort�colis torsional pre y post
cirug�a.
La mayor�a de los oftalm�logos consideran que la cirug�a debe ser
lo suficientemente precoz como para conseguir la alineaci�n antes de los
24 meses, para estimular alg�n grado de cooperaci�n binocular o fusi�n.
Actuar antes de los 18 meses tiene especial inter�s porque en torno a
esa edad se sit�a el final del per�odo de plasticidad sensorial para la
binocularidad, aunque tan s�lo pretendamos obtener fusi�n perif�rica, con
cierto grado de estereopsis (37,49,57,66-68). Hay quien prefiere operar a los 12
meses, a los 6, e incluso a los 4 (51). Tales objetivos no parecen factibles, al
menos en la mayor�a de los casos, cuando en servicios como el nuestro,
considerados de referencia, los ni�os llegan con un promedio de 43�39 meses
(n=44). Por otro lado, tras la alineaci�n ocular, el desarrollo psicosom�tico
del ni�o puede mejorar y acelerarse. Recientemente, Prieto-D�az (69) demuestra
que la consecuci�n de cierta visi�n binocular antes de los 30 meses mediante
cirug�a precoz, no necesariamente garantiza la estabilidad de la microtrop�a
resultante, pero s� demora sensiblemente el momento de tal descompensaci�n, y
cree que ello contribuye a disminuir la frecuencia de hiperfunci�n de los
m�sculos oblicuos. En cualquier caso, el adelantarse a una cirug�a en torno a
los 4 meses, por intentar remediar el estrabismo durante el interesante per�odo
de plasticidad sensorial que tiene lugar entre los 2 y los 4 meses, conlleva la
duda de si estamos interviniendo endodesviaciones que, de seguir su curso
natural, se comportar�an como pasajeras. Probablemente buena parte de estas
preguntas, as� como la verdadera eficacia de la cirug�a extremadamente precoz,
o simplemente precoz (antes de los 18-24 meses), encuentre su respuesta en
estudios prospectivos serios, como el que ya est� en curso con el nombre de
CEOS (Congenital Esotrop�a Observation Study) (51).
Se puede practicar recesi�n de ambos m�sculos rectos medios [Retro de
RRMM], o recesi�n de un m�sculo recto medio (RM) con resecci�n del
m�sculo recto lateral (RL) ipsilateral [Retro-Resec o R&R]. Algunos
llegan a practicar cirug�a sobre tres o incluso cuatro m�sculos horizontales
de forma inicial: Jampolsky (70) propuso Retro-Resec (5mm/7mm) bilateral
convencional, con la que se obtienen buenos resultados, sin dejar tanta
incomitancia en las lateroversiones como la gran Retro de RRMM (6-9 mm). Es
frecuente la asociaci�n en la primera cirug�a de otras intervenciones, como
debilitamiento del m�sculo oblicuo inferior en los casos de hiperfunci�n
manifiesta. Ninguna de estas t�cnicas ha sido uniformemente aceptada como
exitosa, de forma que suelen ser necesarias intervenciones ulteriores por
infracorrecciones o, menos frecuentemente, por sobrecorrecciones.
Prieto-D�az (57) obtiene un 63% de �xito (10 de valor residual) tras la
1.� intervenci�n, 88% de �xito con reintervenciones (un 36% del total),
mediante la propuesta de cirug�a de gran Retro de RRMM (6-9 mm)
reflejada en la tabla 2. Es evidente que en ni�os menores de 2 a�os,
especialmente en los de muy pocos meses, dichos valores deben ser disminuidos en
1 o 2 mm en cada caso, en relaci�n inversa a la edad, ya que el tama�o del
globo ocular es menor. En estos casos suele medirse el retroceso desde el limbo.
Valga como ejemplo la �ltima serie publicada por Helveston, quien para
desviaciones de 40-60 dp emplea Retro de RRMM de 8-10 mm desde el limbo (51).

En la mayor�a de las ocasiones se obtiene una ortotrop�a dentro de las
10 (con la correcci�n del tort�colis), que normalmente queda como microtrop�a
estable o s�ndrome de monofijaci�n, con fusi�n perif�rica, supresi�n
central, y excelente aspecto est�tico (57). De esta forma, el estrabismo de
peque�o �ngulo representa un �xito quir�rgico funcional, incluso si la
fusi�n bifoveal no se alcanza (s�lo se alcanza excepcionalmente). En t�rminos
generales, siempre que es factible, tambi�n nosotros actuamos de acuerdo con
esta cirug�a, basada en grandes retrocesos bimediales.
Los resultados de la TBA sobre la desviaci�n horizontal son buenos
tanto si se aplica antes como despu�s de los 6 meses
(13,14,16-21,24,26,27,30-32). Las dosis habituales son 2,5-5 unidades por
m�sculo, en aplicaci�n bimedial (figura 4). En los �ngulos mayores suelen ser
necesarias m�s inyecciones. Cuando existe un componente vertical muy
importante, como puede ser una gran hiperfunci�n de los m�sculos oblicuos
inferiores, ser� mejor actuar primero con la cirug�a. Otras indicaciones
correctas de la TBA en esta patolog�a son: fuerte hipermetrop�a asociada,
hipocorrecciones o hipercorrecciones �iniciales o como descompensaci�n
reciente� (28,29), tras la cirug�a horizontal o vertical y, con menor
frecuencia, como ayuda diagn�stica de un estrabismo asociado vertical complejo.
En estudios retrospectivos sobre la inyecci�n bimedial (5 unidades) en la EINA
(21,26,27), encontramos mayor desviaci�n horizontal residual (que aumenta el
n�mero de inyecciones y demora la consecuci�n del �xito estable), as� como
mayor DVD provocada o descompensada, cuando se administra antes de los 18
meses. Por el contrario, aplicada despu�s de los 18 meses, los
resultados horizontales son excelentes, y no se descompensan ni la incidencia ni
el grado de DVD previos. Adem�s, la TBA sobre los m�sculos RRMM mejora
sensiblemente la anisotrop�a en �A�.
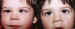
Figura 4. ET cong�nita pre y post toxina botul�nica.
A la inversa, seg�n Calcutt (58), la cirug�a precoz no provoca
excesiva incidencia final de DVD descompensada ni de hiperfunci�n de los
m�sculos oblicuos, con relaci�n a los porcentajes de tales alteraciones en
cuadros semejantes evolucionados, que no recibieron tratamiento. Pero plantea
complicaciones, que suelen ser tard�as:
a) Ambliop�a . Favorecida por la microtrop�a secundaria. En adultos
dejados a su libre evoluci�n, la ET cong�nita proporciona s�lo un 2,6% de
ambliop�as de AV �0,5 (14% de ambliop�a basada en 2 o m�s l�neas de
diferencia binocular), frente a las cifras del 35-50% de ambliop�as de
semejante cuant�a en los operados precozmente con �xito. De ah� lo importante
del seguimiento cercano y mantenido, al menos hasta los 6-8 a�os.
b) Hipertrop�a. Debida a la DVD o a las hiperfunciones de los m�sculos
oblicuos, que pueden presentarse desde el inicio o, lo que es m�s frecuente,
desarrollarse o agravarse despu�s de la cirug�a. Requerir�n cirug�as
pertinentes.
c) Sobrecorrecciones
tard�as. Los principales factores de riesgo
son: ambliop�a irreductible u org�nica, da�o neurol�gico severo,
anisometrop�as >1 D, hipermetrop�as >3 D, disfunciones de m�sculos
oblicuos y asimetr�as en el �ngulo de desviaci�n seg�n el ojo fijador.
Por �ltimo, la DVD, podr�a ser causa indirecta de sobrecorrecciones,
como factor desestabilizador de la binocularidad final obtenida.
En cuanto a nuestra experiencia, podemos generalizar que desde la llegada de
la TBA, �sta ha venido a sustituir, en buena medida, a la cirug�a como
tratamiento precoz. As�, en nuestra �ltima muestra, la primera cirug�a
tiene lugar a los 64�36 meses. En los 44 operados, la ambliop�a sobrevenida
que al final muestra diferencia de AV �2 l�neas, representa tan s�lo el 6,8%
de los casos. Al final del seguimiento, 5 de nuestros pacientes (11%) tienen
hipertrop�a leve o moderada. En cuanto a las sobrecorrecciones tard�as, aunque
al final 11 casos (25%) presentan exotrop�a consecutiva, lo cierto es que en el
85% de las ocasiones se trata de valores por debajo de las 8 dp (microtrop�as).
En principio fueron 9 las sobrecorrecciones inmediatas postquir�rgicas, 7 de
las cuales precisaron reintervenci�n, normalmente con TBA, pero la cifra final
se alcanza por la aparici�n en el postoperatorio tard�o de 6 nuevas
sobrecorrecciones espont�neas. En esta prevalencia de exotrop�a tard�a
(13,6%) parece jugar un papel importante la existencia de elementos
perturbadores de la estabilidad de la relaci�n binocular. Tales elementos son
distintos de la hiperfunci�n de los m�sculos oblicuos, patr�n alfab�tico de
anisotrop�a o DVD, cuya intensidad qued� tan reducida tras la cirug�a,
normalmente indicada para corregir al tiempo tales disfunciones, que no podr�an
justificar la aparici�n de la exotrop�a. De los 44 pacientes con EINA que
requirieron cirug�a horizontal, 35 son de la �etapa TBA�. El 57% y el 31% de
los �ltimos presentaban al menos un trastorno o dos, respectivamente, de los
que se enumeran en la tabla 3, considerados como a�adidos perturbadores de la,
de por s� deteriorada, visi�n binocular que acompa�a a este tipo de ET. Todos
estos factores de inestabilidad en la alineaci�n fueron causa de exclusi�n en
estudios previos de la acci�n de la TBA sobre la IENA, para valorar con m�s
precisi�n el efecto �puro� de la toxina administrada en los m�sculos RRMM
(21,26,27). Pues bien, 5 de las 6 exotrop�as tard�as, 8 de las 11 exotrop�as
finales, presentaban al menos uno de tales factores. Quiz�s el complejo
disociado que acompa�a a la DVD pueda jugar un papel adicional en la
facilitaci�n de la exodesviaci�n. La desviaci�n horizontal disociada (DHD)
apareci� en 8 casos (18%), 4 de los cuales figuran entre las 11 exotrop�as
secundarias residuales.

Nuestro enfoque iba dirigido a saber qu� tipo de pacientes llegan a la
cirug�a, especialmente en la etapa de disponibilidad de la toxina; la segunda,
por no decir, primera alternativa. A lo largo de todo el seguimiento, con la
aparici�n de hipermetrop�a severa en 4 casos, el porcentaje de ni�os con al
menos un elemento adicional perturbador de la estabilidad pas� del 57% citado a
un 69%. De hecho, el 37% de la ambliop�a inicial moderada-severa que presenta
esta cohorte quir�rgica de EINA contrasta con el 14,3% que Calcutt58 asigna a
la evoluci�n natural de esta patolog�a. 10 de los 16 casos (62,5%) que
comienzan con TBA y que acaban en cirug�a poseen alg�n factor desestabilizador
a lo largo de todo el seguimiento, predominando la hipermetrop�a, seguida del
nistagmo latente y del retraso mental. En cambio, en las muestras de los citados
estudios sobre TBA como primer tratamiento, en los que fueron excluidos los
casos con componentes como los de la tabla 3, tan s�lo el 26% precis� cirug�a
sobre el componente horizontal, ya que la toxina corrigi�, en conjunto, un
80-90% de la desviaci�n inicial (21,26,27). Sin embargo, los 16 casos
quir�rgicos que se iniciaron con TBA tan s�lo alcanzan un porcentaje de
correcci�n horizontal del 59�29%, ello con un n�mero de inyecciones (5
unidades bimediales) muy significativo: media de 2,4�0,9 inyecciones. Por otro
lado, hemos demostrado, sobre la muestra total de 44 individuos, que la
presencia inicial de tales elementos perturbadores de la ortotrop�a no
repercute ni en el �ngulo preterap�utico, ni en la edad a la que tiene lugar
el primer tratamiento.
Los ni�os que debutan con cirug�a sobrepasan en m�s del doble la edad de
los que lo hacen con toxina, lo que conlleva que aqu�llos tengan �ngulos de ET
marcadamente menores, sobre la base de la reducci�n progresiva del �ngulo a la
que ya nos hemos referido. La raz�n de la mayor edad en el grupo quir�rgico
debe estribar en el sesgo provocado por la idea preconcebida de la indicaci�n
de la toxina en ni�os menores, as� como en la mayor dilaci�n en tomar la
iniciativa de la cirug�a con respecto a la decisi�n de poner TBA,
especialmente en una muestra con tan elevado porcentaje de elementos
desestabilizadores de un resultado quir�rgico.
Existi� similitud en los excelentes resultados finales entre los casos que
debutaron con TBA (Grupo TBA) y aqu�llos que lo hicieron directamente con
cirug�a (Grupo Q): el 86% del total de la muestra (n=44) qued� con
desviaciones menores de 10 dp. Para alcanzar semejantes resultados la primera
cirug�a fue mixta (horizontal y vertical-torsional-alfab�tica) en el 68% de
las ocasiones. El 52% de los pacientes requiri� al menos una reintervenci�n
(con toxina y/o cirug�a), el 11% dos reintervenciones, y el 7% m�s de dos. En
el primer abordaje quir�rgico la Retro de los m�sculos RRMM fue
absolutamente mayoritaria (71), muchas veces asim�trica, constituyendo la
R&R tan s�lo el 14%. La t�cnica no horizontal m�s com�n en la 1.�
cirug�a fue el debilitamiento del m�sculo oblicuo inferior (36%),
especialmente la Retro tipo Apt y la Anteroposici�n, seguida de la Retro de
los m�sculos rectos superiores (32%); tambi�n se practicaron tenectom�a
posterior de los m�sculos oblicuos superiores y desplazamientos verticales y
horizontales de los m�sculos rectos, entre otras.
Por �ltimo, hemos comprobado en nuestra muestra que la toxina, a pesar de
actuar sobre �ngulos mayores, como lo hace sobre ni�os sensiblemente menores,
hace que la ET previa a la cirug�a sea sensiblemente menor en el Grupo TBA, a
una edad equivalente a la del Grupo Q. Quisimos saber si ello redundaba en un
monto quir�rgico menor en el Grupo TBA. Efectivamente, el n�mero de
mil�metros de cirug�a que se precisa es tan sensiblemente menor, que incluso
muchos m�sculos se libran de la cirug�a: 1,6�0,6 m�sculos rectos operados,
frente a 2,3�0,6 en el Grupo Q. Ello hace que la actuaci�n sea menos
iatrog�nica, y justifica una mayor estabilidad postquir�rgica, patente en
nuestra muestra por la ausencia de aparici�n de exotrop�a secundaria, as�
como por la escasa frecuencia de retratamiento botul�nico por hipocorrecci�n
en el Grupo TBA.
En definitiva, y bas�ndonos en todo lo expuesto, el cuadro 2 resume las
medidas diagn�stico-terap�uticas con las que abordamos las ET precoces m�s
frecuentes.

II) s�ndrome de compensaci�n (bloqueo) del nistagmus
Muchas ET de comienzo precoz tienen nistagmus asociado. Los tipos NL (o NL
manifiesto) y nistagmus de limitaci�n de la ABD se asocian a la ET
cong�nita. Un tercer tipo de s�ndrome de nistagmus-endotrop�a es el s�ndrome
de compensaci�n (bloqueo) del nistagmus (72). Es muy raro, y consiste en un
nistagmus cong�nito (NC) manifiesto (no latente) que, de forma
intermitente, aprovecha la convergencia acomodativa para amortiguar o compensar
el nistagmus (el NC se amortigua con la convergencia), provocando con tal
esfuerzo acomodativo sobreconvergencia y ET de cerca, lo que suele requerir
cirug�a (73). Durante la fase de convergencia acomodativa se aprecia tambi�n miosis,
como consecuencia de la sobreacomodaci�n. Para el diagn�stico diferencial es
tambi�n importante la presencia de los registros electrooculogr�ficos t�picos
de NC, con patrones adaptados a la foveolizaci�n, como el resorte con fase
lenta exponencial creciente; este �ltimo, claramente contrapuesto a los
otros dos tipos de s�ndrome de nistagmus-endotrop�a, que presentan fase lenta exponencial
decreciente.
III) paresia cong�nita deL vi par
Las paresias que acontecen inmediatamente tras el nacimiento suelen
resolverse espont�neamente en un plazo de 6 semanas. Se cree que son debidas,
en su mayor�a, al incremento de la presi�n intracraneal secundaria a los pujos
y maniobras del parto. Una par�lisis verdaderamente cong�nita no tendr�
contractura secundaria del m�sculo RM, debido a que, al no acabar de
desarrollarse la visi�n binocular las leyes inervacionales no son vigentes
todav�a, siempre que la par�lisis no sea total y que evolucione en este corto
tiempo. En toda supuesta par�lisis cong�nita del m�sculo RL ha de sospecharse
la existencia de un S�ndrome de Duane, mientras no se demuestre lo contrario
(figura 5).

Figura 5. S�ndrome de Duane ojo derecho y tort�colis. S�ndrome de
Duane ojo izquierdo y tort�colis.
No obstante, en el per�odo neonatal precoz pueden aparecer
paresias-par�lisis del VI par craneal permanentes, que desemboquen en ET
incomitantes que no se resuelvan, si bien son extremadamente raras. El
tratamiento, siempre que se diagnostique pronto, o con pocos meses de
evoluci�n, pasa por la administraci�n de TBA en dosis variables seg�n el
grado de ET. Se deber� controlar el grado de la par�lisis y la evoluci�n para
poder evitar la contractura muscular del m�sculo antagonista. Cuando al mes o
mes y medio, presentan un tort�colis compensador esto mantiene la visi�n
binocular y la isoagudeza visual. En el caso de que exista evaluaci�n con
desviaci�n estr�bica en las paresias, despu�s de procurar isoagudeza y la
mejor visi�n binocular posible mediante oclusi�n, tratamiento prism�tico,
etc., podr� practicarse gran R&R sobre el ojo par�tico (del
orden de 15 mm del m�sculo RM por 12-14 mm del m�sculo RL). A veces, la ET
residual precisa de Retro del m�sculo RM del ojo sano (con o sin t�cnica de
Faden a�adida). Sin embargo, en casos de par�lisis total, se requieren
procedimientos de transposici�n o suplencias, que siempre deber�n ir
acompa�ados de una gran Retro del m�sculo RM, a ser posible ajustable, o al
menos de TBA, debido a su contractura. En la actualidad, la t�cnica de
Carlson-Jampolsky reduce el riesgo de trastornos circulatorios e
hipertrop�a secundaria en PPM (tan frecuentes con otras t�cnicas) y, adem�s,
puede ser ajustable: se separan longitudinalmente las fibras de los m�sculos
rectos verticales, respetando las arterias musculares mediales. Las mitades
temporales, unidas entre s�, pasan por debajo del m�sculo RL, siendo
atravesada su inserci�n por los hilos, que se insertan en la esclera.
IV) S�NDROME DE RETRACCI�N DE DUANE
Se trata de un cuadro restrictivo bastante frecuente, tambi�n conocido como
S�ndrome de Stilling-T�rk-Duane (74,75). Se conocen tres tipos de S�ndrome de
Duane. El ojo afecto del tipo I (el m�s frecuente) es el que suele mostrar ET
en posici�n primaria de la mirada (PPM), con incomitancia franca por ausencia
de ABD. En el intento de AD se muestra una retracci�n del globo,
con disminuci�n de la hendidura palpebral, y viceversa en el intento de ABD. En
AD, el ojo suele experimentar desviaciones verticales an�malas del tipo
�upshoot� y �downshoot�, debido especialmente a una inelasticidad del
m�sculo RL. Este s�ndrome es m�s frecuente en mujeres, afecta a ojos izquierdos
m�s que a derechos, siendo bilateral en el 15-20% de los casos. Los casos
unilaterales presentan, a veces, tort�colis lateral, con el fin de
fusionar. El tipo II suele mostrar exotrop�a en PPM, con gran limitaci�n de la
AD y menos de la ABD, y el tipo III presenta marcadas limitaciones en la ABD y
AD, mostrando normalmente ortotrop�a en PPM. Realmente, los ojos pueden estar
en ortoposici�n, endodesviaci�n o exodesviaci�n. Las dos primeras posiciones
son m�s propias del tipo I, la tercera se presenta m�s a menudo en los tipos
II y III. Los casos bilaterales pueden presentar cualquier tipo de combinaci�n,
pero es m�s frecuente que se trate de un tipo I bilateral.
El S�ndrome de Duane se presenta normalmente de forma espor�dica, pero
existe una elevada incidencia de asociaci�n con ciertas anomal�as sist�micas
(trastornos auditivos y/o malformaciones del o�do, defectos espinales
cervicales�) y/u oculares (colobomas, l�grimas de cocodrilo por inervaci�n
aberrante del III par, etc.). El 5-10% de los casos presentan patr�n de
herencia autos�mica dominante.
IV.A) Fisiopatogenia y diagn�stico cl�nico
La patogenia de este s�ndrome es controvertida, pudiendo provenir de
mutaciones en un grupo heterog�neo de genes (76). Probablemente responda a trastornos
en el desarrollo embrionario del n�cleo y/o nervio del III par (aparece en
casos de embriopat�a por talidomida). Tambi�n se ha demostrado inervaci�n
an�mala de los m�sculos RL y RM, con cocontracci�n y retracci�n globular en
el intento de AD, y con escasa o nula respuesta electromiogr�fica en el
m�sculo RL en el intento de ABD. Este m�sculo se muestra fibrosado
normalmente. Signos t�picos de la retracci�n son el enoftalmos absoluto o
relativo al ojo contralateral, con la consiguiente disminuci�n de la hendidura,
as� como el aumento de la presi�n intraocular en retracci�n (en torno a unos
4 mm Hg). En cualquier caso, sea cual fuere la anomal�a inervacional de la que
es responsable el III par, parece claro que en todos los casos existe una inervaci�n
an�mala del m�sculo recto lateral. Hay una gran variedad de formas, desde
la falta de inervaci�n propia, por ausencia cong�nita del nervio o del n�cleo
troncoencef�lico del VI par, la cual corre a cargo del III par, hasta la doble
inervaci�n por parte del VI par y de ramas del III par. El primer supuesto
justificar�a los tipos I (ausencia de ABD y cocontracci�n de m�sculos rectos
horizontales en el intento de AD) y III (cocontracci�n del m�sculo RL tan
intensa que limita la AD). El segundo supuesto explicar�a el tipo II (ABD
normal y cocontracci�n con limitaci�n en el intento de AD).
La inervaci�n parad�jica del m�sculo RL por el III par justifica el hecho
de que se haya demostrado electromiogr�ficamente contracci�n activa de dicho
m�sculo en las supraducciones, infraducciones o en ambas, quiz�s dependiendo
de que la inervaci�n aberrante corra a cargo de ramas del III par superiores,
inferiores o de ambos tipos. Ello explica la frecuente aparici�n de anisotrop�as
�Y�, �l�
y �X�, respectivamente.
Por otro lado, tambi�n ha sido demostrada por electromiograf�a la
contracci�n de los m�sculos verticales en los intentos de AD, lo que para
muchos, y por el mismo razonamiento anterior, justificar�a en buena medida los
movimientos verticales an�malos en la AD. Un mismo individuo puede presentar
unas veces �upshoot� y otras �downshoot�. Pero el debilitamiento del
m�sculo oblicuo inferior en los casos en los que parec�a clara tal
hiperfunci�n, no corrige apenas el movimiento vertical an�malo. Parece claro
que estos fen�menos est�n directamente relacionados con el grado de dificultad
para la AD, ya que son m�s evidentes en los tipos II y III, donde la
cocontracci�n del m�sculo RL es mayor. A pesar de la evidencia de contracci�n
del m�sculo recto superior en los casos de �upshoot� o del m�sculo recto
inferior en los casos de �downshoot�, ha prevalecido durante a�os la teor�a
del efecto rienda (�briddle effect�) para intentar razonar
estos comportamientos: al desplazar el ojo afecto hacia una ligera supraducci�n
o infraducci�n, estando en AD, la cocontracci�n de los m�sculos rectos
horizontales provocar�a retracci�n y deslizamiento muscular de dichos
m�sculos en sentido vertical, desplaz�ndose el plano de acci�n de ambos por
encima o por debajo, respectivamente, del centro de rotaci�n del globo,
�disparando� al globo en un movimiento acelerado hacia arriba o hacia abajo,
seg�n el caso (75). Sin embargo, tales desplazamientos implican un grado de
elasticidad de las membranas intermusculares que es dif�cilmente comprensible.
De hecho, trabajos como los de Bloom, mediante resonancia magn�tica, demuestran
que los desplazamientos verticales de los m�sculos horizontales son m�nimos,
de forma que no pueden explicar los movimientos verticales an�malos (77).
Muy recientemente, Jampolsky (78) demuestra electromiogr�ficamente que al
desinsertar el m�sculo RL afecto, no s�lo desaparecen los movimientos
an�malos, hecho que ya hab�a sido en cierta manera probado, sino que tampoco
aparece cocontracci�n del m�sculo recto vertical correspondiente al movimiento
an�malo. Dicho autor supone que la contracci�n de un m�sculo recto superior
en un �upshoot� no aparece como hecho primario, sino como efecto acompa�ante,
probablemente como elemento �protector� del globo ocular ante la intensa
opresi�n globular debida a la cocontracci�n de los m�sculos rectos
horizontales. En tal caso, ser�a un efecto secundario a la �tensi�n� a la
que est� siendo sometido un m�sculo RL normalmente inel�stico y con fibrosis,
el cual, en AD, �dispara� en cierta medida su propiocepci�n, al contraerse al
mismo tiempo que resulta elongado por la contracci�n de su antagonista. Como
veremos, este nuevo enfoque va a cambiar las pautas de tratamiento hasta ahora
concebidas.
Sensorialmente, la fusi�n y estereopsis suelen ser normales, siendo rara la
ambliop�a. Dada la variabilidad del �ngulo, y teniendo en cuenta que,
dependiendo de la lateroversi�n, un mismo individuo puede presentar endo y
exodesviaciones, es rara la correspondencia sensorial an�mala. Lo m�s
frecuente es una supresi�n amplia que hace que estos pacientes raramente
presenten diplop�a.
Cuando la posici�n de reposo no coincide con la primaria pueden ocurrir dos
hechos, dependiendo de la sensorialidad:
a) Si existe visi�n binocular normal, �sta suele mantenerse a costa de un tort�colis,
cara hacia el ojo afecto en caso de endodesviaci�n, o hacia el lado sano en
caso de exodesviaci�n.
b) Si existe deterioro sensorial, con o sin ambliop�a, habr� estrabismo
manifiesto, y no existir� tort�colis, a no ser que acontezca la rara
circunstancia de que el ojo dominante sea el afecto.
Romero-Apis et al. (79) proponen, bas�ndose en su casu�stica de 93 casos,
una clasificaci�n basada en la evidencia cl�nica, siguiendo estos tres
criterios:
1.�)
Aspecto cualitativo de la inervaci�n del m�sculo RL
afecto: definen Duane por sustituci�n (62% en su muestra) cuando suponen
la inexistencia de inervaci�n por parte del VI par, por la ausencia total de
ABD (inervaci�n aberrante por parte de ramas del III par); y Duane por duplicaci�n
(38%) cuando existe alg�n grado de ABD, en cuyo caso suponen la doble
inervaci�n del m�sculo RL (VI par y ramas del III par).
2.�)
Aspecto cuantitativo, tanto del grado de ABD �del que
infieren el grado de inervaci�n por parte del VI par�, catalogando en cruces
desde VI-0 (ausencia) a VI+4 (ABD m�xima); como de los trastornos de AD,
definiendo tambi�n en cruces, desde III+1 (AD normal o ligeramente disminuida,
retracci�n leve, no movimientos verticales an�malos) hasta III+4 (AD
extremadamente disminuida, retracci�n y movimientos verticales an�malos muy
acentuados). Registran mayor frecuencia de VI+1 y VI+2, as� como de III+2.
3.�)
Situaci�n en PPM: orto (27%), endo (44%), o exodesviaci�n (29%).
El diagn�stico diferencial en ni�os de tan corta edad puede ofrecer cierta
dificultad, por lo que habr� que descartar:
� Par�lisis o paresia cong�nita del VI par:
La retracci�n y los
cambios en la hendidura palpebral no aparecen. Por otro lado, la ET en PPM suele
ser >30 dp, tendiendo a aumentar con el tiempo (suele ser menor en el
S�ndrome de Duane). Si bien, en edades colaboradoras, es posible demostrar en
el S�ndrome de Duane aumento de la presi�n intraocular en AD, AD pasiva
positiva estando el ojo afecto en aducci�n activa de unos 20�, o reducci�n de
la velocidad sac�dica aductora de al menos un 40% en el electrooculograma (80).
Es importante el diagn�stico diferencial, porque la cirug�a pensada para la
par�lisis del VI par resulta seriamente contraproducente en el S�ndrome de
Duane, tanto la resecci�n del m�sculo RL como la suplencia con los m�sculos
rectos verticales, sobre todo cuando existe contracci�n de los mismos en el
intento de AD, lo que ahora llevar�a a una exodesviaci�n marcada.
EINA:
No presenta retracci�n ocular. Por otro lado, el nistagmus de
limitaci�n de ABD y la fijaci�n cruzada son propios de la ET cong�nita. Tan
s�lo podr�a pensarse en tort�colis discordante con fijaci�n alternante en el
caso de un S�ndrome de Duane bilateral tipo I con ET. La asimetr�a
t�mporo-nasal de los registros electrofisiol�gicos es t�pica de la EINA pero,
en el citado supuesto, el desarrollo de las v�as visuales se hace igualmente
bajo predominio de la retina nasal. No obstante, la cirug�a de gran Retro de
los m�sculos RRMM es beneficiosa para ambos cuadros.
Por �ltimo, la denominada divergencia sin�rgica no es sino una
variante m�s del S�ndrome de Duane, que presenta exodesviaci�n franca del ojo
sano en el intento de AD del ojo afecto, mostrando �ste, a su vez,
exodesviaci�n parad�jica: fen�meno probablemente explicable por la
coexistencia de par�lisis, supuestamente nuclear, del m�sculo RM del ojo
afecto de S�ndrome de Duane.
IV.B) Tratamiento
La cirug�a s�lo est� indicada para corregir tort�colis compensadoras,
desviaci�n en PPM o retracci�n intensa y antiest�tica del ojo y
obedece a los siguientes principios:
� La limitaci�n de la ABD es el problema de m�s dif�cil
soluci�n; los dem�s son manifiestamente mejorables: retracci�n con
disminuci�n de la hendidura, tort�colis, estrabismo en PPM y
movimientos verticales an�malos (MVA).
� Es fundamentalmente debilitante, basada en la Retro, para
reequilibrar fuerzas activas y pasivas, incluso en el caso de dominancia de
fijaci�n por parte del ojo afecto.
� Si se puede llegar a una edad suficientemente adulta, se preferir� la
cirug�a con anestesia t�pica.
� Las Retro deben realizarse con suturas flotantes (�hang-loose�),
para evitar perforar la esclera, que se presenta muy adelgazada bajo los
m�sculos contracturados o/y fibrosos.
� Una Retro del m�sculo RM afecto >5 mm, si no se acompa�a de Retro
del m�sculo RL ipsilateral, puede comprometer seriamente la AD, debido al
desequilibrio generado por la cocontracci�n.
� Los casos quir�rgicos suelen ser los tipos I y II. Muy pocos casos de
tipo III deben operarse. Tan s�lo los que presenten gran retracci�n o
estrabismo est�ticamente inaceptables, normalmente ET.
Asumimos las nuevas teor�as de Jampolsky sobre la g�nesis y el tratamiento
de los MVA (78), por lo que creemos que la gran Retro del m�sculo RL afecto (retrocedi�ndolo
lo m�ximo posible retroecuatorialmente) va a cambiar dr�sticamente el enfoque
terap�utico de tales desviaciones patol�gicas en particular, y del s�ndrome
en general. Desaparecida la ya dif�cilmente sostenible hip�tesis del
deslizamiento abrupto vertical de los m�sculos rectos horizontales
cocontra�dos, dejar�n de tener sentido para evitar tal efecto rienda la gran
Retro de los m�sculos rectos horizontales del ojo afecto, la Faden de los
mismos, o sus combinaciones. Tampoco se justificar� la Retro de los m�sculos
rectos verticales, que algunos preconizaban, salvo en los que est�n afectados
por secundarismos.
Por otro lado, la constataci�n de la desaparici�n de la cocontracci�n secundaria
de los m�sculos rectos verticales en el intento de AD, tras la Retro del
m�sculo RL afecto, facilitar� la vuelta a las t�cnicas de transposici�n que
traten de devolver cierto grado de ABD, como la ya citada suplencia tipo Carlson-Jampolsky,
u otras como la de Foster (81), quien demostr�, no s�lo en el S�ndrome de
retracci�n, sino tambi�n en la par�lisis del VI par, la eficacia de a�adir a
la transposici�n vertical un anclaje escleral lateral y posterior a 8 mm, con
sutura de 5-0 no reabsorbible, que incorpora un cuarto del m�sculo recto
vertical trasladado.
Los cuadros 3 a 6 resumen el protocolo quir�rgico que creemos aconsejable
sobre la base de estos cambios.




En cuanto a la TBA, s�lo utilizada en ni�os muy peque�os (en el m�sculo
RM), hemos observado leves mejor�as de la limitaci�n, pero finalmente la
mayor�a necesitan cirug�a (22).
V) s�ndrome de m�bius
Este s�ndrome consiste en la asociaci�n de par�lisis cong�nita bilateral
de los nervios VI y VII (que provoca �expresi�n de m�scara� en el rostro)
(75). Tambi�n puede existir par�lisis de la mirada, secundaria a defectos en
la formaci�n reticular protuberancial paramediana. Muchos genetistas piensan
que pertenece a una familia de s�ndromes que asocian a los defectos en
nervios craneales, anomal�as orofaciales e hipoplasia de
miembros. As�, algunos pacientes afectos del s�ndrome de M�bius presentan
la anomal�a de Poland (ausencia del m�sculo pectoral), otros disgenesias de la
lengua, etc. En posici�n primaria puede haber ortotrop�a o ET. Aparte de la
l�gica limitaci�n de la ABD, puede estar limitada la AD (a veces se muestra
mejor en la convergencia que en las versiones, probablemente por paresia de la
mirada). Puede practicarse Retro del m�sculo RM si existe ET en PPM y
tort�colis, pero si solo hay una limitaci�n de la ABD significativa, lo
indicado es una actitud conservadora (figura 6).

Figura 6. S. de M�bius.
VI) s�ndrome de fibrosis cong�nita
Algunos s�ndromes restrictivos cong�nitos de la musculatura extraocular
pueden mostrarse en franca ET, como el �Strabismus fixus�, que afecta a
los m�sculos rectos horizontales, normalmente m�sculos RRMM (ocasionalmente
m�sculos RRLL), con severa ET. Suele aparecer de forma espor�dica. La cirug�a
es compleja y debe ser liberadora al m�ximo. Puede obtenerse un buen resultado
en posici�n primaria, con el que nos debemos conformar (figura 7).
Figura 7. Fibrosis generalizada.
RESUMEN
La EINA constituye la forma m�s frecuente de ET precoz. De ah� que sea
preciso confirmar la incomitancia de la endodesviaci�n (limitaci�n-nistagmus
de ABD), as� como constatar la aparici�n antes del 6.� mes, para
una correcta catalogaci�n diagn�stica que permita el mejor enfoque
terap�utico oportuno.
Resulta fundamental en estos primeros meses de la vida la correcta detecci�n
de cualquier factor ambliog�nico, especialmente la presencia de ametrop�a o
anisometrop�a, as� como la existencia de dominancia en la fijaci�n. La
correcta refracci�n, repetida cuantas veces sea necesaria, con cicloplejia
adecuada (atrop�nica si es preciso), para la correcci�n �ptica m�xima
con gafas o con lentillas; as� como la oclusi�n asim�trica pertinente
seg�n edad, constituyen dos pilares b�sicos previos a cualquier actitud
cruenta, v�lidos para solventar respectivamente ambos problemas. La oclusi�n
en s�, aunque sea sim�trica, ha demostrado su eficacia en la EINA, tanto desde
el punto de vista sensorial como motor.
La TBA ha venido a sustituir a la cirug�a precoz en la ET del lactante en
general y en la EINA en particular. En este �ltimo caso, cuando ha de
recurrirse a la cirug�a, el monto quir�rgico horizontal es sensiblemente
menor, cuando no nulo, si se utiliz� previamente toxina, por lo que la t�cnica
indicada es mixta en la mayor�a de las ocasiones, persiguiendo la correcci�n
de otros componentes de la desviaci�n.
La cirug�a de retroinserci�n bimedial es una t�cnica muy v�lida en la
EINA, si bien cada vez se recurre menos a ella porque la TBA resuelve de forma
excelente el componente horizontal. Los casos que precisan alg�n tipo de
correcci�n quir�rgica del citado componente, frecuentemente coexisten con
problemas verticales-alfab�ticos o con factores a�adidos de inestabilidad de
la visi�n binocular, por lo que pr�cticamente la mitad necesitan al menos una
reintervenci�n.
El S�ndrome de retracci�n de Duane va a experimentar un cambio radical en
su tratamiento quir�rgico, la endotrop�a y el tort�colis horizontal se tratan
con la retroinserci�n del m�sculo recto medio del ojo afecto y una gran
retroinsecci�n del m�sculo recto medio del ojo sano que paresie la AD,
conociendo que la principal actuaci�n para eliminar los movimientos verticales
an�malos en AD consiste en una gran Retro del m�sculo RL afecto. En
aquellos pacientes en los que s�lo persista una desviaci�n convergente o un
tort�colis, la suplencia muscular se har� en otro acto quir�rgico.
BIBLIOGRAF�A
- Scott AB. Botulinum toxin injection into extraocular muscles as an
alternative to strabismus surgery. Ophthalmology. 1980; 87: 1044-1049.
- Gammon JA, Gemmill M, Tigges J, Lerman S. Botulinum chemodenervation
treatment of strabismus. J Pediatr Ophthalmol Strabismus. 1985; 22: 221-226.
- Flanders M, Tischler A, Wise J, Williams F, Beneish R, Auger N. Injection
of type A botulinum toxin into extraocular muscles for correction of strabismus.
Can J Ophthalmol. 1987; 22: 212-217.
- Biglan AW, Burnstine RA, Rogers GL, Saunders RA. Management of strabismus
with botulinum A toxin. Ophthalmology. 1989; 96: 935-943.
- Botulinum toxin therapy of eye muscle disorders. Safety and effectiveness.
American Academy of Ophthalmology. Ophthalmology. 1989; 2: 37-41.
- Magoon EH. Chemodenervation of strabismic children. Ophthalmology. 1989;
96: 931-934.
- Scott AB, Magoon EH, McNeer KW, Stager DR. Botulinum treatment of
childhood strabismus. Ophthalmology. 1990; 97: 1434-1438.
- Osako M, Keltner JL. Botulinum A toxin (Oculinum) in Ophthalmology. Surv
Ophthalmol. 1991; 36: 28-46.
- Zato MA, G�mez de Lia�o R. Botulinum toxin in ophthalmology. Arch
Neurobiol (Madr). 1991; 54: 219-222.
- Rodr�guez JM, G�mez de Lia�o P, G�mez de Lia�o R. Tratamiento del
estrabismo con toxina botul�nica. Acta Estrabol�gica. 1992: 21-27.
- G�mez de Lia�o R, Rodr�guez JM, Zato MA, G�mez de Lia�o P. Toxina
botul�nica en el tratamiento del estrabismo: Factores que influyen en el
resultado. Arch Soc Esp Oftalmol. 1993; 64: 61-66.
- G�mez de Lia�o R, Mompe�n B, G�mez de Lia�o P, Rodr�guez JM.
Tratamiento del estrabismo infantil mediante toxina botul�nica. Acta
Estrabol�gica. 1993: 37-42.
- Ing MR. Botulinum alignment for congenital esotropia. Ophthalmology.
1993; 100: 318-322.
- Weakley DR Jr. Botulinum treatment of congenital esotropia (letter;
comment). Ophthalmology. 1993; 100: 1119.
- Cordonnier M, Van Nechel C, Van den Ende P, Zumaran C, Benammar L. Le
traitement du strabisme par la toxine botulique. J Fr Ophtalmol. 1994; 17:
755-768.
- McNeer KW, Spencer RF, Tucker MG. Obsevations on bilateral simultaneous
botulinum toxin injection in infantile esotropia. J Pediatr Ophthalmol
Strabismus. 1994; 31: 214-219.
- Campos E, Schiavi C, Scorolli L. Botulinum toxin A in essential infantile
esotropia. En: Louly M (ed). Transactions of the VIII International Orthoptic
Congress. Kyoto; 1995.
- G�mez de Lia�o R, Rodr�guez JM, Andr�s (de) ML, et al. Tratamiento
del estrabismo convergente con cirug�a o con toxina botul�nica. Acta
Estrabol�gica. 1996; 25: 147-153.
- McNeer KW, Tucker MG, Spencer RF. Botulinum toxin management of essential
infantile esotropia in children. Arch Ophthalmol. 1997; 115: 1411-1418.
- Kushner BJ. Botulinum toxin management of essential infantile esotropia
in children (editorial; comment). Arch Ophthalmol. 1997; 115: 1458-1459.
- Ruiz MF, Moreno M, Alvarez MT, Garc�a S, N��ez A, Rodr�guez JM.
Desviaciones verticales y s�ndromes alfab�ticos en la endotrop�a cong�nita
tratada precozmente con toxina botul�nica. Acta Estrabol�gica. 1997; 26:
73-79.
- G�mez de Lia�o R, G�mez de Lia�o F, G�mez de Lia�o P, Rodr�guez
JM, Rodr�guez J, Pe�as J; (Alcon-Cus� S.A., ed.). Aplicaci�n de la toxina
botul�nica en oftalmolog�a. Congreso de la Sociedad Castellano-leonesa de
Oftalmolog�a (1997-�vila). Barcelona: Dom�nec Pujades S.L.; 1997.
- G�mez de Lia�o R, Rodr�guez JM, G�mez de Lia�o P, Andr�s (de) ML,
Rodr�guez J. Tratamiento con toxina botul�nica en pacientes operados
previamente de estrabismo. Arch Soc Esp Oftalmol. 1997; 72: 75-80.
- Tarrus J, Sarmiento B, Puertas D, Jim�nez C. Tratamiento del estrabismo
pedi�trico con toxina botul�nica. Resultados preliminares. Acta
Estrabol�gica. 1997; 26: 95-99.
- Tejedor J, Rodr�guez JM. Retreatment of children after surgery for
acquired esotropia: reoperation versus botulinum injection. Br J Ophthalmol.
1998; 82: 110-114.
- Ruiz MF, Moreno M, S�nchez-Garrido CM, D�az B, Rodr�guez JM. Toxina
botul�nica en el S�ndrome de Ciancia. En: Arroyo ME, Garc�a G, P�rez JF
(eds). Memorias del XIII Congreso del Consejo Latinoamericano de Estrabismo
(CLADE - Acapulco - 1998). 1� ed. M�xico: Consejo Latinoamericano de
Estrabismo; 1999: pp 106-112.
- Ruiz MF, Moreno M, S�nchez-Garrido CM, Rodr�guez JM. Botulinum
treatment of infantile esotropia with abduction nystagmus. J Pediatr Ophthalmol
Strabismus. 2000; 37: 196-205.
- Tejedor J, Guti�rrez C, Rodr�guez JM. Eficacia de la toxina botul�nica
tras cirug�a de la esotropia en ni�os. Acta Estrabol�gica. 1998; 27: 97-102.
- Tejedor J, Rodr�guez JM. Early retreatment of infantile esotropia:
comparison of reoperation and botulinum toxin. Br J Ophthalmol. 1999; 83:
783-787.
- Anderiz B, Cardona L. Tratamiento de la esotrop�a cong�nita con toxina
botul�nica. Arch Soc Esp Oftalmol. 1999; 74: 557-562.
- Campomanes G, Quintana L, Acosta M, Romero D. Tratamiento con toxina
botul�nica en endotrop�a cong�nita. En: Arroyo ME, Garc�a G, P�rez JF
(eds). Memorias del XIII Congreso del Consejo Latinoamericano de Estrabismo
(CLADE - Acapulco-1998). 1.� ed. M�xico: Consejo Latinoamericano de
Estrabismo; 1999: pp 104-105.
- G�mez de Lia�o R, et al. Tratamiento del estrabismo esencial. En:
G�mez de Lia�o R, G�mez de Lia�o F, G�mez de Lia�o P, Rodr�guez JM,
Rodr�guez J, Pe�as J; (Alcon-Cus� S.A., ed.). Aplicaci�n de la toxina
botul�nica en oftalmolog�a. Congreso de la Sociedad Castellano-leonesa de
Oftalmolog�a (1997-�vila). Barcelona: Dom�nec Pujades S.L.; 1997.
- Hiles DA, Watson BA, Biglan AW. Characteristics of infantile esotropia
following early bimedial rectus recession. Arch Ophthalmol. 1980; 98: 697-703.
- Freeley DA, Nelson LB, Calhoun JH. Recurrent esotropia following early
successful surgical correction of congenital esotropia. J Pediatr Ophthalmol
Strabismus. 1983; 20: 68-71.
- Ing MR. Early surgical alignment for congenital esotropia. J Pediatr
Ophthalmol Strabismus. 1983; 20: 11-18.
- Bateman JB, Parks MM, Wheeler N. Discriminant analysis of congenital
esotropia surgery. Predictor variables for short-and long-term outcomes.
Ophthalmology. 1983; 90: 1146-1153.
- von Noorden GK. A reassessment of infantile esotropia. XLIV Edward
Jackson Memorial Lecture. Am J Ophthalmol. 1988; 105: 1-10.
- van Selm JL. Primary infantile-onset esotropia-20 years later. Graefe�s
Arch Clin Exp Ophthalmol. 1988; 226: 122-125.
- Helveston EM, Ellis FD, Plager DA, Miller KK. Early surgery for essential
infantile esotropia. J Pediatr Ophthalmol Strabismus. 1990; 27: 115-118.
- Ing MR. Early surgery for essential infantile esotropia (letter;
comment). J Pediatr Ophthalmol Strabismus. 1991; 28: 119.
- Willshaw HE, Keenan J. Strabismus surgery in children: the prospects for
binocular single vision. Eye. 1991; 5: 338-343.
- Keenan JM, Willshaw HE. Outcome of strabismus surgery in congenital
esotropia. Br J Ophthalmol. 1992; 76: 342-345.
- Douche C, Zenatti C. Results of early treatment of congenital strabismus.
J Fr Ophtalmol. 1992; 15: 525-528.
- Shauly Y, Prager TC, Mazow ML. Clinical characteristics and long-term
postoperative results of infantile esotropia. Am J Ophthalmol. 1994; 117:
183-189.
- Iuvara-Bommeli A, Klainguti G. Early surgical treatment of infantile
esotropia. Klin Monatsbl Augenheilkd. 1994; 204: 366-369.
- Wright KW, Edelman PM, McVey JH, Terry AP, Lin M. High-grade stereo
acuity after early surgery for congenital esotropia. Arch Ophthalmol. 1994; 112:
913-919.
- Birch EE, Stager DR, Everett ME. Random dot stereoacuity following
surgical correction of infantile esotropia. J Pediatr Ophthalmol Strabismus.
1995; 32: 231-235.
- Ing MR. Outcome study of surgical alignment before six months of age for
congenital esotropia. Ophthalmology. 1995; 102: 2041-2045.
- Norcia AM, Hamer RD, Jampolsky A, Orel-Bixler D. Plasticity of human
motion processing mechanisms following surgery for infantile esotropia. Vision
Res. 1995; 35: 3279-3296.
- Wright KW. Surgical alignment in infants for congenital esotropia
(letter). Ophthalmology. 1996; 103: 700-701.
- Helveston EM, Neely DF, Stidham DB, Wallace DK, Plager DA, Sprunger DT.
Results of early alignment of congenital esotropia. Ophthalmology. 1999; 106:
1716-1726.
- Parks MM. Congenital esotropia vs infantile esotropia. Graefe�s Arch
Clin Exp Ophthalmol. 1988; 226: 106-107.
- Costenbader FD. Infantile esotropia. Trans Am Ophthalmol Soc. 1961; 59:
397-429.
- Ciancia AO. La esotropia con limitaci�n bilateral de abducci�n en el
lactante. Arch Oftalm Buenos Aires. 1962; 36: 207-211.
- Ciancia AO. Infantile esotropia with abduction nystagmus. Int Ophthalmol
Clin. 1989; 29: 24-29.
- Ciancia AO. On infantile esotropia with nystagmus in abduction. J Pediatr
Ophthalmol Strabismus. 1995; 32: 280-288.
- Prieto-D�az J, Souza-Dias C. La esotrop�a cong�nita. In: Prieto-D�az
J, Souza-Dias C, eds. Estrabismo. 3rd ed. Buenos Aires, Argentina: La Plata;
1996: pp 210-229.
- Calcutt C, Murray AD. Untreated essential infantile esotropia: factors
affecting the development of amblyopia . Eye. 1998; 12: 167-172.
- Robb RM, Rodier DW. The variable clinical characteristics and course of
early infantile esotropia. J Pediatr Ophthalmol Strabismus. 1987; 24: 276-281.
- Anguiano M, Garc�a del Valle MT, Castiella JC. endotrop�a esencial
infantil. Evoluci�n y tratamiento. Acta Estrabol�gica. 1995; 23: 9-18.
- Baker JD, De Young-Smith M. Accommodative esotropia following surgical
correction of congenital esotropia, frequency and characteristics. Graefes Arch
Clin Exp Ophthalmol. 1988; 226: 175-177.
- Jampolsky A, Norcia AM, Hamer RD. Preoperative alternate occlusion
decreases motion processing abnormalities in infantile esotropia. J Pediatr
Ophthalmol Strabismus. 1994; 31: 6-17.
- Hoyt CS, Jastrzebski GB, Marg E. Amblyopia and congenital esotropia. Arch
Ophthalmol. 1984; 102: 58-61.
- Nelson LB, Wagner RS, Simon JW, Harley RD. Congenital esotropia. Surv
Ophthalmol. 1987; 31: 363-383.
- Prieto-D�az J, Souza-Dias C. Las anisotrop�as. In: Prieto-D�az J,
Souza-Dias C, eds. Estrabismo. 3rd ed. Buenos Aires, Argentina: La Plata; 1996:
pp 329-373.
- Helveston EM. 19th annual Frank Costenbader Lecture- the origins of
congenital esotropia. J Pediatr Ophthalmol Strabismus. 1993; 30: 215-232.
- Norcia AM, McNeer KW, Tucker MG, Williams SM, Hamer RD. Development of
binocular motion processing following oculinum injection in infantile esotropia.
Invest Ophthalmol Vis Sci. 1992; 33(suppl): 870.
- Norcia AM, Garcia H, Humphry R, Holmes A, Hamer RD, Orel-Bixler D.
Anomalous motion VEPs in infants and in infantile esotropia. Invest Ophthalmol
Vis Sci. 1991; 32: 436-439.
- Prieto-Diaz J, Prieto-Diaz I. Long term outcome of treated
congenital/infantile esotropia: does early surgical binocular alignment
restoring (subnormal) binocular vision guarantee stability?. Binocul Vis
Strabismus Q. 1998; 13: 249-254.
- Jampolsky A. Entrevista. En: Actas del III Congreso del Consejo
Latinoamericano de Estrabismo (CLADE). Mar del Plata, Argentina; 1971: p 463.
- Tolun H, Dikici K, Ozkiris A. Long-term results of bimedial rectus
recessions in infantile esotropia. J Pediatr Ophthalmol Strabismus. 1999; 36:
201-205.
- von Noorden GK. The nystagmus compensation (blockage) syndrome. Am J
Ophthalmol. 1976; 82: 283-290.
- von Noorden GK, Wong SY. Surgical results in nystagmus blockage syndrome.
Ophthalmology. 1986; 93: 1028-1031.
- Duane A. Congenital deficiency of abduction, associated with impairment
of abduction, retraction movements, contraction of the palpebral fissure and
oblique movements of the eye. Arch Ophthalmol. 1905; 34: 133.
- Prieto-D�az J, Souza-Dias C. Los s�ndromes especiales de la motilidad
ocular. In: Prieto-D�az J, Souza-Dias C, eds. Estrabismo. 3rd ed. Buenos Aires,
Argentina: La Plata; 1996: pp 485-526.
- Ott S, Borchert M, Chung M, et al. Exclusion of candidate genetic loci
for Duane retraction syndrome. Am J Ophthalmol. 1999; 127: 358-360.
- Bloom JN, Graviss ER, Mardelli PG. A magnetic resonance imaging study of
the upshoot-downshoot phenomenon of Duane�s retraction syndrome. Am J
Ophthalmol. 1991; 111: 548-554.
- Jamplosky A. Electromiograf�a. En: Simposium sobre S�ndrome de Duane.
Memorias del XIV Congreso del Consejo Latinoamericano de Estrabismo (CLADE Sao
Paulo-2000). En prensa.
- Romero D. S�ndrome de Duane: Una clasificaci�n cl�nica. En: Arroyo ME
(ed). Actualidades del estrabismo latinoamericano. Consejo Latinoamericano de
Estrabismo; 1998: pp 125-135.
- France LW. Limitaci�n de la abducci�n. En: Memorias del XIV Congreso
del Consejo Latinoamericano de Estrabismo (CLADE Sao Paulo-2000). En prensa.
- Foster RS. Vertical muscle transposition augmented with lateral fixation.
J AAPOS. 1997; 1: 20-30.
|