|
INTRODUCCIÓN
Aunque en muchas ocasiones sea la desviación horizontal la más manifiesta y
característica de un cuadro de estrabismo, es obligado considerar la existencia
de desviaciones verticales u oblicuas de la mirada. La hiperfunción del
músculo oblicuo inferior (HFOI) es uno de estos fenómenos que,
habitualmente, aumenta la complejidad de muchos estrabismos. Se pone de
manifiesto como una hipertropía del ojo afecto en aducción extrema o en la
posición de aducción-elevación, donde el músculo oblicuo inferior ejerce su
máxima acción elevadora. La HFOI es además la causa más frecuente de
anisotropía tipo «V», por lo que, antes de referirnos estrictamente a la
misma, abordaremos el estudio específico de dicha hiperfunción (figura 1).

Figura 1. Estrabismo infantil, hiperfunción del músculo oblicuo
inferior asimétrica (HFOI) y síndrome «V».
Aunque el estudio de la HFOI sea difícil y, a veces, incluso se catalogue
como una característica menor del estrabismo, tiene una gran importancia
clínica. Puede ser, por ejemplo, la causa de un tortícolis compensador al que
no se ha hallado explicación, a pesar de innumerables interconsultas con otras
especialidades (Otorrinolaringología, Neurología, Traumatología, etc.)
(figura 2); o puede descompensar un estrabismo correctamente tratado en su
componente horizontal (piénsese en una gran incomitancia vertical en «V», que
rompe la fusión binocular en algunos campos de la mirada, y termina también
por aumentar el ángulo de la desviación en la posición primaria) (figura 3).
Es, por tanto, un fenómeno que ha de ser detectado y evaluado a la hora de
abordar y tratar un cuadro estrabológico.

Figura 2. Tortícolis en el estrabismo oblicuo:torsional,
horizontal, mixto:(horizontal y torsional).

Figura 3. Estrabismo convergente variable por síndrome «V».
|
La hiperfunción del músculo oblicuo inferior (HFOI) es uno de estos
fenómenos que, habitualmente, aumenta la complejidad de muchos estrabismos.
Se pone de manifiesto como una hipertropía del ojo afecto en aducción
extrema o en la posición de aducción-elevación.
La HFOI es además la causa más frecuente de anisotropía tipo «V» y de un
tortícolis compensador.
|
EL FENÓMENO DE LA HFOI
La HFOI se ha considerado uno de los principales enigmas de la Estrabología
en cuanto a su patogenia y significado. Es un fenómeno que puede ser primario o
secundario; puede aparecer a diversas edades, de forma unilateral o bilateral,
simétrica o asimétricamente y con carácter estático o evolutivo.
Respecto a sus características, se ha tener en cuenta que:
•
No suele ser un fenómeno aislado, sino que se produce
en el contexto de un cuadro de estrabismo, en el que concurren hiper e
hipoacciones de otros músculos.
•
Es un fenómeno relativamente frecuente. Aparece:
1. De forma primaria, en los estrabismos horizontales: endotropías
(congénitas, acomodativas, esenciales adquiridas…) y exotropías. Se
desconoce la patogenia. Gobin (1) había propuesto que muchas disfunciones de
los músculos oblicuos eran consecuencia de una anomalía anatómica que
suponía una ventaja funcional de un músculo oblicuo sobre el otro. Así, una
posición anterior del origen del músculo oblicuo inferior con respecto a la
tróclea del superior, supone una ventaja mecánica de aquél sobre éste. Sin
embargo, estas supuestas anomalías no están presentes en la mayoría de los
pacientes que manifiestan una HFOI.
La HFOI no aparece siempre en todos los estrabismos primarios y lo suele
hacer de forma tardía, es decir, tras un lapso de meses después de la
aparición de la desviación horizontal (generalmente tras el primer año de
vida). Se desconoce qué características motoras o sensoriales predisponen a la
posterior aparición de la HFOI. La evolución de la HFOI instaurada es
variable. Algunas HFOI leves desaparecen por sí mismas con la mejoría del
componente horizontal, pero otras más acentuadas logran descompensarlo aún
más.
Parks (2) no había encontrado diferencias de incidencia de la HFOI
entre las endotropías y las exotropías, e incluso dentro de éstas, eran
igualmente frecuentes en las permanentes y en las intermitentes. Wilson y Parks
(3), en un estudio posterior, estimaron una incidencia global del 40%
de HFOI en los estrabismos primarios, siendo su incidencia en las endotropías
congénitas de hasta el 72% (36%, 68%, 78%, según otros autores) (4-6), con su
máxima aparición entre los 1 a 3 años de edad, siendo tan sólo de un 2% en
el primer año de vida. En las endotropías acomodativas, la incidencia es del
34%, siendo la edad media de detección más tardía (a los 5,2 años). En las
exotropías, acontece en un 27% de los casos, siendo la edad media de aparición
a los 2,6 años. Crawford et al (7) determinaron que una cirugía precoz del
componente horizontal de la endotropía congénita podía prevenir la posterior
aparición de la HFOI. Sin embargo, en el citado estudio de Wilson y Parks (3),
se encontró que, en los pacientes con endotropía congénita, factores como la
edad de detección del estrabismo, el lapso de tiempo entre la detección del
estrabismo y la primera cirugía, la edad de la primera cirugía
horizontal, o la descompensación del componente horizontal, no añadían riesgo
para la posterior aparición de la HFOI. En cambio, el número de cirugías
necesarias para la corrección del componente horizontal sí supone un factor de
riesgo para el desarrollo de la HFOI (3).
2. De forma secundaria, es decir, en aquellas circunstancias en
las que el músculo oblicuo inferior se hace hiperfuncionante, o se contractura,
como consecuencia de la falta de oposición de su antagonista ipsilateral, o por
la hipoacción-limitación del músculo, sobre todo, en este último caso, si el
ojo parético es el dominante en la fijación de la mirada. La contractura del
músculo oblicuo inferior se produce generalmente cuando se paraliza el músculo
oblicuo superior ipsilateral del ojo no dominante. La parálisis del
músculo oblicuo superior, ya sea congénita o adquirida, es la causa más
frecuente de la HFOI secundaria: se produce un exceso de inervación relativa
del músculo oblicuo inferior homolateral (figura 4). En las parálisis del
músculo recto superior (músculo yunta), sucede lo mismo con el músculo
oblicuo inferior contralateral. De esta forma, al contrario que en las formas
primarias, es frecuente que la maniobra de Bielschowsky sea positiva en la HFOI
secundaria, por el importante componente vertical y exciclotorsor que
manifiesta. En la parálisis del músculo oblicuo superior, la HFOI secundaria
tiene carácter unilateral, dando lugar a fenómenos de hipertropía y/o
torsión del ojo afecto. La HFOI primaria podría confundirse, en algunos casos,
con una parálisis congénita y bilateral del músculo oblicuo superior (8). La
existencia de una importante endotropía en la infraversión de la mirada, un
tortícolis del mentón en depresión, un importante tortícolis de
exciclotorsión y la recidiva o persistencia de un síndrome alfabético en
«V» tras el debilitamiento del músculo oblicuo inferior, son datos que
sugieren el diagnóstico de una parálisis del IV par bilateral y congénita.

Figura 4. Estrabismo convergente e hiperfunción del músculo
oblicuo inferior del ojo izquierdo.
|
La diferenciación entre HFOI primaria y secundaria es la base para la
correcta catalogación diagnóstica y terapéutica, ya que las características
motoras y sensoriales de uno y otro cuadro son muy diferentes.
|
• La HFOI puede ser monolateral o bilateral (figura 5). En
muchos estrabismos primarios el inicio de la HFOI es monolateral (3) (23%) o
cuando menos asimétrico (44%), aunque evolutivamente tiende a hacerse bilateral
y simétrica. Parks y Mitchell (9) habían determinado que la HFOI monolateral
es una entidad frecuente, de tal forma que al clínico se le hace difícil
predecir la aparición de HFOI contralateral. Raab y Costenbader (10) observaron
el desarrollo de la HFOI en el segundo músculo oblicuo en un tercio de los
pacientes sometidos a debilitamiento unilateral. Asimismo Parks y Mitchell (9)
encontraron la aparición de una HFOI en el segundo músculo oblicuo en dos
tercios de los casos, a los 2-6 meses tras el hallazgo de la HFOI monolateral,
independientemente de si el músculo era operado o no. Sin embargo, en el
estudio de Wilson y Parks (3), tras la cirugía unilateral debilitante de un
músculo oblicuo inferior, aparecía de forma casi sistemática, la
hiperfunción del contralateral (78%), con una media de 1,8 años tras el
debilitamiento.
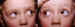
Figura 5. Estrabismo con hiperfunción del músculo oblicuo inferior
bilateral asimétrica.
• Se ha de diferenciar la hipertropía verdadera en aducción y
elevación de la de carácter inervacional (es decir, la
hiperfunción aislada del músculo sin tener correlación con su músculo yunta,
generalmente en condiciones de disociación de la visión binocular). Los
músculos yunta son los que reciben inervación simétrica cuando mueven ambos
globos en su campo de acción correspondiente (ley de Hering). Si se trata de
una verdadera hipertropía, en el cover-test, el ojo más elevado (por la
hiperfunción del músculo oblicuo inferior) descenderá al ocluir el
contralateral; y éste, a su vez, ascenderá al ser ocluido aquél. Si la
sobreelevación es inervacional no habrá ascenso del músculo contralateral a
la segunda oclusión. En algunas ocasiones, se puede encontrar una hipertropía
del ojo en aducción sin que haya correlación con hipotropía del ojo
contralateral (ley de Hering) y sin que se manifieste un síndrome alfabético.
Además, dicha hiperacción de carácter inervacional es variable en intensidad
de una exploración a otra. Se debe a un impulso inervacional anómalo del
músculo oblicuo inferior, en condiciones de disociación binocular (ojo ocluido
por la nariz) (7).
La desviación vertical disociada (DVD) también es un fenómeno de carácter
inervacional. Para diferenciarlo de una HFOI se ha tener en cuenta que el ojo no
fijador se eleva, generalmente, en la misma cuantía tanto en abducción como en
aducción. En la HFOI, la hipertropía del ojo afecto será mayor en aducción.
Además, en la DVD, el movimiento de refijación del ojo elevado es lento y no
se corresponde con la elevación del otro ojo (hiperforia alternante, contraria
a la ley de Hering). En los casos de DVD pura, tampoco se producen hipertropías
ni síndromes alfabéticos manifiestos. Sin embargo, a veces, ambos fenómenos
coexisten en un mismo individuo, aumentando considerablemente la complejidad del
estrabismo. Según Wilson y Parks (3) en el síndrome de endotropía congénita,
el 62% de los pacientes manifiestan DVD (seguimiento hasta los 6 años de edad),
de tal manera, que el 90% manifiestan HFOI y/o DVD en dicho período.
Resumiendo:
Clasificación de la hiperfunción del músculo oblicuo inferior:
• Primaria/Secundaria
• Monolateral/Bilateral (simétrica/asimétrica)
• Aislada/Asociada a DVD
ANATOMÍA Y FUNCIÓN DEL MÚSCULO OBLICUO INFERIOR O MENOR
El músculo oblicuo inferior (o músculo oblicuo menor) es el único de los
seis músculos extraoculares que no se origina en el vértice orbitario, sino
que lo hace en el ángulo inferointerno de la órbita, en el borde inferior de
la cresta externa de la fosa lagrimal. Se dirige hacia atrás, afuera y arriba,
formando un ángulo de 51° con el eje óptico en posición primaria. Rodea al
globo ocular por debajo del músculo recto inferior y su tendón distal es muy
corto (menor de 2 mm). Se inserta en el cuadrante posterior e inferotemporal a
lo largo de una línea de 9,5 mm de longitud, que es paralela al borde inferior
del cuerpo muscular del músculo recto lateral. Su extremo anterior se sitúa 12
mm por detrás de la inserción del músculo recto lateral y el posterior a unos
2 mm de la mácula. Además, el extremo posterior tiene importante relación con
la vena vorticosa inferotemporal. El músculo oblicuo inferior tiene una
longitud de 37 mm y un amplio arco de contacto con el globo ocular (16 mm). El
músculo oblicuo inferior se aísla quirúrgicamente en un punto que está 10-12
mm nasalmente a su inserción distal, y su pedículo vasculonervioso se sitúa a
15-16 mm de la misma.
Se han descrito numerosas variaciones anatómicas en la inserción distal del
músculo oblicuo inferior. Emmel et al (11) examinaron 200 ojos de cadáver y
hallaron músculos oblicuos inferiores con múltiples inserciones distales
(dobles o triples) en más del 50 % de los casos. De Angelis et al (12)
encontraron inserciones múltiples en el 17% de los ojos examinados, y en un 8%
de los casos el cuerpo muscular se dividía en dos, en el lugar del aislamiento
quirúrgico (a 10-12 mm de su inserción). Sólo en un 4% aparecía un doble
vientre muscular verdadero a lo largo de todo el recorrido (músculo bífido).
En ningún caso hallaron que esta división del cuerpo muscular se produjese
bilateralmente. Una de las razones de la persistencia o recurrencia de la HFOI
es la existencia de estas variaciones anatómicas, que pueden confundir al
cirujano poco experimentado a la hora de su aislamiento quirúrgico. El grosor
del cuerpo muscular en el lugar de su aislamiento quirúrgico, se ha estimado en
7,7 mm (rango de 7-10 mm).
El músculo oblicuo inferior recibe su inervación de la rama inferior del
III par y su vascularización, por su cara superior, a partir de ramas de las
arterias oftálmica e infraorbitaria, mediante un pedículo vasculonervioso que
discurre paralelo al borde temporal del músculo recto inferior, que se
considera un «origen auxiliar» del músculo. Este hecho morfológico es de
gran importancia cuando se pretende debilitar el músculo anteroponiéndolo a la
inserción del músculo recto inferior, ya que el pedículo vasculonervioso
sigue anclando la porción proximal en su recorrido original, de tal forma que,
la porción más distal, al variar su recorrido, se convierte en depresora
activa durante el movimiento de elevación del globo ocular. Además, ambos
músculos, oblicuo inferior y recto inferior, comparten un recubrimiento
conectivo, que tiene expansiones que se dirigen hacia las paredes de la órbita
(ligamento de Lockwood).
Los estudios de imagen con resonancia magnética dinámica (13) han
demostrado que no sólo existe un acortamiento del músculo oblicuo inferior en
su trayecto anatómico, sino que también existe un desplazamiento del cuerpo
muscular en sentido anteroposterior durante las ducciones verticales del globo.
Dichos desplazamientos tendrían que ver con los movimientos de
contracción/relajación del músculo recto inferior, con el que comparte un
sostén ligamentoso en relación con la pared orbitaria.
Nótese (esquema 1) cómo en la aducción las fibras más posteriores poseen
un mayor brazo de palanca respecto al eje X, por lo que su acción será
principalmente elevadora; asimismo, en abducción de 39°, el brazo de
palanca de las fibras más anteriores es máximo respecto al eje de torsión Y,
siendo, por tanto, exciclotorsoras.
En la posición primaria de la mirada, el músculo oblicuo inferior es
principalmente excicloductor, secundariamente abductor y elevador; en aducción
(51°) es elevador (sobre todo las fibras más posteriores) y excicloductor,
aparte de que puede convertirse en aductor (las fibras más anteriores); en
abducción (39º) es excicloductor (sobre todo las fibras anteriores), abductor
y elevador. Según Scott (14), las acciones del músculo oblicuo inferior,
ejercidas desde la posición primaria de la mirada, se pueden descomponer en un
59% de extorsión, un 40% de supraducción y un 1% de abducción (esquema 1).

Esquema 1. Visión inferior del músculo oblicuo inferior derecho.
Ejes de rotación X e Y.
En el estudio histopatológico (15) de los músculos oblicuos inferiores
hiperfuncionantes, se han hallado cambios ultraestructurales de las fibras
musculares relacionados con la existencia de agregados centrales intracelulares
(acúmulos de mitocondrias) y vacuolización (gran desarrollo del retículo
sarcoplásmico) con alta actividad de la succinildeshidrogenasa y de la
láctico-deshidrogenasa (afectación miopática). Estas alteraciones fueron más
extensas en los músculos de las formas primarias que en los de las secundarias.
MANIFESTACIONES CLÍNICAS DE LA HFOI
Tal y como se ha comentado, el músculo oblicuo inferior desarrolla acciones
motoras de elevación, abducción y exciclotorsión del globo ocular. Las
manifestaciones clínicas de la HFOI serán consecuencia de las hiperacciones
inadecuadas en alguno o en los tres ejes del espacio. Sin embargo, dependiendo
del contexto clínico (HFOI primaria o secundaria), estas hiperacciones
(elevación, abducción y exciclotorsión) se producen en diferente cuantía y,
sobre todo, con diferente significado sensorial. Las consecuencias clínicas de
la HFOI se resumen en las siguientes alteraciones:
1. Sobreelevación del ojo afecto en aducción
Es una de las principales manifestaciones motoras de la HFOI. El ojo que se
dirige hacia la aducción también se eleva («upshoot»), cuando el ojo fijador
mira en abdución (figura 6). Dicha alteración es una acción anómala del
músculo oblicuo inferior cuando el globo está en aducción. Se ha comprobado
electrofisiológicamente que la inervación del músculo oblicuo inferior sólo
se modifica en los movimientos verticales del globo (aumentando o decreciendo
con la de los músculos rectos verticales), pero se mantiene constante en las
lateroversiones, tanto en condiciones fisiológicas como patológicas (HFOI). La
sobreelevación en aducción o la abducción en elevación son acciones
musculares anormales que no se deben a un impulso inervacional anómalo, sino a
una mecánica muscular alterada.

Figura 6. Estrabismo con hiperfunción del músculo oblicuo inferior
y síndrome «V».
La sobreelevación del globo por el músculo oblicuo inferior se cuantifica,
mediante el cover-test, en dioptrías prismáticas (dp), aunque en la práctica
clínica resulta difícil debido a la mala colaboración del paciente (niños) y
a fenómenos de disociación (oclusión por la interposición de la nariz). Por
ello, es más operativa la valoración de la HFOI mediante un sistema de cruces
(grados de HFOI) que otorga el observador, según exploraciones más breves y
reiteradas (tabla 1).
2. Incomitancia alfabética en «V»
Los ejes oculares se aproximan más en la mirada hacia abajo que hacia arriba
por la acción abductora de ambos músculos oblicuos inferiores, sobre todo en
la elevación de la mirada, posición en la que la separación de los globos es
más patente. Esta circunstancia acontece en la HFOI primaria y, más
frecuentemente, en el contexto de las endotropías. Sin embargo, puede aparecer
en la HFOI secundaria a una parálisis bilateral de los músculos oblicuos
superiores con hiperacción de los músculos oblicuos inferiores, llegándose a
diferencias de 20 dp de desviación entre la supra- y la infraversión, siendo
muy llamativa una gran endotropía en la infraversión por la falta de acción
abductora de los músculos oblicuos superiores, y por el exceso de inervación
de los músculos rectos inferiores, que actúan además en ligera
exciclotorsión bilateral.
3. Tortícolis ocular torsional
(figura 7)

Figura 7. Tortícolis torsional.
Se debe a la acción exciclotorsora del músculo oblicuo inferior sobre el
globo ocular con HFOI. El sujeto inclinará la cabeza hacia el hombro contrario
al músculo oblicuo hiperfuncionante. Es un fenómeno muy frecuente y
característico de la parálisis del músculo oblicuo superior con hiperfunción
secundaria del músculo oblicuo inferior. Los pacientes normalmente refieren
diplopía o «visión incómoda» o «imprecisa». En este caso, se pone de
manifiesto una torsión objetiva del ojo (de la mácula con respecto a la
papila, mediante oftalmoscopía indirecta) y una subjetiva (que el paciente nota
como «incomodidad» o «falta de calidad de su visión»). La medición
subjetiva de la torsión se realiza con tests de disociación de la visión
binocular (doble varilla de Maddox, pantalla de Hess-Lancaster, sinoptóforo,
etc), habiendo en estos casos torsiones de, al menos, 10-15°. En los casos de
HFOI primaria, también puede haber torsiones objetivas (el fondo de ojo está
rotado) pero el paciente no las percibe subjetivamente: los pacientes no
aprecian sensorialmente la torsión que manifiestan, por la inmadurez del
sistema visual en el momento de instauración (fenómenos adaptativos como la
supresión sensorial).
4. Hipertropía en la posición primaria de la mirada
Un ojo se encuentra más elevado que el otro. En las hiperfunciones primarias
es raro encontrar hipertropías mayores de 5 dp. Sin embargo, en las
hiperfunciones secundarias pueden ser al menos de 15 dp, debido a la
hipertonicidad del músculo oblicuo inferior presente en las parálisis del
músculo recto superior yunta, o a la contractura secundaria a la parálisis de
su antagonista, el músculo oblicuo superior ipsilateral.
Entiéndase que, según lo ya apuntado, en estas alteraciones oculomotoras el
músculo oblicuo inferior no suele ser el único responsable, ya que también
están implicados los músculos rectos horizontales y verticales.
Las hiperacciones de carácter inervacional, aunque sean muy evidentes en la
posición diagnóstica del músculo oblicuo inferior, no generan las
alteraciones mencionadas en el grado en que las produce una verdadera HFOI.
LA ANISOTROPÍA TIPO «V»
Como hemos visto en el capítulo precedente, que incluye las generalidades
sobre el síndrome alfabético, el fenómeno de incomitancia se refiere a
la diferencia del grado de desviación horizontal que puede aparecer en un
estrabismo, dependiendo de la posición de la mirada. La incomitancia vertical
(anisotropía vertical o síndrome alfabético) se define como la
disparidad del ángulo horizontal de desviación entre las miradas extremas
hacia arriba y hacia abajo.
Puede ocurrir que los ojos converjan más en la mirada hacia abajo que hacia
arriba, o diverjan más en la mirada hacia arriba que hacia abajo. Se trata de
una incomitancia vertical con patrón en «V» —viceversa para el patrón en
«A»—, que puede aparecer tanto en las endotropías como en las exotropías.
La incidencia relativa de síndromes alfabéticos, en general, se muestra en la
tabla 2. El mecanismo de producción del síndrome en «V» no está del todo
claro:
• Se ha relacionado la aparición de los síndromes alfabéticos con factores
anatómicos orbitofaciales (17). Algunos caracteres morfológicos,
tales como la hipoplasia malar y la inclinación antimongoloide favorecerían la
acción mecánica de unos músculos, originándose incomitancias verticales
(véase el capítulo anterior).
• Disfunción de los músculos rectos: Los músculos rectos medios
tienen una acción predominantemente aductora en la mirada de cerca y hacia
abajo, mientras que los músculos rectos laterales, en la mirada de lejos y
hacia arriba, son predominantemente abductores. La endotropía en «V» se
justificaría por una excesiva acción de los músculos rectos medios; y la
exotropía en «V» por la sobreacción de los músculos rectos laterales. Sin
embargo, Saunders y Holgate (18) observan mediante cortes tomográficos, que la
posible malposición de los músculos rectos podía ser consecuencia de la edad
y no estar implicada como causa del síndrome en «V».
• Disfunción de los músculos oblicuos: Es la causa más habitual
de síndrome alfabético en «V». Jampolsky (19), en 1971, resaltó la
importante acción abductora de los músculos oblicuos. Los superiores son
abductores en la mirada hacia abajo y los inferiores en la mirada elevada. Por
otro lado, son las fibras medias y posteriores las que ejercen un acción
predominantemente elevadora y abductora. La HFOI bilateral produce una
importante acción abductora en la mirada hacia arriba, contrapuesta a la
acción aductora de los músculos rectos superiores, por lo que se produce una
divergencia. Si, además, se asocia una hipofunción de los músculos oblicuos
superiores, la mirada tiende a la convergencia en la posición hacia abajo por
falta de antagonismo a la acción aductora. Se puede decir que, por la
incomitancia vertical en «V», la endotropía disminuye o la exotropía aumenta
en la mirada hacia arriba; y la endotropía aumenta o la exotropía disminuye en
la mirada hacia abajo.
La anisotropía vertical en «V» se ha de valorar explorando la desviación
horizontal en la mirada elevada a 25° y deprimida a 30° (para evitar así una
excesiva disociación). Además, el sujeto debe estar corregido refractivamente
y el objeto de fijación no debe estar demasiado próximo, para evitar los
fenómenos de convergencia acomodativa que falseen la incomitancia.
En la anisotropía tipo «V», se considera patológica una diferencia de
desviación mayor de 15 dp entre las miradas hacia arriba y abajo, ya que
tal diferencia supone rupturas de la visión binocular en amplios campos de la
mirada. Este hecho puede producir el fracaso de una cirugía correctora de una
desviación horizontal, ya que no se mantiene una correcta visión binocular. En
este sentido, y dependiendo del caso, se podría ser incluso más estricto y
comenzar a considerar patológica la «V» a partir de 10-12 dp.
La presencia de un tortícolis vertical es frecuente, ya que el sujeto
elevará o descenderá el mentón hacia la posición de la mirada de mayor
ortoforia. En el caso de las endotropías con «V» deprimirá la cabeza para
mantener la mirada elevada; en las exotropías con «V» ocurrirá el fenómeno
contrario.
La HFOI bilateral se asocia a la incomitancia vertical en «V» o en «Y»,
aunque no es un elemento imprescindible. Se han comunicado casos de síndrome
alfabético en «A» paradójicos, con HFOI bilateral asociada a endotropía
(20,21). Estos casos fueron tratados con debilitamiento bilateral del músculo
oblicuo inferior y retroinserción con desplazamiento superior de los músculos
rectos medios, con resultado satisfactorio. Por lo tanto, el mecanismo de un
síndrome alfabético en «V» no es sólo atribuible a la hiperfunción de los
músculos oblicuos inferiores, sino a un balance de fuerzas de múltiples
músculos (figura 8).

Figura 8. Hiperfunción «primaria» del músculo oblicuo inferior.
• La hiperacción/contractura de los músculos rectos laterales contribuye
a la divergencia en la elevación.
• La HFOI bilateral produce abducción de los ojos en la mirada hacia
arriba y la hipoacción de sus antagonistas (músculos oblicuos superiores)
disminuye la divergencia de la mirada hacia abajo.
• La hiperacción de los músculos rectos inferiores aumenta la
convergencia de la mirada hacia abajo y la hipoacción de los músculos rectos
superiores no contribuye a la convergencia de la mirada hacia arriba.
Las hiperfunciones unilaterales (normalmente estrabismos paralíticos),
producirán tropías verticales en algunos campos de la mirada (por ejemplo en
la posición primaria de la mirada o en la aducción del ojo con la HFOI) más
que incomitancias alfabéticas.
Los síndromes alfabéticos en «V» —como las formas en «A»— también
pueden presentarse en ausencia de desviaciones en posición primaria de la
mirada, produciéndose tan sólo incomitancias verticales en la mirada elevada y
deprimida. Las hiperacciones de los músculos oblicuos son responsables de estos
casos.
FORMAS CLÍNICAS PRIMARIAS DEL SÍNDROME ALFABÉTICO EN «V»
Endotropía con Síndrome Alfabético en «V»
La endotropía horizontal se acentúa en la posición de la mirada hacia
abajo. Suele asociar una HFOI bilateral, de tal forma que, gracias a la
hiperfunción de los músculos oblicuos inferiores, la desviación horizontal
hacia adentro disminuye, desaparece, o se invierte en la mirada hacia arriba
(según el balance de las fuerzas abductoras y aductoras). Normalmente, los
pacientes deprimen el mentón, al ser más confortable desde el punto de vista
binocular la mirada elevada. Es importante hacer un diagnóstico diferencial con
una parálisis bilateral del músculo oblicuo superior. La ausencia o un escaso
ángulo de desviación en posición primaria pero que se acentúa enormemente en
la infraversión de la mirada y una elevación del globo en la inclinación
ipsilateral de la cabeza, apoyan más este último diagnóstico.
De no haber HFOI, esta incomitancia vertical se atribuirá a la acción de
los músculos rectos horizontales y/o verticales, lo que se tendrá en cuenta a
la hora de planificar un tratamiento quirúrgico.
Exotropía con síndrome alfabético en «V»
Se produce un aumento importante de la exotropía en la mirada hacia arriba,
que es la posición en la que los músculos oblicuos inferiores
hiperfuncionantes manifiestan su máxima acción de abducción (en el caso de
haber HFOI). El paciente generalmente adopta un tortícolis con el mentón
elevado para mirar en la posición de mínima desviación horizontal.
CIRUGÍA DE DEBILITAMIENTO DEL MÚSCULO OBLICUO INFERIOR
Este tipo de intervención resuelve tanto la HFOI como la mayoría de las
anisotropías en «V». En la patología que se aborda en el presente capítulo,
la cirugía que se realiza sobre el músculo oblicuo inferior es principalmente
debilitante, es decir, se emplean procedimientos que disminuyen su acción (22).
Prácticamente es anecdótica la indicación de procedimientos de refuerzo.
I. Consideraciones anatómicas
Es preciso reseñar una serie de consideraciones anatómicas a la hora de
intervenir el músculo oblicuo inferior, para evitar complicaciones derivadas
del acto quirúrgico.
• La inserción distal cuenta con un tendón muy corto por lo que, para
desinsertarlo, se realiza un corte normalmente a través del cuerpo muscular.
Para evitar el sangrado se debe realizar una correcta hemostasia.
• Además, la inserción distal se encuentra en proximidad a la mácula;
está ubicada a 2 mm lateralmente y 2 mm inferiormente del área macular. La
manipulación quirúrgica debe ser cuidadosa cuando se procede a su
desinserción distal ya que la mácula podría verse afectada.
• El tercio distal muscular se sitúa por encima de la vena vorticosa
inferotemporal.
• Es frecuente la existencia de variaciones anatómicas del músculo tanto
en su inserción distal como en su vientre muscular. Muchas recurrencias o
persistencias de la HFOI tras la cirugía de debilitamiento del músculo oblicuo
inferior, se producen por un defectuoso aislamiento quirúrgico del mismo,
debido al desconocimiento del cirujano de esta duplicidad de inserción o de
vientre muscular.
• La cápsula de Tenon debe conservarse, ya que es una estructura que evita
la salida de la grasa extraconal, que puede ser la causa de la aparición de un
síndrome adherencial.
• El debilitamiento quirúrgico del músculo oblicuo inferior es difícil
de cuantificar debido a su gran longitud y al complejo trayecto oblicuo, que
hace que sus acciones se manifiesten en los tres ejes del espacio.
II. Exploración quirúrgica del músculo oblicuo inferior
El estudio de las ducciones forzadas complementa la información acerca del
músculo. Las maniobras de ducción forzada informan del estado de relajación
de la musculatura ocular, desenmascarando contracturas o fibrosis que supongan
limitaciones del movimiento. En el caso del músculo oblicuo inferior, se
inducirán al globo movimientos de aducción e inciclotorsión, bajo anestesia
general. Se ha de sujetar el globo a las IX y a las III horas mediante dos
pinzas y hundirlo levemente en la órbita, ya que dicha maniobra produce
tensión en los músculos oblicuos, si bien relaja los músculos rectos. En esta
posición, el globo debe ser llevado a la aducción y a la inciclotorsión,
comprobando la resistencia que ofrece. Si el músculo oblicuo inferior está
contracturado o fibroso, ofrecerá resistencia a la aducción e inciclotorsión
pasivas.
|
Las maniobras de ducción forzada informan del estado de relajación de la
musculatura ocular, desenmascarando contracturas o fibrosis que supongan
limitaciones del movimiento. En el caso del músculo oblicuo inferior, se
inducirán al globo movimientos de aducción e inciclotorsión, bajo anestesia
general , comprobando la resistencia que ofrece. Si el músculo oblicuo inferior
está contracturado o fibroso, ofrecerá resistencia a la aducción e
inciclotorsión pasivas.
|
III. Abordaje quirúrgico del músculo oblicuo inferior
La incisión conjuntival debe realizarse transconjuntivalmente en el
cuadrante temporal inferior, con un trayecto concéntrico al limbo y a unos 9 mm
de éste. Esta incisión afecta a la conjuntiva (unos 8 mm de longitud),
cápsula de Tenon anterior y membrana intermuscular hasta la esclera. El
músculo oblicuo inferior ha de identificarse en relación con los músculos
rectos inferior y lateral. Es aconsejable mantener aislados el músculo recto
inferior y lateral mediante ganchos, a la vez que el globo es elevado en
aducción. Pero no siempre es necesario, por lo que debería evitarse, «tocar»
los músculos rectos, ya que una buena exposición facilitada por el ayudante,
con pinzas que sujeten firmemente el globo, suele bastar. Separando la
conjuntiva y la cápsula de Tenon con una pinza, bajo visión directa y con dos
ganchos pequeños de Stevens, el cirujano debe aislar el cuerpo muscular. Estos
deben abarcar el borde posterior del cuerpo muscular, separándolo de la
cápsula de Tenon, pero sin perforarla, ya que la grasa orbitaria se
prolapsaría, lo que favorecería la aparición de un síndrome adherencial.
Frecuentemente, el músculo oblicuo inferior presenta, en su extremo distal, un
septum intermuscular con el músculo recto lateral, que se ha de disecar. Es
necesario cerciorarse de que el aislamiento quirúrgico del cuerpo muscular es
el idóneo, es decir que no haya sido excluida alguna porción muscular. Para
esto, con los ganchos, se separará el músculo del globo, para explorarlo por
su cara escleral. Si hubiese fibras no aisladas, éstas (de color rojizo)
aparecerán en el espacio triangular delimitado por la cara escleral del
músculo y la esclera. Si se excluyen fibras del músculo oblicuo inferior por
una deficiencia en su aislamiento, se puede producir una falta de efecto en el
debilitamiento, esto es, una hipocorrección. Ésta se debería a que, si bien
una parte del músculo ha sido escindido o retroinsertado (según el tipo de
cirugía realizada), las fibras inadvertidamente excluidas seguirían actuando,
al mantenerse ancladas entre el origen muscular y la inserción distal.
Tras realizar el procedimiento del debilitamiento deseado, el cierre de la
incisión conjuntival se puede realizar mediante cauterización bipolar (al
tener poca tensión) o, en su defecto, mediante sutura reabsorbible 8/0 (Dexon o
Vycril).
IV. Técnicas quirúrgicas
(tabla 3) (figura 9)

Figura 9. Técnicas quirúrgicas en el tratamiento de la HOI.
Los recursos quirúrgicos de debilitamiento se pueden clasificar en dos
grandes grupos:
A) Los que debilitan el músculo, conservando su trayecto fisiológico:
desinserción escleral, miectomía en la inserción, miotomía marginal,
miectomía distal y recesiones. Al respetar el trayecto fisiológico del
músculo, se debilitan todas sus acciones de forma proporcionada, sobre todo la
exciclotorsión y la elevación.
B) Los que alteran su trayecto anatómico, modificando el plano de acción
muscular: transposiciones (anteriorización con o sin resección). La
anteriorización supone un debilitamiento predominante de la elevación.
Desinserción escleral o tenotomía:
Consiste en el corte del músculo en
su inserción escleral en el globo ocular (23-25). Es especialmente importante
cortar todas las fibras a lo largo de la totalidad de su inserción, la cual es
larga. Es muy frecuente la aparición de una recurrencia de la HFOI por
desinserción parcial o debido a que el músculo vuelve a adherirse a la
esclera. Es una técnica caída en desuso por su falta de efectividad (alta tasa
de recurrencia de la HFOI). Sin embargo, basándose en un estudio retrospectivo
de 337 pacientes operados con desinserción del músculo oblicuo inferior entre
1960-1981, Jones et al (26) obtuvieron un resultado satisfactorio en el 87% de
los casos. Estos autores defienden una tasa de éxito para la deinserción
equiparable a la del retroceso y miectomía, pero con la ventaja de una mayor
simplicidad quirúrgica y de un menor tiempo operatorio.
Miotomía marginal:
Son incisiones transversales realizadas en el
músculo para elongarlo. Se corta aproximadamente 2/3 de la anchura del músculo
y puede realizarse una única incisión o múltiples (generalmente se realizaban
tres incisiones laterales del vientre muscular). Son técnicas también en
desuso por falta de predictibilidad en la corrección.
Miectomía:
Consiste en la escisión de una parte del músculo. La distal
es la más habitual, y es la que comprende la extirpación de la porción
muscular entre el borde temporal del músculo recto inferior y su inserción
distal. Ha sido bastante preconizada y se muestra efectiva (26-27). No obstante,
resulta difícil calcular la cuantía exacta del debilitamiento en un individuo.
La hemostasia debe ser cuidadosa para evitar hematomas postoperatorios. Para
ello se deben colocar pinzas hemostáticas atrapando al cuerpo muscular,
separadas unos 7-9 mm, practicando posteriormente la escisión muscular en la
proximidad de las pinzas mediante tijeras de Westcott. A continuación se deben
cauterizar los muñones quirúrgicos, antes de retirar las pinzas hemostáticas,
para evitar la hemorragia. Normalmente recurre la hiperfunción del músculo
oblicuo inferior, ya que dicho músculo tiende a adherirse a la esclera,
recuperando su anclaje distal. Así mismo, hay posibilidad de que el músculo
seccionado se ancle sobre el músculo recto inferior trabajando solidariamente
con éste, produciéndose hipotropías del ojo operado.
Miectomía con denervación
(Del Monte & Parks) (28): Consiste en la
extirpación del músculo, desde el trayecto del borde temporal del músculo
recto inferior, hasta su inserción distal en la esclera del globo, con
cauterización de los extremos musculares y denervación. La denervación
(preconizada por González) (29-31) se realiza localizando el pedículo
vasculonervioso del músculo oblicuo inferior en el cruce de éste con el borde
temporal del músculo recto inferior. Se identifica anatómicamente por una
expansión fusiforme del músculo en la vecindad del cruce con el músculo recto
inferior. Se debe atrapar con un pequeño gancho de Stevens y cortar,
cauterizándolo previamente.
Recesión o retroinserción:
Mediante esta técnica se desplaza la
inserción distal del músculo siguiendo la línea de su plano de acción
muscular, disminuyendo su tensión y debilitando sus acciones fisiológicas
(32,33). Se han destacado las ventajas del procedimiento de la retroinserción,
la posibilidad de graduar el debilitamiento, la estabilidad a lo largo del
tiempo, la no producción del síndrome adherencial. El límite para
retroinsertar el músculo oblicuo inferior en su trayecto fisiológico es el
lado temporal del músculo recto inferior, siendo de hasta 11 ó 12 mm. Así,
diversos autores han definido diferentes puntos de anclaje para el retroceso del
músculo oblicuo inferior.
• Fink (retroceso de 8 mm) (34) propuso el retroceso fijando
el músculo a 6 mm hacia abajo y a 6 mm hacia atrás del extremo inferior de la
inserción del músculo recto lateral.
• Parks (retroceso de 10 mm) (35-37) definió un punto de
anclaje, 2 mm lateral al músculo recto inferior y 3 mm posterior.
• Apt & Call (retroceso de 12 mm) (38) marcaron un
punto de retroinserción a 4 mm posterior al extremo lateral de la inserción
del músculo recto inferior y 0,4 mm temporalmente a dicho punto.
Para todos estos procedimientos el músculo se ha de asegurar con una sutura
reabsorbible de 6/0 con doble aguja, previamente a la desinserción del extremo
distal. Es importante que los puntos practicados a ambos lados del extremo
distal del cuerpo muscular sean de espesor completo y que, en la maniobra de
traspasar la masa muscular, las agujas se dirijan preferentemente huyendo de la
esclera para evitar una perforación accidental del globo (esta zona se
encuentra en la vecindad del área macular). El corte para desinsertar el
músculo se puede practicar mediante cauterización, evitando acercarse
excesivamente a la esclera por las razones expuestas. No se suele producir
retracción del cuerpo muscular al desinsertarlo de la esclera, por lo que no
existe peligro de pérdida. Por ello, y para evitar el riesgo de perforación
ocular, se podría en primer lugar desinsertar el músculo, y a continuación
asegurarlo mediante las suturas (figura 10).

Figura 10. Retroinserción del músculo oblicuo inferior.
La inserción en la esclera se debe realizar tomando como referencia la
inserción escleral del músculo recto inferior, el cual se debe aislar
previamente con un gancho. En la maniobra de anclaje escleral, es importante
tener en cuenta la localización inferotemporal de la vena vorticosa, para
evitar su lesión y sangrado.
Retroceso con resección y anteroposición
(González): En esta técnica
se conjuga una retroinserción del músculo oblicuo inferior con
anteriorización de su inserción, junto con una resección que, al acortar la
longitud del músculo, potencia su nueva acción antielevadora. Es una técnica
que encuentra a menudo serias complicaciones por la limitación tan magnífica
que consigue de la elevación. Por ello, si se practica, en especial en algunas
paresias del IV par craneal, no han de superarse, a ser posible, los 3-5 mm de
resección.
Retroceso con anteroposición:
La retroinserción de un músculo es un
procedimiento que acorta la longitud en su plano de acción y, por lo tanto,
disminuye su acción por disminución de la tensión ejercida al acercar el
punto de inserción óseo y escleral. Sin embargo, es frecuente que se produzca
la recurrencia de la hiperfunción. La máxima retroinserción del músculo
oblicuo inferior viene determinada por el borde temporal del músculo recto
inferior y no llega a ser más de 12 ó 13 mm. Sin embargo, en las grandes
hiperfunciones de los músculos oblicuos inferiores se puede producir la
recidiva de la hiperacción, ya que, a pesar de que el músculo ha quedado
recortado en su trayecto, éste recupera su tono. Para que este fenómeno no
ocurra, se ha postulado que sería necesario acortarlo en un 40% de su trayecto
que en el caso del músculo oblicuo inferior, supondría una retroinserción de
al menos 18 mm.
Scott (39), mediante simulación con ordenador, comprobó cómo la
reinserción del músculo oblicuo inferior lateral y anterior a la inserción
escleral del músculo recto inferior, permite un mayor acortamiento del músculo
aunque sea fuera de su plano de acción original y, por lo tanto, un mayor
debilitamiento de la acción muscular.
Se han descrito múltiples puntos de anclaje escleral para el músculo
oblicuo inferior para obtener su anteriorización.
•
Elliot & Nankin (40) lo transponen a 2 mm lateral y a la altura
del músculo recto inferior.
•
Mims & Wood (41) a 2 ó 3 mm por delante del punto de Elliot
& Nankin.
|
Los recursos quirúrgicos de debilitamiento se pueden clasificar en dos
grandes grupos:
Los que debilitan el músculo, conservando su trayecto fisiológico:
desinserción escleral, miectomía en la inserción, miotomía marginal,
miectomía distal y recesiones. Al respetar el trayecto fisiológico del
músculo, se debilitan todas sus acciones de forma proporcionada, sobre todo la
exciclotorsión y la elevación.
Los que alteran su trayecto anatómico, modificando el plano de acción
muscular: transposiciones (anteriorización con o sin resección). La
anteriorización supone un debilitamiento predominante de la elevación.
|
La transposición anterior del músculo oblicuo inferior resulta muy efectiva
en la limitación de la acción elevadora de éste. Es más efectiva la de Mims
& Wood que la de Elliot & Nankin ya que, en el primer caso, la
inserción se encuentra más adelantada y, por lo tanto, con mayor brazo de
palanca respecto al eje «X». Dichas anteriorizaciones hacen que el músculo
oblicuo inferior ejerza una acción activa de antielevación en la elevación
del globo, efecto especialmente ventajoso en el tratamiento de la desviación
vertical disociada (DVD).
Se ha observado que, como consecuencia de este procedimiento, aparece una
limitación de la elevación (42) e incluso una hipotropía del globo ocular
(43). Se explica el mecanismo de esta limitación porque al situarse la nueva
inserción distal del músculo oblicuo inferior por delante del ecuador del
globo, se convierte en depresor, lo que contrasta con su acción elevadora
originaria. Se sugirió que el ligamento de Lockwood actuaría como origen
funcional de la porción trasladada del músculo oblicuo inferior. La
contracción del músculo transpuesto, vía ligamento de Lockwood, produce la
depresión del globo. Sin embargo, Stager et al (44) encontraron evidencias
histológicas, radiológicas y clínicas de que no son las estructuras de
anclaje orbitarias sino la integridad del fascículo neurovascular, estructura
altamente inelástica (45), la que convierte al músculo oblicuo inferior de
elevador en depresor, en el intento de elevación, ya que proporciona un nuevo
origen y reorienta a la mitad distal del músculo transpuesto. Si se seccionase
este ligamento, sin alteración de las otras estructuras ligamentosas
orbitarias, tales como el ligamento de Lockwood, desaparecería esta acción
depresora. Estudios con RMN dinámica han demostrado la inelasticidad del
fascículo neurovascular y su posición estable e independiente de la posición
del globo.
V. Indicaciones de la cirugía
La elección de la técnica de debilitamiento del músculo oblicuo inferior
es una cuestión controvertida. Esta incertidumbre se debe a varios factores:
• La complejidad del cuadro de estrabismo, primario o secundario, en
el que está presente la HFOI. Aparte de la cuantificación objetiva de la HFOI,
es imprescindible la valoración de la repercusión clínica de la HFOI (el
síndrome alfabético en «V», la hipertropía en posición primaria de la
mirada, la existencia de tortícolis torsional) ya que determinará la necesidad
o no de intervenir y en qué cuantía.
• La estabilidad de la HFOI como fenómeno motor. La HFOI es un
elemento acompañante que no siempre está presente en los estrabismos, que
puede aparecer o desaparecer sin causa aparente. Probablemente concurran
factores musculares y sensoriales en su evolución. Es difícil, por ello,
determinar el momento idóneo para el debilitamiento quirúrgico de los
músculos oblicuos inferiores.
• La simetría o asimetría de la HFOI. Se ha de decidir la
actuación sobre uno o dos músculos.
• El largo y complejo trayecto anatomo-fisiológico del músculo. La
acción del músculo se descompone en vectores de fuerza en los tres ejes del
espacio. Además, las fuerzas pasivas elásticas e inelásticas son notables por
la gran longitud muscular y abundancia de ligamentos de contención (ligamento
de Lockwood, pedículo vasculonervioso), por lo que es difícil determinar la
cuantía de la repercusión de una técnica debilitante sobre su acción
muscular.
Normalmente, el criterio clínico para indicar el debilitamiento del músculo
es el exceso de la acción elevadora, o de la abducción en la elevación. La
repercusión de las técnicas debilitantes sobre la acción de torsión es más
escasa. Técnicamente la cirugía debilitante del músculo oblicuo inferior es
más compleja que la de los músculos rectos.
• La posibilidad de intervenir precozmente sobre el componente horizontal y
aun sobre la propia HFOI mediante la inyección muscular de toxina
botulínica y, por lo tanto, de comprobar la evolución de dichos
componentes, a la vez que se puede mejorar el componente sensorial del
estrabismo en cuestión.
• La presencia o ausencia de hiperfunción inervacional. Es
frecuente el solapamiento del fenómeno de HFOI con el de la DVD, aumentando
enormemente la complejidad de los cuadros por la necesidad de corrección de los
fenómenos de torsión que se originan.
• En muchas ocasiones, la corrección del componente horizontal
del estrabismo se debe realizar previamente al debilitamiento de los
músculos oblicuos inferiores hiperfuncionantes. Ello se puede deber a la falta
de certeza diagnóstica (falta de apreciación de la HFOI), o a la
consideración de otros elementos que pudieran influir en la
evolución/disfunción de los músculos oblicuos inferiores (una compensación
de la DVD, una desviación inervacional leve o alteraciones de la elasticidad de
los músculos rectos horizontales —pseudohiperfunción—).
• Se consideraba que el debilitamiento de la acción abductora de los
músculos oblicuos inferiores mejoraba la exodesviación en 5-10 dp y la
endotropía empeoraba en 5-10 dp en posición primaria de la mirada. Sin
embargo, Stager y Parks (22) demostraron que no se producían cambios en la
desviación horizontal de la mirada en posición primaria con el debilitamiento
de los músculos oblicuos inferiores.
Las indicaciones clínicas del debilitamiento del músculo oblicuo inferior
son (tabla 4):
Hiperfunciones esenciales en anisotropías en «V»
En la HFOI leve (1+), simétrica, es mejor la abstención terapéutica,
siempre y cuando no se manifieste un síndrome alfabético importante.
En la HFOI moderada (2+), simétrica y bilateral con anisotropía en «V»
moderada (10-15 dp) es también válida la abstención terapéutica. En el caso
de que se manifestara una «V» mayor (>10-15 dp) o existiese una HFOI mayor
de 2+ en uno de los ojos, se indicará el debilitamiento con retroinserción
bilateral de 10 ó 12 mm.
En la HFOI severa (3+ o más), normalmente bilateral, se recurrirá a la
miectomía con denervación o al retroceso con transposición anterior de Elliot
& Nankin o de Mims & Wood, de forma bilateral.
La transposición anterior se ha demostrado superior a los procedimientos de
retroinserción en diversos estudios (40-44). Dicho procedimiento se ha de
realizar, de forma bilateral, para evitar la hipotropía del ojo debilitado
(43).
La miectomía con denervación (46) ha demostrado ser tan efectiva como la
transposición anterior en la corrección del fenómeno en «V» y de la HFOI,
no siendo así cuando se realiza la miectomía sin denervación (47).
En un estudio retrospectivo (48) se demuestra que utilizando tan sólo
debilitamientos mediante retroinserción, se produce un alto porcentaje de
hipocorrecciones en los casos de gran HFOI con síndrome alfabético en «V».
En estudios nuestros (49-50), demostramos la eficacia de la miectomía con
denervación. Comparamos el poder debilitante de diferentes técnicas del
músculo oblicuo inferior. Se revisaron de forma retrospectiva 186 músculos
oblicuos inferiores hiperfuncionantes, operados con las técnicas debilitantes:
la retroinserción de 8 mm tipo Fink, la retroinserción de 10 mm tipo Apt y la
miectomía con denervación. Se registró la edad, la ambliopía, el tipo de
estrabismo horizontal y/o vertical, la función de ambos músculos oblicuos
inferiores (de –3 a +3 cruces) y el síndrome alfabético acompañante. La
HFOI preoperatoria media fue de 2,1±0,6 cruces. La capacidad correctora de cada
técnica resultó diferente: la retroinserción de tipo Fink corrigió
1,3±0,8 cruces, la de tipo Apt 1,8±0,8, y la miectomía con denervación
2,6±1,2. Esta última técnica no perdía efectividad con el tiempo; en cambio
las retroinserciones disminuían su efecto entre un 10-13%.
En los casos de anisotropías en «V», el debilitamiento del músculo
oblicuo inferior puede corregir desviaciones de hasta 25 dp, entre la posición
primaria de la mirada y la mirada elevada, ejerciendo, sin embargo, poco efecto
en el componente inferior de la incomitancia. Igualmente, la cirugía de los
músculos oblicuos, por sí misma, modifica poco la desviación horizontal. En
los casos de HFOI que manifiestan incomitancias verticales mayores de 30 dp, el
debilitamiento bilateral del músculo oblicuo inferior es insuficiente,
debiéndose asociar desplazamientos verticales de los músculos horizontales. En
nuestro citado estudio (50), encontramos que la técnica más efectiva en la
corrección del síndrome alfabético en «V» fue la miectomía con
denervación bilateral (3411 dp).
Desviaciones verticales por HFOI esencial unilateral
Dado que la tendencia de la HFOI primaria es la bilateralización, es
razonable esperar un tiempo y no intervenir una HFOI recién descubierta,
especialmente si es monolateral. Si se observa la evolución del otro músculo
oblicuo, éste se vuelve hiperfuncionante al cabo de pocos meses. En aquellos
casos en los que se ha intervenido un único músculo oblicuo inferior,
mostrando el contralateral sólo una HFOI muy leve, ha aparecido una HFOI franca
en el ojo no intervenido, también a los pocos meses. Por lo tanto, se ha
comprobado que, intervenido o no, aparece en un alto porcentaje de casos una
hiperfunción del músculo oblicuo inferior contralateral al músculo oblicuo
hiperfuncionante. En los casos de franca asimetría de la HFOI, se debe estudiar
el fenómeno durante un tiempo prudencial, antes de intervenir quirúrgicamente,
especialmente si muestran escasa evolución temporal y gran asimetría. Aun
siendo intensa la asimetría, pero severa (3+ ó 4+) la HFOI de mayor cuantía,
se debe realizar el mismo procedimiento en ambos ojos (miectomía con
denervación o anteroposición tipo Elliot & Nankin o tipo Mims & Wood).
Si la asimetría es grande, pero no deja de ser una hiperfunción moderada,
entonces se puede realizar un procedimiento diferente en cada ojo, sabiendo que
la tendencia es que la HFOI más leve, y por lo tanto menos debilitada, se
acentúe más. Nunca se realizará un procedimiento de anteroposición tipo
Elliot & Nankin en un solo músculo oblicuo inferior, ya que crearía una
gran hipotropía del lado debilitado: 10-15 dp en el caso de la técnica de
Elliot & Nankin y de 20-25 dp en el caso de Mims & Wood. Por ello, se
tenderá a realizar las técnicas más debilitantes de forma bilateral y
simétrica.
Otras indicaciones
Tortícolis torsional, paresias del músculo oblicuo superior ipsilateral,
paresias del músculo recto superior contralateral. Estas indicaciones serán
analizadas en los capítulos correspondientes.
INDICACIONES QUIRÚRGICAS DEL SÍNDROME ALFABÉTICO EN «V» SIN
DISFUNCIÓN DE LOS MÚSCULOS OBLICUOS INFERIORES
Como ya adelantamos en el capítulo anterior, en los cuadros de estrabismo en
los que se asocian anisotropías verticales en «V» sin HFOI, el abordaje
quirúrgico debe ser diferente. Se ha de corregir el componente horizontal con
retroinserciones/resecciones de los músculos horizontales con desplazamiento
vertical de sus inserciones, para obtener el debilitamiento de la acción
aductora, según propuso Knapp (51). Cabe igualmente la posibilidad de desplazar
lateralmente los músculos rectos verticales, para debilitar la acción de
aducción.
Cirugía de los músculos rectos horizontales
a) Retroinserciones/resecciones
Como ya se ha apuntado, los músculos rectos medios son más aductores en la
mirada hacia abajo, ya que es una posición de convergencia de los ojos,
generalmente dirigidos hacia un objeto próximo (por ejemplo, en la lectura);
los músculos rectos laterales son más abductores en la mirada hacia arriba, ya
que en esta posición los objetos vistos suelen estar a distancia. La «V» de
la endoptropía mejora con la retroinserción de los músculos rectos medios; la
exotropía con «V» se reduce con la retroinserción de los músculos rectos
laterales.
b) Desplazamientos verticales
Un plano de acción muscular viene definido por el punto de inserción
escleral, el centro de rotación del globo y la inserción ósea. Las
transposiciones verticales de los músculos horizontales modifican el plano de
acción muscular, de tal manera que, al no coincidir con el plano horizontal del
globo, la fuerza horizontal resultante se reduce (52). Si se traspone
inferiormente un músculo recto medio, la acción aductora estará debilitada en
el plano horizontal, al haberse alejado su plano de acción muscular del plano
horizontal del globo. En la mirada hacia abajo, la inserción distal del
músculo estará todavía más alejada del plano horizontal, siendo la acción
aductora todavía menor; en cambio, en la posición de la mirada hacia arriba,
el debilitamiento de la aducción será mucho menor al ser más coincidente el
nuevo plano muscular con el plano horizontal del globo (52,53). El músculo
horizontal transpuesto se hace menos efectivo en la posición vertical hacia
donde ha sido desplazado.
Una endotropía en «V» se trata con el retroceso bilateral de los músculos
rectos medios y el desplazamiento inferior de sus inserciones esclerales (51).
Asimismo, para la exotropía en «V», se ha propuesto la retroinserción de los
músculos rectos laterales con la elevación de sus inserciones. La cuantía del
desplazamiento vertical de los músculos rectos horizontales varía de 5 a 10
mm. En general, por cada mm de desplazamiento, se suelen corregir 2 dp de
incomitancia anisotrópica. A efectos prácticos, el desplazamiento vertical del
músculo recto horizontal se cuantifica tomando como medida la anchura de la
inserción (media o toda la inserción). El desplazamiento de media inserción
corrige de 10 a 15 dp; el del total de la inserción puede corregir aún más,
aunque es más impredecible. En un estudio retrospectivo Scott comprobó que la
cirugía de los músculos horizontales, junto a su desplazamiento vertical de
media inserción, era capaz de corregir en un 96% anisotropías verticales en
«A» y «V» en un rango de 10 a 30 dioptrías prismáticas. Para incomitancias
mayores de 30 dp propugna desplazamientos verticales de 3/4 de la inserción.
Es importante mantener la relación de la inserción del músculo con el
limbo escleral. La nueva situación del músculo desplazado verticalmente y
retrocedido queda determinada por su distancia original al limbo, más la
distancia de retroinserción programada. Si bien, la retroinserción con
desplazamiento ha de ser algún milímetro mayor que lo programado ya que, al
deslizar verticalmente el músculo, éste experimenta cierta elongación,
aumentando su tensión.
c) Desplazamientos horizontales de los músculos rectos verticales
(tabla
5)
Al desplazar horizontalmente la inserción escleral de un músculo recto
vertical se modifican sus acciones horizontales. Si se desplaza nasalmente, la
acción aductora se verá reforzada, y ésta disminuirá si el desplazamiento ha
sido temporal.
Según este criterio, en el caso de los síndromes alfabéticos en «V» se
han de desplazar las inserciones de los músculos rectos inferiores hacia el
lado temporal, y las de los músculos rectos superiores hacia el lado nasal.
COMPLICACIONES DE LA CIRUGÍA DEL MÚSCULO OBLICUO INFERIOR
Persistencia/recurrencia de la HFOI
(figura 11)

Figura 11. Hiperfunción residual del músculo oblicuo inferior.
Es la complicación más habitual. Normalmente la persistencia de la HFOI se
debe a una técnica quirúrgica inadecuada que ha excluido parte del músculo en
su aislamiento, o a una indicación errónea de la técnica a utilizar. La
recurrencia, es decir, la reaparición de la HFOI tras el debilitamiento
quirúrgico, aparece generalmente en técnicas «históricas» como la
desinserción escleral (53%) o las miectomías (37%). Parks (35,36) comprobó
una recurrencia del 15% en la retroinserción del músculo. La denervación del
músculo miectomizado (según González) (29-30) sería un factor que aumenta la
efectividad del debilitamiento (superior a las técnicas de retroinserción) y,
además, disminuiría la recurrencia de la hiperfunción. Las técnicas de
retroceso, así como las de anteroposición, cuentan con el menor índice de
recurrencias.
Hematoma orbitario postoperatorio
Al carecer prácticamente el músculo oblicuo inferior de tendón distal, los
cortes se realizan a través de su masa muscular, de tal forma que, al estar muy
vascularizada, se acentúa el riesgo de sangrado operatorio y postoperatorio. Se
debe realizar una perfecta hemostasia en el momento quirúrgico, por compresión
(pinza) y por cauterización. Otra posible causa de sangrado es el daño
inadvertido de la vena vorticosa inferotemporal durante la manipulación del
músculo.
Síndrome adherencial
Se manifiesta como una hipotropía postquirúrgica progresiva en pacientes
cuyo cuadro original no contenía una desviación vertical tan significativa. La
hipotropía va siendo cada vez mayor, alcanzándose hasta 35-40 dp de
desviación vertical. La ducción pasiva del ojo hipotrópico es positiva. En la
exploración quirúrgica, se comprueba la existencia de una proliferación
fibrosa que engloba al músculo oblicuo inferior y al borde temporal del
músculo recto inferior. Esta cicatrización anómala de la cápsula de Tenon
tracciona del ojo hacia abajo, suponiendo una resistencia a la elevación, tanto
activa como pasiva. La resolución de esta complicación se basa en el
aislamiento del músculo recto inferior de su recubrimiento cicatricial. La
incidencia de esta complicación, según algunos estudios, no se asocia a
ningún tipo concreto de debilitamiento (aunque parece asociarse con más
frecuencia a las miectomías proximales y desinserciones). La causa fundamental
es una disección no cuidadosa del músculo, y una rotura del recubrimiento de
la cápsula de Tenon que aísla el contenido adiposo de la órbita. La grasa
prolapsada produce una cicatrización anómala. Se produce una proliferación
fibroadiposa que se extiende entre el fórnix inferotemporal y el borde temporal
del músculo recto inferior que, a modo de brida, retiene al ojo en una
posición hipotrópica. Ya han sido comentados los problemas que pueden
derivarse a partir de una técnica inadecuada o irrespetuosa con la cápsula de
Tenon. Pero, especialmente en las técnicas de anteroposición, se ha de ser muy
cuidadoso. Como hemos dicho, la resección adicional de González es una
técnica que habrá que indicar con suma cautela y que no deberá ir acompañada
de muchos milímetros de resección.
Lesión del ganglio ciliar
La excesiva tracción ejercida sobre el músculo durante la cirugía puede
traumatizar al ganglio ciliar con la aparición de una midriasis y parálisis de
la acomodación que suelen ser de carácter transitorio.
COMPLICACIONES DE LA CIRUGÍA DEL MÚSCULO OBLICUO INFERIOR
• Persistencia, recurrencia de la HFOI
• Hematoma orbitario postoperatorio
• Síndrome adherencial
• Lesión del ganglio ciliar
BIBILIOGRAFÍA
- Gobin MH. Sagittallization of the oblique muscles as a possible cause for
the A, V and X phenomena. Br J Ophthalmol 1968; 52: 13-21.
- Parks MM. The overacting inferior oblique muscle. The XXXVI Schweinitz
Lecture. Am J Ophthalmol 1974; 77: 787-797.
- Wilson ME, Parks MM. Primary Oblique overaction in congenital esotropia,
accommodative esotropia, and intermittent exotropia. Ophthalmology 1989; 96:
950-957.
- Costenbader IM, Parks MM, Albert DG. Early surgery for congenital
esotropia. Am J Ophthalmol 1966; 61: 1419-1427.
- Von Noorden GK. A reassessment of infantile esotropia. XLIV Edward
Memorial Lecture. Am J Ophthalmol 1988; 105: 1-10.
- Hiles DA, Watson BA, Biglan AW. Characteristics of infantile esotropia
following bimedial rectus recession. Arch Ophthalmol 1980; 98: 693-703.
- Crawford JS, Smith DR. Strabismus In: Crawford Js, Morin JD eds. The Eye
in Childhood. New York: Grune and Stratton 1983; 64, 80.
- Kraft SP, Scott WE. Masked bilateral superior oblique palsy. Clinical
features and diagnosis. J Pediatr Ophthalmol Strabismus1986; 23: 264-272.
- Parks MM, Mitchell PR. Oblique muscle dysfunctions. In: Duane TD; Jaeger
EA eds. Clinical Ophthalmology. Philadelphia. Harper & Row 1987. Vol 1, chap
17.
- Raab EL, Costenbader FD. Unilateral surgery for inferior oblique muscle
overaction. Arch Ophthalmol 1973; 90: 180-182.
- Emmel DK, Apt L, Foos R. Anatomical variation of the insertion of the
inferior oblique muscle. In : Reinecke RD, editor. Strabismus II: proceedings of
the fourth meeting of the International Stabismological association. New York:
Grune and Startton 1984: 669-673.
- De Angelis D, Makar I, Kraft SP. Anatomic variations of the inferior
oblique muscle: a potential cause of failed inferior oblique weakening surgery.
Am J Ophthalmol 1999; 128: 485-488.
- Bourlet P, Carrie D, Garcier JM, Dalens H, Chansolme D, Viallet Jf et al.
Study of the inferior oblique muscle of the eye by MRI. Surg Radiol Anat 1998;
20(2): 199-121.
- Scott AB. Ocular motility. In: Physiology of the human eye and visual
system. Hagerston: Harper & Row 1979: 584.
- Meyer E, Ludatscher RM, Zonis S. Primary and secondary overacting
inferior oblique muscles. An ultrastructural study. Br J Ophthalmol 1984; 68:
416.
- Costenbader FD. Introduction in Symposium: The A and V pattern in
strabismus. Trans Am Acad Opthalmol Otolaryngol 1964; 68: 354-5.
- Urrets-Zavalía A, Solares-Zamora J, Olmos H. Anthropological studies on
the nature of cyclovertical squint. Br J Ophthalmol. 1961; 45: 578-96.
- Saunders Ra, Holgate RC. Rectus muscle positions in V pattern strabismus.
A study with coronal computed tomography scanning. Graefes Arch Clin Exp
Ophthalmol 1988; 226: 183.
- Jampolsky A.Vertical Strabismus. Trans of the New Orleans Academy of
Ophthalmology. The CV Mosby Co. St Louis 1971 p.366.
- Rosenberg P, Weseley A, Shippman S, Kelly H. Paradoxical inferior oblique
overaction with A- pattern esotropia. Arch Ophthalmol 1983; 101(9): 1392-1394.
- Khawan E, Traboulsi EI. A pattern esotropia with bilateral inferior
oblique overaction Ann Ophthalomol 1988; 20(1): 20-22.
- Stager DR, Parks MM: Inferior oblique weakening procedures: Effects on
primary position horizontal alignment. Arch Ophthalmol 1973; 90: 15.
- Duane A. Tenotomy of inferior oblique and consideration of the conditions
that may call for the operation. Br Med J 1906; 2: 1867.
- Dunnington JH. Tenotomy of the inferior oblique. Trans Am Ophthalmol Soc
1933; 31: 51.
- Dyer JA. Tenotomy of the inferior oblique muscle at the scleral insertion
1962, 68: 176.
- McNeer K, Scott A, Jampolsky A. A technique for surgically weakening the
inferior oblique muscle. Arch Ophthalmol 1965; 73: 85.
- Jones TW, Lee DA, Dyer JA. Inferior oblique surgery. Experience at the
Mayo Clinic from 1960-1981. Arch Ophthalmol 1984; 102: 714-716.
- Del Monte MA, Parks MM. Denervation and extirpation of the inferior
oblique: an improved weaking procedure for marked overaction. Ophthalmilogy
1983; 90: 1178-1185.
- González C. Denervation of the inferior oblique (as a procedure of
weakening): Trans Am Acad Ophthalmol Otolaryngol 1974; 78: 816.
- González C Denervation of the inferior oblique: Current status and
long-term results. Trans Am J Acad Ophthalmol Otolaryngol 1976; 81: 899.
- González C. Reinervation of the nerve to the inferior oblique after
iatrogenic denervation. J Pediatric Ophthalmol Strabismus 1981, 18: 21.
- White JW Surgery of the inferior oblique at or near the insertion. Am J
Ophthalmol 1943; 26: 586.
- White JW. Recession of the inferior oblique muscle. Arch Ophthalomol
1943; 29: 1033.
- Fink WH. Oblique muscle surgery from the anatomic point of view. Am J
Ophthalmol 1951; 34: 261.
- Parks MM. A study of the weakening surgical procedure for eliminating
overaction of inferior obliques. Am J Ophthalmol 1947; 51: 500.
- Parks MM. A study of the weakening surgical procedures for eliminating
overaction of the inferior oblique muscle. Trans Am Ophthalmol Soc 1971; 69:
163-187.
- Parks MM. The weakening surgical procedures for eliminating overaction of
the inferior oblique muscle. Am J Ophthalmol 1972; 73: 107-122.
- Apt L, Call NB. Inferior oblique muscle recession. Am J Ophthalmol 1978;
85: 95-100.
- Scott AB. Planning inferior oblique muscle surgery in Reinecke RD(ed):
strabismus. New York, Grune & Stratton, 1978 pp. 347-354.
- Elliot RL, Nankin SJ. Anterior transposition of the inferior oblique. J
Pediatr Ophthalmol Strabismus 1981; 18: 35-38.
- Mims III JL, Wood RC. Bilateral anterior transposition of the inferior
obliques. Arch Ophthalmol 1989; 107: 41-44.
- Ziffer AJ, Isenberg SJ, Elliott RL, Apt L. The effect of Anterior
Transposition of the inferior oblique Muscle. Am J Ophthalmol 1993; 116:
224-227.
- Bremer Dl, Roger GL, Quich DI. Primary position hypotropia after anterior
transposition of inferior oblique. Arch Ophthalmol 1986; 104: 229-232.
- Stager DR, Weakley DR, Stager IV. Anterior Transposition of inferior
oblique. An anatomic assesment of the neurovascular bundle. Arch Ophthalmol
1992; 110: 360-362.
- Stidham DB, Stager DR, Kamm KE, Grange RW. Stiffness of the inferior
oblique neurofibrovascular bundle. Invest Ophthalmol Vis Sci 1997; 38:
1314-1318.
- Chimonidou E, Chatzisfenou K, Theodossiadis G. Treatment of inferior
oblique muscle overaction with myectomy or with anterior transposition. Eur J
Ophthalmol 1996; 6: 11-13.
- Byung-Moo M, Ju-Hee P, Seung-Young K, Seong-Bok L. Comparison of inferior
oblique muscle weakening by anterior transposition or myectomy: a prospective
study of 20 cases. Br J Ophthalmol 1999; 83: 206-208.
- Monteiro de Carvalho KM, Minguini N, Dantas FJ, Lamas P, Jose NK.
Quantification (grading) of inferior oblique muscle recession for V pattern
strabismus. Binoc Vis Strabismus Q 1998; 13: 181-184.
- Gómez de Liaño P, Gómez de Liaño R, Rodríguez JM. Miectomía con
denervación: resultados a largo plazo. Arch Soc Esp Oftalmol 1992; 62: 295-300.
- Antón A, Aramberri J, Buznego L, Ponce F, Rodríguez JM. Técnicas
quirúrgicas de debilitamiento del oblicuo inferior. Estudio comparativo. Arch
Soc Esp Oftalmol 1993; 64: 67-74.
- Knapp P. Vertically incomitant horizontal strabismus: The so-called ‘A’
and ‘V’ syndromes. Trans Am Ophthalmol Soc. 1969; 67: 304-10.
- Tamier E, Jampolsky A, Marg E. Electromiography study of following
movements of the eye between terciary movements. Arch Ophthalmol 1959; 62: 804.
- Scott WE, Drummmond GT, Keech RV. Vertical offsets of horizontal recti
muscles in the management of A and V pattern strabismus. Austral N Z J
Ophthalmol 1989; 17:281.
- Ribeiro GdeB, Brooks SE, Archer SM, Del Monte MA. Vertical shift of the
medial rectus muscles in the treatment of A-pattern esotropia: analysis of
outcome. J Pediatr Ophthalmol Strabismus. 1995; 32: 167-71.
|