|
INTRODUCCIÓN
El Síndrome de Brown es el estrabismo vertical restrictivo —no
paralítico originariamente— más frecuente. Al igual que el estrabismo
horizontal restrictivo primario, con el síndrome de Duane a la cabeza, se
encuadra dentro del estrabismo de aparición precoz pues también el cuadro
típico del síndrome de Brown es primario y de aparición precoz. El primer
caso de este síndrome fue publicado por Jaensch en 1929, quien presentó un
bloqueo para la elevación en aducción provocado por un trauma en la región de
la polea. Posteriormente, el síndrome comenzó a aparecer frecuentemente en la
literatura oftalmológica a partir de que Brown, en 1950, presentara un caso de
bloqueo de la elevación en aducción que este autor atribuyó a un acortamiento
de la vaina del músculo oblicuo superior, y que se resolvió al seccionar
transversalmente la vaina de dicho músculo, denominando a este síndrome
«síndrome de la vaina del oblicuo superior». Posteriores publicaciones
determinaron que, en la mayoría de los casos, la anomalía residía en un
tendón del músculo oblicuo superior congénitamente malformado.
Esta afectación aparece en 1 de cada 500 pacientes estrábicos
examinados, y supone un 2,1% del total de las intervenciones quirúrgicas
estrabológicas realizadas. Es habitualmente unilateral, aunque se
han descrito casos bilaterales. No se ha demostrado patrón hereditario alguno,
ni predilección por sexo.
|
El síndrome de Brown aparece en 1 de cada 500 pacientes estrábicos,
consiste en un déficit de la elevación en aducción del ojo afectado.
|
CLÍNICA
En síntesis, el síndrome de Brown consiste en un déficit de la
elevación en aducción del ojo afectado. Esta limitación en el campo de
acción del músculo oblicuo inferior puede ser confundida con una entidad
extremadamente infrecuente: la parálisis aislada del músculo oblicuo inferior.
Si bien, en la parálisis del músculo oblicuo inferior existiría una gran
hiperfunción del oblicuo superior ipsilateral, con la existencia casi constante
de una anisotropía en «A», así como un test de ducción pasiva (TDP)
negativo. Esta alteración de la motilidad ocular es producida, bien por la
restricción que ejerce un músculo oblicuo superior incapaz de elongarse
pasivamente lo suficiente, bien por una disfunción en su complejo
tendón-tróclea. El cuadro clínico suele ofrecer variados matices en relación
con el grado de restricción existente, siendo la limitación de la elevación
en aducción, presente en mayor o menor medida, un hallazgo constante (figura
1).

Figura 1. Limitación a la elevación en aducción del ojo izquierdo
con elevación en abducción normal.
En la posición primaria de la mirada puede haber ortotropía o, lo que
es más frecuente, hipotropía del ojo afectado, que es mucho más
evidente si éste es el fijador, hecho que provocaría una marcada hipertropía
del ojo contralateral (figura 2).

Figura 2. Síndrome de Brown del ojo izquierdo dominante que provoca
importante hipertropía del ojo derecho en ppm.
Habitualmente encontramos un tortícolis que suele ser: cabeza
inclinada sobre el hombro del ojo afectado, mentón elevado y cara girada hacia
el lado del ojo sano (figura 3).

Figura 3. Paciente con síndrome de Brown del ojo izquierdo. El
paciente presentaba antes de la cirugía un tortícolis con cabeza inclinada
sobre el hombro izquierdo, cara girada a la derecha y mentón elevado.
La elevación en abducción es normal en la mayoría de los casos, estando
limitada levemente en los casos de síndrome de Brown atípicos.
En cuanto al comportamiento del músculo oblicuo superior, éste
es normofuncionante en la mayoría de los casos, encontrándose en
ocasiones una leve hiperfunción, habiéndose descrito su hipofunción
en las formas de síndrome de Brown intermitente.
En la lateroversión afectada, suele existir depresión del ojo afecto
(down-shoot), no siendo raro encontrar además un discreto aumento de la
hendidura palpebral en aducción.
Una de las características que definen al síndrome de Brown es la
existencia de un test de ducción pasiva positivo (figura 4).

Figura 4. Síndrome de Brown ojo izquierdo.
Existen formas adquiridas o secundarias del síndrome de
Brown como, por ejemplo, las que aparecen tras cirugía orbitaria o de senos
paranasales, traumatismos, propagación de tumores de la región, cirugía de
refuerzo del músculo oblicuo superior —sobre todo con plegamiento en la zona
nasal—, cirugía sobre el músculo recto superior, o anestesia perimuscular.
Otra forma adquirida del síndrome de Brown es el «síndrome de Brown intermitente»,
que consiste en una tenosinovitis de probable origen reumático que se produce a
nivel del complejo tróclea-tendón. Esta forma clínica aparece en sujetos
jóvenes, y suele comenzar bruscamente con diplopía y dolor en la región
superointerna de la órbita, sobre todo al intentar la supraducción. Suele
existir moderada limitación a la elevación en aducción que, tras intentos
reiterados y la aparición de un resalto (click) en la región troclear, mejora
espontáneamente.
Sin embargo, es con diferencia, la forma congénita del síndrome de
Brown, la que encontramos con más frecuencia y a la que nos referiremos más de
aquí en adelante.
|
El músculo oblicuo superior es normofuncionante, encontrándose en ocasiones
una leve hiperfunción.
En la lateroversión afectada, suele existir depresión del ojo afecto.
Se debe a una anomalía anatómica del músculo, tendón o vaina que
dificulta su elongación.
|
ETIOPATOGENIA
Como se ha apuntado anteriormente, el síndrome de Brown congénito se
debe a una anomalía anatómica que, bien por una alteración del músculo
oblicuo superior o de su vaina que dificulta su elongación, bien por una anomalía
en su tendón, que impide el normal desplazamiento del mismo a través de la
tróclea, produce una restricción de la elevación en aducción.
En ocasiones encontramos adherencias fibrosas que se extienden desde
la pared orbitaria al globo ocular. Otras veces encontramos un tendón del
músculo oblicuo superior excesivamente corto e inextensible o con
inserciones esclerales anómalas.
Sin embargo, el hallazgo anatómico más comúnmente encontrado es la
existencia de un engrosamiento del tendón del músculo oblicuo superior
por unos nódulos fibrosos que aparecen en la porción refleja tendinosa,
provocando una incompatibilidad en el complejo tróclea-tendón, y dificultando
su deslizamiento hacia la parte posterior durante la supraducción (7) (esquemas
1 y 2).
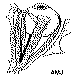
Esquema 1. Esquema de la inserción y relaciones anatómicas
normales del músculo oblicuo superior.
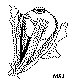
Esquema 2. Esquema en el que se muestra una porción refleja del
tendón del músculo oblicuo superior engrosada, con la presencia de unos nódulos
fibrosos que dificultan su paso a través de la polea. La causa más
frecuente del síndrome de Brown son las malformaciones congénitas en la zona
del tendón. Esta zona, entre la tróclea y la inserción, es la más
comúnmente alterada; la siguen, por orden de frecuencia, la zona de la tróclea
y, por último, la región muscular pretroclear.
|
La indicación del tratamiento quirúrgico en los pacientes afectos de
síndrome de Brown que presenten uno o varios de los siguientes
hallazgos:Marcada hipotropía en la posición primaria de la mirada. Manifiesto
tortícolis. Depresión severa en aducción (downshoot). Afectación del ojo
dominante.
|
TRATAMIENTO
Parece existir consenso entre los diversos autores a la hora de recomendar el
tratamiento quirúrgico en los pacientes afectos de síndrome de Brown
que presenten uno o varios de los siguientes hallazgos (2,3,4,6,9).
— Marcada hipotropía en la posición primaria de la mirada (figura
5).
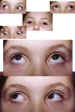
Figura 5. En las imágenes superiores paciente con síndrome de
Brown ojo izquierdo con tortícolis e hipotropía en ppm. En la imagen inferior,
mismo paciente tras la cirugía.
— Manifiesto tortícolis (figura 6).
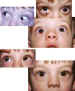
Figura 6. En las imágenes superiores paciente con síndrome de
Brown ojo izquierdo, obsérvese el tortícolis, la hipotropía en ppm y la
depresión en aducción. En las imágenes inferiores, postoperatorio inmediato
del mismo paciente.
— Depresión severa en aducción (down-shoot) (figura 7).
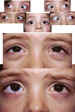
Figura 7. Síndrome de Brown bilateral que provoca severa depresión
en aducción de ambos ojos.

Figura 8. Síndrome de Brown ojo derecho. En las imágenes
superiores antes de la cirugía y en las inferiores tras la cirugía.
— Afectación del ojo dominante (figura 9).
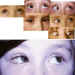
Figura 9. En las imágenes superiores, síndrome de Brown del ojo
derecho. En la imagen inferior mismo paciente tras la cirugía.
Cuando no se presentan estos factores, y en los casos de síndrome
de Brown intermitente, parece ser que la observación periódica, los
masajes reiterados en la región troclear, y la inyección de corticoides
de depósito, son suficientes; pues algunos autores han encontrado que casi
ningún paciente que en un primer momento se presente en ortotropía y sin
tortícolis se deteriora lo suficiente como para requerir posteriormente
cirugía (8).
En cuanto a la técnica quirúrgica de elección, no deben preconizarse
procedimientos uniformes, pues el abordaje debe ser individualizado,
atendiendo a la variedad etiopatogénica descrita en el apartado anterior.
En la década de los ochenta se preconizaba la tenectomía
como técnica quirúrgica de elección. Esta técnica, en la mayoría de los
casos, elimina eficazmente la limitación a la elevación en aducción, corrige
el tortícolis y la hipotropía. Sin embargo, con el paso del tiempo, el
debilitamiento excesivo del músculo oblicuo superior que este procedimiento
genera desencadena una hipertropía del ojo afectado por la hiperfunción
secundaria del músculo oblicuo inferior ipsilateral, con aparición de un
síndrome en «V» con tortícolis torsional, que nos obliga a realizar, en un
muy elevado porcentaje de casos, una segunda intervención quirúrgica, ahora de
debilitamiento del músculo oblicuo inferior, con resultados no siempre
satisfactorios (1,3) (figuras 10 y 11).

Figura 10. Paciente con hipertropía del ojo izquierdo y síndrome
en «V» por hiperfunción del oblicuo inferior del ojo izquierdo tras cirugía
de síndrome de Brown.

Figura 11.
Insistimos de nuevo en la necesidad de plantear tratamientos quirúrgicos
individualizados, de acuerdo con el TDP que realicemos en la mesa de
operaciones y con las anomalías anatómicas que encontremos una vez
identificado y aislado perfectamente el músculo oblicuo superior:
• Si la causa que origina la restricción es la existencia de un tendón
del músculo oblicuo superior excesivamente corto, recomendamos como
técnica de elección un «alargamiento» de éste mediante retroceso gradual
con sutura colgante, comprobando la negativización del TDP y el paso sin
obstáculo del tendón por la tróclea. Algunos autores utilizan implantes
de silicona para conseguir el alargamiento del tendón si bien, en nuestras
manos, esta técnica no fue efectiva, pues con suma frecuencia se produjeron
múltiples adherencias y reacciones a cuerpo extraño que nos obligaron a
reintervenir y retirar el implante (4,5).
En el caso de que la anomalía que origina el síndrome restrictivo sea la
presencia de adherencias de bandas fibrosas procedentes de la pared
orbitaria al globo ocular, éstas deben ser liberadas hasta negativizar el
TDP.
La técnica del afilamiento del tendón (figura 12) del
músculo oblicuo superior es la de elección en la mayoría de los síndromes de
Brown, pues el hallazgo anatómico más frecuentemente encontrado es, como se ha
comentado anteriormente, la presencia de un tendón engrosado por nódulos
fibrosos que dificultan el deslizamiento normal a través de la polea (6,7).
Con el afilamiento, eliminamos la limitación a la elevación en aducción,
corregimos el tortícolis y la hipotropía en posición primaria de una manera
«fisiológica», sin inducir un debilitamiento excesivo del músculo oblicuo
superior. Se debe realizar el afilamiento del tendón hasta comprobar la
negativización del TDP. En el postoperatorio inmediato, es deseable que el
músculo oblicuo inferior quede algo hipofuncionante (figura 13) y no que
se normalice inmediatamente su función, pues esto último podría significar un
afilamiento excesivo del tendón del músculo oblicuo superior, lo que podría
inducir una parálisis iatrogénica de éste, complicación que aparece
con una incidencia mucho menor con el afilamiento que con la tenectomía
(7).

Figura 12. Técnica del afilamiento del tendón del oblicuo superior
descrita por Horta-Barbosa.

Figura 13. En las imágenes superiores, paciente con síndrome de
Brown del ojo izquierdo. En las imágenes inferiores postoperatorio inmediato
del mismo paciente tras haber realizado afilamiento. Se aprecia la existencia de
cierto grado de hipofunción del oblicuo inferior izquierdo.
BIBLIOGRAFÍA
- Armadá M, Rodríguez JM. Complicaciones de la tenectomía en el
tratamiento quirúrgico del síndrome de Brown. Acta Estrabológica 1995; 24:
213-216.
- Aylward G. The surgical treatment of traumatic Brown syndrome. J Pediatr
Ophthalmol Strabismus 1992; 29: 276-283.
- Derek T. Surgical results in Brown Syndrome. J Pediatr Ophthalmol
Strabismus 1991; 28: 164-167.
- Kenneth W. Comparison of superior oblique silicone expander to superior
oblique tenotomy for the management of superior oblique overaction and Brown
syndrome. J Pediatr Ophthalmol Strabismus 1992; 29: 92-97.
- Kenneth W. Superior oblique silicone expander for Brown Syndrome. J
Pediatr Ophthalmol Strabismus 1991; 28: 101-107.
- Luezas J. Síndrome de Brown: Hallazgos histológicos y complicaciones
quirúrgicas. Acta Estrabológica 1997; 26: 21-24.
- Rodríguez JM. La técnica del afilamiento en el tratamiento quirúrgico
del síndrome de Brown. Arch Soc Esp Oftalmol 1997; 72: 489-492.
- Terry J, Kaban OC. Natural Hystory of presumed congenital Brown syndrome.
Arch. Ophthalmol 1993; 943-946.
- Vieira ML. Técnicas quirúrgicas en el síndrome de Brown congénito.
Acta Estrabológica 1996; 25: 99-103.
|