|
Para conseguir un resultado óptimo en la cirugía del estrabismo, es
fundamental actuar de la forma adecuada y en el momento oportuno. Resulta muy
importante establecer el orden y las prioridades en el tratamiento, pero sin que
ello suponga una demora del mismo, pues si lo retrasamos no obtendremos el
resultado adecuado desde el punto de vista sensorial y motor. Así, en la
endotropía congénita se puede conseguir la existencia de estereopsis en mayor
o menor grado, dependiendo de la precocidad del tratamiento, así como de la
resolución de los diferentes problemas existentes (1,2). De la misma forma, en
una parálisis oculomotora, el tratamiento precoz con la infiltración de toxina
botulínica evita la existencia de diplopía, permitiendo la capacidad de
fusión, y evitando la aparición de contractura y de fibrosis muscular
secundaria. Ese tiempo que puede transcurrir entre el diagnóstico de la
parálisis y la realización del tratamiento es el periodo crítico de eficacia
(3).
Antes de decidir cuál es la actitud terapéutica más adecuada, es
primordial realizar un estudio de refracción y ver si existe supresión o
ambliopía; si se detectan estas alteraciones sensoriales, deben ser tratadas
antes que el problema motor. Si no existe defecto sensorial trataremos el
desequilibrio motor para que no se lleguen a producir trastornos secundarios de
la visión binocular.
Una vez realizado el tratamiento, consideramos que el resultado ha sido
óptimo si obtenemos los siguientes objetivos:
— Corrección de la desviación (ortoforia o ángulo menor de 5 dioptrías
prismáticas o de dos grados).
— Existencia de buen campo de visión binocular.
— Ausencia de limitaciones de los movimientos oculares.
— Ausencia de tortícolis, si no en todas las posiciones, al menos en la
mirada de frente e inferior.
|
El objetivo del tratamiento
quirúrgico del estrabismo es conseguir un resultado óptimo. Para ello se debe
elegir la actitud terapéutica adecuada y realizarla en el momento oportuno.
|
A continuación vamos a analizar cuáles son los fracasos postquirúrgicos,
cuáles son sus causas, qué hacer para que no aparezcan y, en caso de que se
produzcan, cómo tratarlos.
1. PRINCIPALES FRACASOS EN LA CIRUGÍA DEL ESTRABISMO
Los fracasos sensoriales y motores que se producen en el tratamiento del
estrabismo pueden ser de varios tipos:
1. Aquéllos producidos por falta de actuación sobre problemas existentes no
diagnosticados, los cuales pueden ser (figura 1):

Figura 1. Ortotropía en posición primaria y exodesviación en
infraversión.
— Ambliopía.
— Tortícolis.
— Síndromes alfabéticos, estrabismos verticales y desviaciones oblicuas.
— Limitaciones de movimientos y restricciones.
2. Hipocorrecciones
— Horizontales: endotropías y exotropías secundarias.
— Verticales y oblicuas.
3. Hipercorrecciones
4. Aparición de desviaciones verticales
5. Asimetrías palpebrales y oculares: enoftalmos, exoftalmos, retracción
palpebral, ptosis del párpado superior o del inferior (por mayor separación
del párpado inferior en grandes recesiones del músculo recto inferior).
6. Complicaciones secundarias a un planteamiento inadecuado o a una mala
realización de la cirugía.
2. CAUSAS DE LOS FRACASOS EN EL TRATAMIENTO DEL ESTRABISMO
Los fracasos en el tratamiento pueden deberse a:
— Diagnóstico inadecuado del problema existente.
— Planteamiento terapéutico erróneo con elección de una técnica
inadecuada.
— Mala realización de la técnica quirúrgica.
2.1. Cómo realizar un diagnóstico correcto
Un planteamiento del tratamiento médico-quirúrgico correcto exige un
estudio sensorial y motor adecuado, valorando todos los datos clínicos que
observamos en la exploración y aquellos matices que detectemos en el mismo acto
quirúrgico, bajo anestesia general en los niños y con anestesia tópica o
peribulbar en los adultos y adolescentes, los cuales pueden modificar
ligeramente el protocolo de tratamiento que previamente habíamos establecido
(4).
Antes de decidir el tratamiento que vamos a realizar, para tomar la decisión
correcta y conseguir el éxito terapéutico, debemos valorar diferentes
parámetros, estableciendo siempre un orden de prioridades:
1. Refracción, para valorar la existencia o no de ambliopía.
2. Presencia de tortícolis de causa ocular: monocular (concordante o
discordante) o binocular. Éste puede tener varias causas (5,6,7):
— En relación con el desequilibrio motor principal (horizontal, vertical u
oblicuo) o por un problema secundario o menos manifiesto. En pacientes con
desviaciones antiguas por parálisis oculomotoras o desviación vertical
disociada con una dominancia ocular, podemos encontrar un tortícolis torsional
sin que en la exploración clínica se detecte un claro desequilibrio vertical o
torsional objetivable. Esto suele deberse a tratamientos que se hallan
realizado, a la existencia de secundarismos, o bien a la memoria de una
situación que dio lugar a ese tipo de tortícolis.
— Por la existencia de parálisis oculomotoras manifiestas u ocultas.
— Por la existencia de nistagmus manifiesto o latente.
— Relacionado con la búsqueda de la visión binocular o con la huida de la
posición donde haya diplopía.
3. Existencia de limitaciones del movimiento, que suelen ser más
frecuentemente por contracturas y/o restricciones que por debilidad de la
función muscular.
4. Medida del grado de desviación principal y secundaria, horizontal,
vertical y oblicua, observando la posible variabilidad en la desviación en los
diferentes movimientos o campos de la mirada.
5. Explorar la presencia manifiesta de visión binocular, diplopía o visión
binocular latente.
6. Análisis de las formas de tratamiento con la valoración del
riesgo/beneficio:
— Eficacia mayor.
— Menor yatrogenia.
— Técnica menos cruenta.
2.2. Elección de la técnica correcta y ejecución del acto quirúrgico de
forma adecuada
Podemos realizar tratamiento quimiodenervador con la toxina botulínica o
bien tratamiento quirúrgico.
La utilización de la toxina botulínica es una técnica sencilla en manos de
especialistas con un aprendizaje adecuado. En ocasiones se puede realizar sin
ayuda de aparataje específico (electromiógrafo y agujas bipolares) ni
anestesista, pero en otras es imprescindible la utilización del
electromiógrafo para la localización del músculo a infiltrar y, en el caso de
los niños pequeños, hay que realizar una sedación específica que permita
tener una señal electromiográfica, para lo cual se requiere un anestesista
experto en el manejo de las técnicas de sedación adecuadas (8).
La cirugía se puede realizar bajo anestesia general, imprescindible cuando
se trata de niños pequeños, con anestesia perimuscular o subtenoniana, y con
anestesia tópica.
El operar con anestesia tópica, lo cual solamente puede hacerse en
adolescentes y adultos, nos permite realizar maniobras diagnósticas
intraoperatorias que pueden ser claves para el éxito terapéutico. Es posible
analizar diferentes aspectos de la función muscular: si falla un movimiento de
abducción podemos saber si es por un músculo paralizado o por la restricción
de uno fibroso; al desinsertar el músculo que restringe el movimiento
analizamos el funcionamiento del antagonista. De la misma forma, cuando
intervenimos un estrabismo del adulto, existe la posibilidad de visión doble en
la ortoposición. Si esto ocurriera y la cirugía se está realizando con
anestesia tópica, buscaríamos aquella situación en que no exista esa visión
doble, aunque haya que dejar una mínima hipocorrección.
En la realización de la cirugía hay que tener en cuenta una serie de
puntos:
1. Se debe hacer siempre con microscopio, para poder visualizar la ejecución
de los diferentes pasos y detectar los fallos en ese mismo momento, que es
cuando tienen la solución más fácil y rápida.
2. Es conveniente la grabación en vídeo de las exploraciones previas y del
acto quirúrgico. Esto nos permite, si existe un fallo, analizarlo a posteriori,
saber a qué se ha debido y resolverlo si se puede, así como evitarlo en los
casos sucesivos.
3. Siempre se debe pensar en la posibilidad de un nuevo acto quirúrgico
posterior. Por lo tanto, al operar se deben respetar todas las estructuras
musculares, los distintos planos anatómicos, para que la reintervención, si se
precisa, se pueda realizar como si de un primer acto quirúrgico se tratara.
4. La cirugía de cada músculo tiene peculiaridades diferentes (9). Vamos a
señalar las más importantes a tener en cuenta para cada uno de ellos, qué
problemas se pueden plantear y cómo resolverlos:
4.1. En la cirugía del músculo RECTO MEDIO (figura 2), cuando realizamos
una retroinserción, se deben dar, al menos, dos puntos en sus extremos, y tres
o cuatro en las resecciones, para evitar así su deslizamiento. Aconsejamos la
retroinserción con doble anclaje. De esta forma evitamos los factores que
pueden influir en la perforación escleral o en su adelgazamiento por decúbito.
En las retroinserciones, si son por contractura o por fibrosis, se deben
eliminar éstas, para que se permita el movimiento correcto al campo contrario y
negativizar las pruebas de ducción pasiva. Además, es importante que en el
movimiento pasivo hacia el lado contrario, el hilo de sutura no deje impronta
excesiva en la esclera.
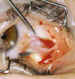
Figura 2. Aislamiento del músculo recto medial.
En una retroinserción de una endotropía esencial infantil, si existe la
duda de hacer una retroinserción de 6 ó 7 mm, por sistema es preferible
hacerla de 6 mm. En este caso, si queda una hipocorrección que no se soluciona
con corrección óptica o con tratamiento médico, se puede realizar una
infiltración con toxina botulínica, a baja dosis, en un periodo de un mes
posterior a la cirugía; es un método de retratamiento de alta eficacia y con
mínimo porcentaje de hipercorrecciones (10,11,12). Sin embargo, existe una
excepción: cuando la técnica quirúrgica se realice con suturas ajustables es
preferible hacer retroinserción de 7 mm o más por la posibilidad que tenemos
de disminuir la retroinserción realizada en un ajuste posterior; también en
los miopes magnos y en las parálisis del VI par craneal cuando queremos
retroinsertar un músculo contracturado.
Cuando se opera una exotropía con anestesia tópica, realizamos primero la
resección del músculo recto medio, no excesiva, pues la podemos aumentar
posteriormente, lo que nos facilita la retroinserción posterior del músculo
recto lateral, pues si lo hacemos al contrario, al debilitar el movimiento de
salida en abdución, nos dificultaría la realización de la resección del
músculo recto medio. Este orden no se puede seguir en los pacientes con
parálisis del III par con afectación del músculo recto medio, pues la
contractura o fibrosis del músculo recto lateral no permite el diagnóstico
correcto, ya que mientras no desinsertemos el músculo recto lateral no podemos
valorar si tiene acción el músculo recto medio.
En las exotropías consecutivas a una cirugía de retroinserción del
músculo recto medio con dificultad posterior de la aducción, que va
progresando, se debe pensar en un posible deslizamiento del músculo recto medio
dentro de su vaina muscular y, además, en la posible fibrosis secundaria del
músculo recto lateral. Cuando existe este deslizamiento muscular se debe
resolver el problema quirúrgicamente. Hay que localizar la vaina (muchas veces
pensamos que son adherencias entre el músculo y la esclera y sin embargo se
trata de la vaina) y las fibras musculares para anteponerlas próximas a su
inserción primitiva. Además, se debe disminuir la contractura del músculo
recto lateral si existe.
4.2. En la cirugía del músculo RECTO LATERAL (figura 3) es fundamental no
englobar al músculo oblicuo inferior, principalmente en los acortamientos o
resecciones musculares, aunque tampoco en las retroinserciones. Este descuido
induce desviaciones verticales y problemas restrictivos difíciles de resolver.
Esto obliga a rehacer la cirugía: si hay limitación de la aducción, se debe
retroinsertar ese mismo músculo recto lateral. Además, para resolver la
limitación de la elevación, puede ser necesario liberar las adherencias
existentes entre el músculo recto lateral y el oblicuo inferior, así como
retroinsertar el músculo recto inferior.

Figura 3. Aislamiento del músculo recto lateral.
En el tratamiento de una endotropía, cuando el músculo sea inelástico,
esté fibrosado o acortado, debemos hacer pequeñas resecciones para no crear
restricciones, las cuales provocarían una limitación de la acción del
músculo recto medio y una fibrosis con la evolución, así como la divergencia
consecutiva.
Si en el postoperatorio inmediato de una cirugía para el tratamiento de una
endotropía, en la cual se ha hecho una resección, se presenta una divergencia
no superior a 20 dioptrías prismáticas, al dejar el ojo al descubierto y
realizar movimientos, se puede conseguir que ceda la hipercorrección en unas
horas, salvo que la resección sea excesiva o restrictiva. Si, por el contrario,
después de esta técnica quirúrgica en el postoperatorio inmediato queda una
ortoposición y dejamos descubiertos los ojos, evolucionará a la
hipocorrección de la endotropía.
Cuando vamos a retroinsertar un músculo con fibrosis o contractura, primero
debemos eliminar ésta y negativizar las pruebas de ducción pasiva, para que
permita el movimiento normalizado al campo contrario y para que en el movimiento
pasivo a dicho lado, el hilo de sutura no deje una impronta excesiva en la
esclera. Esto tiene mayor importancia en los casos de síndrome de Duane con un
movimiento de aducción restringido o en los que al realizar este movimiento
aparece un enoftalmos o grandes desviaciones; la solución está en soltar
suficientemente el músculo recto lateral.
4.3. En la cirugía del músculo OBLICUO INFERIOR el aislamiento total del
músculo es fundamental para evitar las recidivas. Es un músculo que sangra muy
fácilmente. Para evitar esta complicación se debe aislar cuidadosamente y se
debe hacer un corte limpio en la inserción, bien mediante un cauterio o con
tijeras de corte y cauterización simultánea. Con la disección cuidadosa
evitamos la rotura fibrilar, el sangrado y la herniación de la grasa orbitaria
(13,14) (figura 4).

Figura 4. Aislamiento del músculo oblicuo inferior.
Si se va a realizar un debilitamiento del músculo oblicuo inferior, la
sujeción muscular se puede realizar antes o después de desinsertarlo y se
pueden dar uno o dos puntos de sutura. Sin embargo, en las anteriorizaciones sí
es necesaria mayor sujeción y se debe hacer de forma separada la zona anterior
o rotadora del músculo oblicuo inferior de la posterior o elevadora.
En la cirugía de este músculo, en el momento de la reinserción escleral
hay que tener en cuenta que haya una simetría en ambos ojos. Es necesario tener
presente la ubicación de los puntos porque si en uno de los ojos lo
anteroponemos y en el otro solamente lo retroinsertamos, el efecto restrictivo
de la anteroposición nos puede dar la sensación de hipocorrección residual de
un ojo. Sin embargo, lo que realmente está ocurriendo es que existe un problema
de restricción en el otro. Aquí la solución no sería reoperar el ojo que
aparenta tener una desviación residual, sino liberar la restricción que
nosotros hemos creado, pues con el tiempo, si se espera, se sumará la fibrosis
del músculo recto inferior del mismo ojo donde se ha anteropuesto el músculo
oblicuo inferior (figura 5).

Figura 5. Hipotropía del OI, debido a restricción postquirúrgica
del recto inferior, secundaria a una anteroposición del oblicuo inferior.
Actualmente, se tiende a no crear restricciones ni realizar resecciones con
anteroposición del oblicuo inferior, pues así se limitan los movimientos de
elevación y pueden quedar los ojos en hipotropía e incluso aparecer
tortícolis por la restricción.
4.4. En la cirugía del músculo RECTO INFERIOR, en las retroinserciones o
debilitamientos, se plantea, por sistema, la hipocorrección. No debemos
excedernos en la recesión y se debe dejar el músculo bien sujeto para evitar
la hipercorrección, así como la ptosis del párpado inferior.
En este músculo no se deben realizar retroinserciones ajustables, salvo que
se empleen suturas suplementarias de seguridad o de tope máximo de recesión,
para así evitar su posterior deslizamiento. Esto hay que tenerlo muy en cuenta
cuando se trate de músculos que de entrada son fibrosos como es el caso de los
miopes, hipertiroideos, diplopías secundarias a la anestesia retrobulbar, etc.
En el caso de hacer cirugía ajustable, se debe emplear anestesia tópica y
con ajuste intraoperatorio. En esta situación conviene hacer una re
troinserción mayor, para una vez explorado ajustar y dejar la situación
deseada. En general, lo óptimo son las hipocorrecciones inmediatas de 7 a 14
dioptrías prismáticas en relación con la desviación previa y la
retroinserción realizada.
Sin embargo, en algunos casos hay que ser generosos en las retroinserciones
del músculo recto inferior: se trata de aquellas situaciones de fibrosis
congénitas; ahí sí es imprescindible soltar el músculo y liberar todos los
ligamentos de contención para así corregir el tortícolis tan intenso con
mentón deprimido que existe en estos casos. También en las fibrosis
secundarias después de una anestesia retrobulbar o perimuscular tras una
cirugía ocular (por ejemplo tras una intervención de catarata) que se
manifiestan con diplopía. En estos pacientes pueden ser necesarias
retroinserciones del músculo recto inferior de hasta 15 mm.
No se deben hacer tampoco resecciones amplias en el músculo recto inferior,
pues se puede provocar una disminución importante del tamaño de la hendidura
palpebral con limitaciones de la elevación (figura 6).

Figura 6. Limitación de la elevación, con disminución de la
hendidura palpebral, tras una resección del recto inferior.
A la hora de realizar una cirugía del músculo recto inferior debemos
plantearnos que la mirada inferior tiene mucha importancia en la vida cotidiana
del ser humano. Así, si no podemos conseguir el descenso normalizado de un ojo,
que sería lo ideal, podremos frenar el descenso descoordinado o excesivo del
otro. Mediante una «Faden sin Faden», lo que se pretende es frenar la acción
selectiva del descenso sin modificar la posición de frente: ésta consiste en
hacer una resección del músculo recto inferior al mismo tiempo que lo
retroinsertamos, de esta forma cambiamos el punto de partida del movimiento de
descenso. Este tipo de intervenciones suelen ser necesarias en el caso de
fracturas orbitarias, así como en postoperatorios de cirugía de
desprendimiento de retina donde hay secuelas con imposibilidad para el descenso
de los ojos. Además es importante poder regular todo el procedimiento
quirúrgico intraoperatoriamente, realizando la intervención con anestesia
tópica (figura 7).
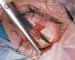
Figura 7. Imagen previa a la sección de un músculo recto inferior
aislado y anudado.
4.5. La intervención del músculo RECTO SUPERIOR también tiene sus
peculiaridades. Al aislarlo se debe separar cuidadosamente del músculo oblicuo
superior y del elevador del párpado para evitar así, en el postoperatorio de
pequeñas retroinserciones del músculo recto superior, la aparición de un
síndrome de Brown. Cuando vamos a realizar una retroinserción del músculo
recto superior, en el tratamiento por ejemplo de una DVD, si no aislamos bien
este músculo, separándolo del elevador del párpado, podemos encontrarnos
alteraciones postoperatorias en la hendidura palpebral (ojos «espantados o de
susto»).
Si nos encontramos con un músculo recto superior fibrosado, se debe soltar
lo suficiente para permitir al músculo recto inferior realizar un movimiento de
descenso adecuado. Esta situación de fibrosis puede ser secundaria a cirugías
de retina, de órbita, extirpación de quistes dermoides y a algunas parálisis
del músculo oblicuo superior de larga evolución; si no podemos soltar
suficientemente la restricción del músculo recto superior, la siguiente
solución es frenar la acción de músculo recto inferior contralateral (4).
La retroinserción debe ser con doble anclaje y no en asa suelta desde la
inserción primitiva, pues no se controla la zona de adhesión postoperatoria y
aparecen efectos no deseados como las hipertropías o hipotropías secundarias
en el tratamiento de una DVD, lo cual nos obligará a realizar una nueva
operación con reintervenciones complejas sobre el mismo o sobre otros músculos
(en el músculo recto inferior si la hipertropía es comitante, o bien, si lo
que se deja es una paresia del músculo recto superior con hiperfunción del
oblicuo inferior en el otro ojo, se debe actuar sobre este músculo oblicuo
inferior).
4.6. En el músculo OBLICUO SUPERIOR (figura 8) el aislamiento debe hacerse
siempre con microscopio y es aconsejable realizar el abordaje por vía nasal.
Una vez sujeto el músculo recto superior con un gancho, es de gran ayuda la
utilización de una espátula que, deslizada por la zona temporal y bajo el
músculo recto superior desde su inserción escleral, desplace hacia la zona
temporal el tendón nacarado del músculo oblicuo superior, lo que permite ver
la zona por donde se debe introducir el gancho. Estas maniobras se deben
realizar con gran precaución y debemos asegurarnos de tener toda la inserción
aislada y no lesionar la vena vorticosa que se localiza a 2-3 mm del límite
posterior de la inserción.

Figura 8. Aislamiento del músculo oblicuo superior.
Cuando hay que realizar retroinserciones del músculo oblicuo superior se
deben liberar todas las adherencias, vainas y alerones musculares que haya entre
aquél y el músculo recto superior. Esto no es tan imprescindible cuando se
trate de una resección.
Las retroinserciones se podrán realizar con uno o dos puntos de fijación y
con sutura reabsorbible.
En los afilamientos para el tratamiento del síndrome de Brown es fundamental
hacer una disección muscular hasta la tróclea, para así eliminar todas las
bolas fibrosas en todo el trayecto del tendón y resolver la causa de la
restricción. Una vez hecho esto, si la ducción pasiva se normaliza, no debemos
realizar ningún otro debilitamiento en este tendón, pero si no se normaliza
debemos analizar otras posibles causas: anomalías adherenciales o de inserción
del tendón, existiendo adhesión nasal posterior o en el trayecto del tendón,
fibrosis y/o acortamiento del tendón. Esto se resuelve con la retroinserción
global del tendón desde la inserción primitiva, con sutura ajustable y ajuste
intraoperatorio de la recesión hasta conseguir la correcta ducción pasiva en
elevación y aducción (15,16).
Las resecciones del músculo oblicuo superior deben hacerse con suturas no
reabsorbibles y con varios puntos de fijación (de 4 a 8 puntos). Es muy
importante saber exactamente el efecto deseable: si se quiere conseguir un
perfecto descenso de los ojos y una mejora de la divergencia en la mirada
inferior porque haya un síndrome en «V», debemos asegurar los puntos en la
zona más posterior de la inserción primitiva escleral del músculo oblicuo
superior; si lo que se pretende es corregir el déficit de intorsión debemos
reforzar las fibras anteriores y de forma inmediata conseguir una intorsión de
5 a 10°. Si estamos realizando la intervención con anestesia tópica, en el
resultado inmediato hay que dar la mayor prioridad a aquello que permita
restaurar la visión binocular y/o la fusión, así debemos:
1.º Corregir la torsión: hay que conseguir hipercorreciones inmediatas de
inciclotorsión superiores a 5°, lo ideal es de 8 a 10°. Si no es así,
tendremos un problema que no puede ser corregido con prismas y será necesaria
la adaptación del paciente a una solución incompleta de su problema previo, lo
cual, en ocasiones, da lugar a molestias, mareos e imposibilidad para leer,
conducir y trabajar.
2. Conseguir un descenso normalizado de los ojos y corrección de la
endotropía en la infraversión. Si bajan bien pero persiste la endotropía por
tener todavía una divergencia insuficiente, no vamos a conseguir una fusión
estable; esto nos va a obligar a poner un tratamiento prismático si la
desviación es pequeña, o bien si la desviación en posición primaria es
superior a 5 dioptrías se puede tratar con toxina botulínica. Esto es
prioritario frente a la limitación de la elevación. Ésta, en ocasiones, es
pasajera y en alguna rara ocasión puede desencadenar cierto grado de
tortícolis con el mentón elevado, por la imposibilidad de subir el ojo.
BIBLIOGRAFÍA
- Ing. MR. Early surgical alignment for congenital esotropia. J Pediatr
Ophthalmol Strabismus. 1983, 20: 11-18.
- Von Noorden GK. Binocular vision and ocular motility. St Louis, Mo: Mosby;
1990.
- Hoffman RO, Helveston EM: Botulinum in the treatment of adult motility
disorders. Int Ophthalmol Clin. 1986, 26: 241-246.
- Prieto-Diaz J, Souza-Dias C. Eds. Estrabismo. Buenos Aires, Argentina.
1996.
- Ballock RT, Song KM. The prevalence of nonmuscular causes of torticollis
in children. Journal of Pediatrics Orthopaedics. 1996. 16: 500-504.
- Kushner BJ: Ocular causes of abnormal head postures. Ophthalmology. 1979.
86: 2115-2125.
- Willians CRP, O´Flynn E, Clarke NMP, Morris RJ. Torticollis secondary to
ocular pathology. J. Bone Joint Surg. (Br). 1996. 78-B: 620-624.
- Scott AB, Magoon EH, McNeer KW, Stager DR. Botulium treatment of childhood
strabismus. Ophthalmology. 1990. 97: 1434-1440.
- Parks MM: Atlas of Strabismus Surgery. Philadelphia. Pa. Harper & Row;
1983.
- Mc Neer KW. An investigation of the clinical use of botulinum toxin A as
a postoperative adjustment procedure in the therapy of strabismus. J Pediatr
Ophthalmol Strabismus. 1990. 27: 3-9.
- Tejedor J, Rodríguez JM. Retreatment of children after surgery for
acquired esotropia: reoperation versus botulinum injection. Br J Ophthalmol.
1998. 82: 110-114.
- Tejedor J, Rodríguez JM. Early retreatment of infantil esotropia:
comparison of reoperation and botulinum injection. Br J Ophthalmol. 1999. 83:
783-787.
- Mc Neer KW. Three complications of strabismus surgery. Ann Ophthalmol.
1975. 7: 441-443.
- Mc Neer K, Scott A. & Jampolsky A. A technique for surgically
weakening the inferior oblique muscle. Arch Ophthalmol. 1965. 73: 87-89.
- Luezas Morcuende J. Síndrome de Brown: hallazgos histológicos y
complicaciones quirúrgicas. Acta Estrabológica. 1997. 26: 21-24.
- Rodríguez JM. La técnica de afilamiento en el tratamiento quirúrgico
del síndrome de Brown. Arch Soc Esp Oftalmol. 1997. 72: 489-492.
|