Dres. Beteré Rodrigo F1, García Sáenz M.ªC2, Arias Puente A2, Gómez de Liaño Sánchez P1
(1) Licenciado en Medicina y Cirugía.
(2) Doctor en Medicina y Cirugía.
Introducción
La palabra queratomileusis proviene de los vocablos griegos keratos (córnea) y smileusis (esculpir), significando por tanto esculpir la córnea. La técnica se basa en la modificación de la curvatura anterior de la córnea, modificando su grosor, para de esta forma variar su poder refractivo.
El principio básico consiste en remover un lentículo de estroma corneal con un poder dióptrico igual al de la ametropía que queremos corregir, pero de signo contrario (positivo para la miopía y negativo para la hipermetropía).
La ablación de tejido se realiza sobre el estroma corneal para así evitar las opacidades derivadas de la acción quirúrgica sobre la membrana de Bowman. Se realiza una queratotomía no refractiva paralela al limbo corneal que incluye epitelio, membrana de Bowman y estroma anterior a una profundidad predeterminada, procediendo posteriormente a la ablación del lentículo bien del disco corneal (queratomileusis) o del lecho corneal (queratomileusis in situ).
La técnica inicialmente descrita por Barraquer se basaba en el esculpido del lentículo corneal previamente congelado mediante criolato, y posteriormente reposicionado en el lecho corneal mediante suturas. Posteriormente Swinger y col desarrollaron como alternativa a la congelación la queratoplastia refractiva lamelar planar, que proporcionaba unos resultados más estables con mejor trasparencia de la córnea y mayor predictibilidad.
La queratomileusis in situ precisaba de dos queratectomías, una no refractiva para separar el lentículo y exponer el lecho corneal y una segunda con fines refractivos sobre el lecho estromal expuesto. La incorporación del láser excimer para la realización de esta segunda ablación sobre el lecho estromal con fines refractivos ha supuesto una auténtica revolución debido a la gran precisión y homogeneidad de la ablación, habiéndose conseguido una importante predictibilidad y estabilidad en los resultados. Asimismo, a estas ventajas proporcionadas por el láser excimer habría que añadir otras consecuencias de la propia técnica como son la transparencia de la córnea, con rápida recuperación de la agudeza visual desde el postoperatorio inmediato, la baja incidencia de astigmatismo al reposicionarse el colgajo sin sutura y la disminución de la incidencia de haze al verse respetada la membrana de Bowman.
Los actuales láseres excimer trabajan mediante la excitación de dímeros moleculares que liberan energía en el espectro comprendido entre los 155 y los 351 nm. El dímero más utilizada es el de ArF que trabaja con a 193 nm.
Hemos realizado un estudio retrospectivo para evaluar y analizar los resultados de este tipo de cirugía en 244 ojos con más de un año de seguimiento.
Material y métodos
Hemos realizado queratomileusis in situ asistida por láser excimer (LASIK) en 244 ojos, a los que previamente se ha seleccionado mediante los siguientes criterios de inclusión para la realización de la técnica:
La exploración oftalmológica previa a la realización de la cirugía refractiva fue la siguiente:
Los portadores de lentes de contacto blandas debían abandonar su uso dos semanas antes de la exploración y un mes antes en el caso de que sean duras o gas permeables.
En cuanto a la técnica quirúrgica realizada en primer lugar comprobamos el buen funcionamiento de todo el instrumental previamente al inicio de cada sesión quirúrgica.
Comprobamos que la cabeza del microqueratomo (Chiron ALK-E en nuestro caso), está perfectamente montada y que la galga de 160 micras tiene una perfecta fijación. Nos aseguramos que la pieza de detención del corte de la cuchilla está bien fijada. Comprobamos la buena circulación del microqueratomo por los carriles, así como que se detiene en el sitio prefijado.
A continuación observamos el correcto funcionamiento de la bomba de vacío, su ajuste adecuado y la presión de succión del anillo.
Pasamos a la calibración del láser Excimer. El calibrado del nuestro (Aesculap-Meditec MEL-60) se realiza con tiras de papel especial. Esta operación debe realizarse previamente a cada tratamiento, para tener la certeza de la homogeneidad en la liberación de la energía.
Una vez realizadas las comprobaciones técnicas procedemos a la preparación del campo quirúrgico. En primer lugar se aplica povidona yodada sobre la piel, se coloca un blefarostato y se aíslan las pestañas del campo de actuación.
Se limpia la superficie ocular con BSS, asegurándose de que no persisten partículas ni secreciones.
Se instila anestésico tópico minutos antes de la cirugía y nada más colocar el blefarostato.
Usamos para el marcado corneal un rotulador de violeta de genciana, realizando dos marcas periféricas y asimétricas de tal modo que en caso de sección total del colgajo conjuntival podamos proceder a su reposición en posición correcta.
A continuación se procede a la colocación del anillo de succión, realizando la medición de la presión intraocular por aplanación y comprobamos que existe una superficie mínima aplanada de 8,5 mm.
Humedecemos la superficie corneal y procedemos a la disección del colgajo lamelar. Levantamos el colgajo con una cánula de irrigación o con espátula fina y lo depositamos en el lado nasal corneal actuando como eje la bisagra corneal creada. Queda de esta manera expuesto el lecho corneal sobre el que vamos a actuar con el láser excimer, al que previamente se le han introducido el nomograma preseleccionado. Colocamos la máscara diafragmática sobre el limbo esclero-corneal, utilizando su escotilla para respetar el colgajo corneal. Centramos la máscara y procedemos a la aplicación del láser. La zona óptica de ablación es de 6 mm utilizando aplicación en forma de multipaso a partir de 130 micras, con el fin de que se suavice la pendiente de ablación. Una vez terminada la ablación depositamos en el lecho corneal al lado de la bisagra una gota de BSS, de modo que al reponer el colgajo esa gota produzca una oleada que limpie el lecho y reponemos el colgajo corneal, volviendo a lavar introduciendo una cánula por la interfase. No conviene abusar en el lavado para no producir un edema corneal en el postoperatorio inmediato y así evitar que las partículas se vuelvan a reintroducir en la interfase por unos bordes mal coaptados.
Secamos los bordes del colgajo suavemente con una hemosteta, retiramos el blefarostato y comprobamos que después del parpadeo no se mueve.
Instilamos una gota de antiinflamatorio tópico (tobramicina) y otra de AINE (diclofenaco sódico).
Indicamos al paciente que espere una hora en la sala de espera y pasado este tiempo volvemos a comprobar la estabilidad del colgajo corneal, si ésta es buena remitimos al paciente a su domicilio con una pauta de antibiótico de amplio espectro (tobramicina al 3%) y corticoide tópico (fluorometolona 0,1%).
Resultados
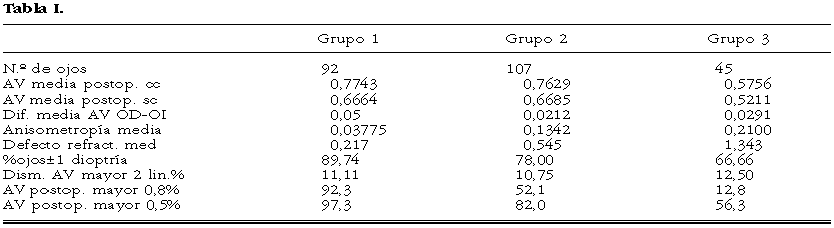
Los resultados analizados corresponden a un estudio retrospectivo de cirugía refractiva para la corrección de miopía mediante queratomileusis in situ (LASIK) de 244 ojos, según la técnica descrita, distribuyendo los ojos en tres grupos distintos en función del grado de miopía (equivalente esférico) de la siguiente manera: grupo 1 (equivalente esférico menor o igual a 6 D; grupo 2 con equivalente esférico de 6-12 D y grupo 3 con equivalente esférico mayor de 12 D).
La edad media fue de 32,59 años con un rango de 18 a 62 años y una desviación media de 9,30.
Por sexos la distribución fue de 33,33% hombres y 66,67% mujeres.
El tiempo de recuperación media de la agudeza visual (considerando ésta con la definitiva) fue de 19,43 días con una desviación media de 14,31.
El tiempo transcurrido entre la cirugía de ambos ojos fue de una media de 25,42 días, con una desviación media de 24,80.
El número de reoperaciones fue de 0,9213 con una desviación media de 0,694.
En cuanto a los resultados por grupos fueron los siguientes (tabla I).

Discusión
El mayor porcentaje de mujeres creemos que se debe a cuestiones estéticas. El tiempo de recuperación de la AV fue muy rápido, con mejoría significativa en las 24 primeras horas y un alto porcentaje de recuperación en la primera semana. La elevada desviación media se debe al elevado número de casos que precisaron reoperación, tanto más alto cuanto mayor era la miopía previa. En prácticamente todos los casos la reoperación se produjo por hipocorrección, salvo en los que fue terapéutica por complicaciones como descentramiento de la ablación.
Tanto la AVpostquirúrgica como la predictibilidad es tanto mejor cuanto menor es el grado de miopía media. Del mismo modo el número de reintervenciones disminuye cuanto menor es el defecto refractivo medio.
En cuanto a las complicaciones la más frecuente fue la proliferación epitelial con 7 casos, seguido del descentramiento de la ablación con 3 casos, demostrados mediante topografía corneal, uno de los cuales presentó diplopía monocular y la sección parcial del colgajo en 1 caso y total en otra. Se produjeron dos casos de diplopía postoperatoria. En ambos casos existía una foria previa. No tuvimos casos de infecciones postoperatorias.
Bibliografía