Dres. Peris Martínez C1, Martínez-Costa Pérez R2, Cisneros Lanuza A2, Menezo Rozalén JL3
Hospital
Universitario La Fe. Departamento de Oftalmología. Valencia.
(1) Licenciado en Medicina.
(2) Doctor en Medicina.
(3) Doctor en Medicina. Departamento de Cirugía. Catedrático de la Universidad
de Valencia. Jefe de Servicio.
Introducción
Desde hace muchos años se realizan trasplantes de córnea con el fin de sustituir una córnea opaca o irregular por otra transparente. El éxito de la queratoplastia penetrante es cada vez mayor debido al perfeccionamiento de la técnica y a los cuidados postoperatorios. Pero los resultados satisfactorios de este procedimiento pueden ser atribuidos, en parte, a los privilegios inmunológicos de la córnea (1). No obstante, el injerto fracasa en algunos pacientes, y este rechazo es debido a mecanismos inmunes en muchas ocasiones. La buena correspondencia inmunológica entre donante y receptor es la explicación más probable para la supervivencia de injertos de la córnea receptora, especialmente si está muy vascularizada.
Por otro lado, hay controversias entre diferentes autores, en cuanto al papel de los factores inmunológicos en la supervivencia del injerto tras el trasplante (2, 3). Los antígenos más implicados en el rechazo del injerto son (1):
Los antígenos del grupo sanguíneo (el único importante es el sistema ABO).
Los antígenos de histocompatibilidad: human leucocyte antigen (HLA).
Mientras algunos autores encuentran beneficioso el análisis de los fenotipos HLA, previo al trasplante de córnea (4,5), otros sugieren lo contrario (6,7). En cuanto al papel del grupo sanguíneo ABO, el Collaborative corneal transplant studies (CCTS) (8) y otros estudios (9,10) apoyan que el análisis de este antígeno disminuye la tasa de rechazo de trasplantes corneales en pacientes de alto riesgo con córneas muy vascularizadas. Roy et al (3) no encuentran en su estudio tan determinante la identificación del sistema ABO para disminuir el rechazo.
Pretendemos evaluar el efecto de la compatibilidad del antígeno ABO y HLA en la supervivencia del injerto corneal tras el trasplante.
Material y métodos
Entre marzo de 1991 y noviembre de 1997 se realizaron en nuestro servicio 825 queratoplastias penetrantes. Tanto la técnica quirúrgica empleada como el manejo médico postoperatorio de los pacientes operados fueron homogéneos. De ellas analizamos de forma retrospectiva 50 casos seleccionados al azar.
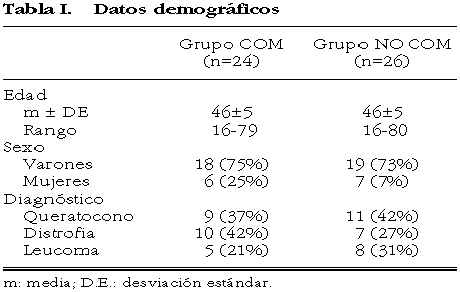
La distribución de los factores demográficos en cuanto a edad, sexo, raza y patología fue homogénea en ambos grupos (tabla I). La edad media de los pacientes fue de 46 años, con un rango de 16 a 80 años. De los 50 casos, 37 eran varones y 13 mujeres. La distribución por patologías de los casos fue: 20 queratoconos, 17 distrofias corneales y 13 leucomas (tabla I) de diferente etiología, excluyendo las infecciones herpéticas, las quemaduras y las causticaciones, así como los casos con catarata que obligaba a la cirugía combinada. Se excluyeron por los malos resultados que existen a priori en este tipo de patología (1).

En 24 de los 50 casos (48%) pacientes hubo compatibilidad ABO y RH entre el donante y el receptor, mientras que en los 26 (52%) restantes dicha compatibilidad era desconocida.
Cada injerto fue examinado al día siguiente a la operación, a la semana, al 3.er mes y a los 12 meses postcirugía. En nuestro estudio, consideramos como criterio de éxito la transparencia del injerto y la ausencia de neovascularización 1 año después de la cirugía. Por transparencia entendemos la ausencia de edema en el injerto, la ausencia de precipitados queráticos, la ausencia de células en cámara anterior, la ausencia de línea de rechazo (línea de Khodadoust) y la ausencia de opacidades subepiteliales. Definimos la neovascularización como la presencia de vasos corneales superficiales o profundos dentro de la zona óptica o en la periferia corneal extendiéndose más allá de un cuadrante.
El estudio de la compatibilidad ABO y RH previo al trasplante, se realiza en nuestro servicio desde 1996. A todos los pacientes que van a recibir un trasplante corneal se les realiza un estudio previo del antígeno sanguíneo ABO y factor RH, para así poder seleccionar donantes compatibles. En caso de 2 pacientes o más que simultáneamente tienen compatibilidad de equivalencia, se selecciona el paciente que lleva más tiempo esperando. Todas las córneas donantes fueron recortadas del globo ocular dentro de las primeras 2 horas postextracción. Se almacenaron en cámaras refrigeradoras a 4° C hasta el momento de la queratoplastia, la cual fue realizada en todos los casos, dentro de las 48 horas tras la extracción.
Las variables cuantitativas se describen con la media y su desviación estándar. Las variables cualitativas se describen con valor absoluto y su porcentaje relativo. En la estadística inferencial se utilizó la prueba de T de Student para la comparación entre el grupo COM y NO COM. El nivel de significación estadística (p) para todas las comparaciones se estableció en 0,05. Siendo estadísticamente significativo si p≤0,05.
Resultados
La evolución de la tasa de éxitos global en ambos grupos durante un período de seguimiento de 1 año se muestra en la figura 1. Hemos encontrado injertos transparentes y ausencia de neovascularización al año postoperatorio (criterio de éxito para nuestro estudio) en un total de 34 injertos de las 50 queratoplastias seleccionadas (68%). El porcentaje de éxitos global al año tras la cirugía fue del 83,3% (20/24) en el grupo compatible (grupo COM), y del 53,8% (14/26) en el grupo no compatible (grupo NO-COM) (fig. 1).
Sin embargo, si realizamos el análisis teniendo en cuenta la patología previa al transplante, estas diferencias entre el grupo COM y el grupo NO-COM son aún más marcadas.
En el grupo de pacientes con queratocono previo a la queratoplastia (20 casos) el porcentaje de éxito al año de seguimiento fue del 77,7% en el grupo COM, mientras que en grupo NO COM fue del 81,8% (fig. 2). La compatibilidad ABO y RH entre donante y receptor parece no influir en la supervivencia del injerto en los pacientes con queratocono (queratoplastias de bajo riesgo). Para los receptores con distrofias corneales y leucomas previos (queratoplastias de alto riesgo), el porcentaje de supervivencia del injerto fue significativamente más alto en el grupo COM que en el NO-COM (figs. 3 y 4). Entre los pacientes con distrofias corneales la tasa de éxito al año de seguimiento fue del 90% en el grupo COM y del 0% en el grupo NO-COM. Sin embargo, en los pacientes con leucomas corneales el porcentaje de éxitos al año de seguimiento fue del 75% en el grupo COM versus 44,4% en el grupo NO-COM.
Discusión
Hay escasos estudios sobre la influencia de la compatibilidad de los antígenos de los sistemas ABO y RH en la supervivencia del injerto corneal. Diversos autores han llegado a resultados contradictorios en cuanto al papel de dicha compatibilidad en el rechazo del trasplante corneal (2,3). La mayoría de los estudios publicados enfocan el problema de la compatibilidad entre donante y receptor hacia antígenos determinados como Lewis, HLA,... cuya determinación requiere pruebas relativamente sofisticadas y de alto coste. En nuestro estudio hemos llegado a concluir que una prueba tan sencilla como el estudio del antígeno de grupo sanguíneo ABO y el factor RH podría mejorar los resultados del trasplante corneal a un coste relativamente bajo.
Este estudio muestra el efecto favorable de la existencia de compatibilidad ABO y RH entre donante y receptor previa a la queratoplastia. Hemos encontrado diferencias significativas en cuanto a la influencia de la compatibilidad ABO y RH entre el donante y el receptor en la supervivencia del injerto corneal tras el trasplante. La tasa de éxito global fue del 83% en el grupo COM y del 54% en el grupo NO COM. Aplicando la prueba T de Student para establecer comparaciones entre ambos grupos resultó ser estadísticamente significativa (p=0,6). Estos resultados difieren de los de otros autores, incluso son contradictorios. Mehri et al (14) obtuvo un 30% de éxito entre 50 queratoplastias ABO-compatible y un 39% entre 18 queratoplastias ABO-incompatible. Allansmith et al, tuvo una tasa de fracaso del 8% en el grupo COM versus 11% en el grupo NO COM (7).
Estas diferencias están mediatizadas por la patología corneal previa. Si la patología previa es el queratocono esta compatibilidad entre donante y receptor parece no influir, pues el porcentaje de éxito es elevado en ambos grupos, incluso es mayor en el grupo NO COM.
Por el contrario, si la patología previa es el leucoma corneal o la distrofia corneal estas diferencias son muy significativas. Ello podría ser debido en parte a que el queratocono es una patología con bajo riesgo intrínseco para el rechazo corneal (córneas poco vascularizadas), mientras que las distrofias y los leucomas se encuentran entre las de alto riesgo. Concluimos que cualquier beneficio obtenido del entrecruzamiento ABO y RH sobre la supervivencia del injerto tiene mayores implicaciones en los trasplantes corneales de alto riesgo (leucomas, distrofias) que en los de bajo riesgo (queratoconos). Estos resultados coinciden con los obtenidos por Roy et al (3), y el CCTS (8). Sin embargo, difieren de otros estudios como el de Batchelor et al, donde en una serie de 100 transplantes de córneas severamente vascularizadas no encontró efecto de la compatibilidad ABO sobre la supervivencia del injerto (13).
El mecanismo por el cual la incompatibilidad ABO entre donante y receptor incrementa el riesgo de rechazo del injerto no está todavía clara. Mientras que en el trasplante renal la incompatibilidad ABO supone un fracaso (11), los transplantes de hígado pueden llegar a buen término sin dicha compatibilidad (12).
Establecer compatibilidad ABO y RH entre donante y receptor supone realizar una prueba sencilla y relativamente poco costosa comparándola con la determinación del antígeno HLA. Proporcionando donantes ABO-compatibles se pueden mejorar significativamente los resultados del trasplante corneal a un coste relativamente bajo.
En nuestra experiencia, con una mejor tipificación del donante apropiado puede mejorarse la supervivencia del injerto corneal tras el trasplante. Aunque en el rechazo del injerto, es decisiva la patología previa al trasplante.
Resumen
Introducción: Hay resultados contradictorios, según diversos autores, en cuanto al papel de la compatibilidad del grupo sanguíneo ABO y RH en la supervivencia del injerto tras el trasplante corneal. Pretendemos evaluar el efecto de la compatibilidad del antígeno del grupo sanguíneo ABO y RH en el rechazo del trasplante corneal.
Material y métodos: De las 825 queratoplastias penetrantes realizadas en nuestro servicio, entre 1991 y 1997, analizamos de forma retrospectiva 50 casos seleccionados al azar. Las causas de trasplante de córnea incluyeron: 20 casos de queratocono, 17 de distrofias corneales y 13 de leucomas de diferentes etiologías. Excluimos del estudio las infecciones herpéticas, las causticaciones, las quemaduras, así como los casos con catarata, que obligaban a la cirugía combinada. En 24 de los 50 pacientes hubo compatibilidad ABO y RH entre el donante y el receptor, mientras que en los 26 casos restantes dicha compatibilidad era desconocida. Los parámetros demográficos en cuanto a edad, sexo y patología previa fueron homogéneos en ambos grupos. Se consideró como criterio de fracaso del injerto, la pérdida de transparencia y la neovascularización tras 1 año de seguimiento.
Resultados: La tasa global de éxitos al año tras la cirugía fue del 83% en el grupo no compatible y del 44% en el grupo compatible. En el grupo de pacientes con queratoconos (pacientes de bajo riesgo) previos al trasplante, la compatibilidad ABO y RH parece no influir en el rechazo del injerto. Sin embargo, para los receptores con distrofias y leucomas (pacientes de alto riesgo) previos, el porcentaje de supervivencia del injerto fue significativamente más alto en pacientes del grupo compatible (90% en el grupo de distrofias y 80% en el de leucomas).
Discusión y conclusión: La compatibilidad ABO y RH parece influir positivamente en la supervivencia del injerto corneal, especialmente en receptores cuya patología previa al trasplante eran las distrofias corneales o los leucomas. En nuestra experiencia, con una mejor identificación del donante apropiado, puede mejorarse la supervivencia del injerto corneal tras el trasplante. La determinación del grupo ABO es un procedimiento sencillo para mejorar los trasplantes a un coste relativamente bajo.
Palabras clave
Queratoplastia penetrante, supervivencia injerto, compatibilidad ABO y RH.
Summary
Purpose: There are conflicting results among different authors regarding the role of antigen ABO and RH on corneal graft survival after transplantation. We pretend to value the effect of ABO and RX blood group antigens in corneal transplantation rejection.
Methods: Between 1991 and 1997 we performanced 825 penetrating keratoplasties. We retrospectively studied 50 cases. Corneal transplantation ethiologies included: 20 keratoconus cases, 17 corneal distrophies and 13 leucomes. Patients with previous herpetic infection, caustications, burns and cataract that led to combined surgery, were excluded. In 24 patients out of 50 were donor-recipient ABO y RH compatibility. In the rest of cases compatibility was unknown. The age, sex, race and previous pathology distribution of the patients was homogeneous in both groups. The criteria for graft fairlure included transparence loss and neovascularization at one year follow up examination.
Results: One year after surgery success rate was 83% in no compatible group and 44% in compatible group. ABO and RH compatibility could no influence in corneal graft rejection in keratoconus (low risk patients). However it seems to have effect in distrofies and leucomes (high risk patients).
Discussion and conclusion: ABO and RH compatibility could positively influence on corneal graft survival, especially in recipients with corneal distrophies or leucomes before the transplantation. In our experience, a better donor selection has been suggested as one mean of improving corneal graft survival after transplantation. Providing ABO-compatible donors may significantly improve the outcome of corneal transplantation at a relatively low cost.
Key words
Penetrating keratoplasty, graft survival, ABO and RH compatibily.
Bibliografía
Temprano Acedo, J. Queratoplastias y Queratoprótesis. Ponencia presentada en el Congreso de la Sociedad Española de Oftalmología en Oviedo. 1987; 27-64.
Foulks GN, Sanfilippo FP, Locascio JA et al. Histocompatibility testing forkeratoplasty in high-risk patients. Ophthalmology 1983; 90: 239-244.
Roy R, Béatrice Des Marchais, et al. Role of ABO and Lewis blood group antigens in donor-recipient compatibility of corneal transplantation rejection. Ophthalmology 1997; 104: 508-512.
Boisjoly HM, Roy R, Dubé I et al. HLA-A, B and DR Matching in corneal transplantation. Ophthalmology 1986; 9: 1290-1297.
Sanfilippo F, Mac Queen JM, Vaughn WK, Foulks GN. Reduced graft rejection with good HLA-A and B matching in high-risk corneal transplantation. N Engl J Med 1986: 29-35.
Stark WJ, Taylor HR, Bias WB, Maumenee AE. Histocompatibility (HLA) antigen and keratoplasty. Am J Ophthalmol 1978; 86: 595-604.
Allansmith MR, Fine M, Payne R. Histocompatibility typing and corneal transplantation. Trans Am Acad Ophthalmol Otolaryngol 1974; 78: 445-460.
The Colllaborative Corneal Transplantation Studies (CCTS). Effectiveness of Histocompatibility Matching in High-Risk Corneal Transplantation. Arch Ophthalmol 1992; 110: 1392-1402.
Stark WJ, Taylor HR, Datiles M et al. Transplantation antigens and keratoplasty. Aust J Ophthalmol 1983; 11: 333-339.
Ehlers N, Ahrons S. Corneal transplantation and histocompatibility. Acta Ophthalmol 1971; 49: 513-527.
Tilney NL, Garovoy MR, Busch GH et al. Rejected human renal allograLts: recovery and characteristics of infiltrating cells and antibodies. Transplantation 1979; 28: 421-426.
Gordon RD, Iwatsuki S, Esquivel CO, et al. Liver transplantation across ABO blood groups. Surgery 1986; 100: 342-348.
Batchelor JR, Casey TA, Gibbs DC et al. HLA matching and corneal gratting. Lancet. 1976; 1: 551-554.
Mehri P, Becker B, Oglesby R. Corneal transplants and blood types: a clinical study. Am J Ophthalmol 1959; 47: 48-43.