 Fig. 1
Fig. 1Dres. Muñoz Medina L1, Martos Díaz JF1, Hidalgo Estévez A1, Ortego Centeno N2
Unidad de
Enfermedades Sistémicas. Servicio de Medicina Interna B. Servicio de
Oftalmología. Hospital Clínico Universitario San Cecilio. Granada.
(1) Licenciado en Medicina y Cirugía.
(2) Doctor en Medicina y Cirugía.
Introducción
La uveítis puede ser causada por enfermedades infecciosas, aunque en la mayoría de los casos se consideran enfermedades mediadas por el sistema inmune.
La enfermedad infecciosa puede permanecer latente y crónica, y mimetizar una uveítis asociada a enfermedades autoinmunes. Aunque en este último caso responden al tratamiento con esteroides o inmunosupresores, tales tratamientos pueden tener consecuencias catastróficas en aquéllos de origen infeccioso. Por consiguiente, es muy importante identificar los casos de uveítis crónica de etiología infecciosa, con el fin de instaurar la terapia antimicrobiana específica y adecuada.
La tuberculosis como agente etiológico de uveítis (tanto anterior como posterior), es hoy una causa poco frecuente, disminuyendo en las series publicadas progresivamente hasta situarse en algunas en el 0,4% (1). No obstante, a pesar de su baja incidencia, es necesario tener presente esta posibilidad en zonas geográficas como la nuestra con gran prevalencia de enfermedad tuberculosa.
Caso clínico
Presentamos el caso de una paciente de 62 años de edad, fumadora de 40 cigarrillos/día, y con antecedentes de hipercolesterolemia y nefrolitiasis de repetición, que estando previamente bien, consultó por cuadro de disminución de agudeza visual de ojo izquierdo junto con dolor de comienzo insidioso de 15 días de evolución. En sus antecedentes familiares constaba un hijo conviviente con ella que había fallecido diagnosticado con SIDA tres años antes. La paciente negaba otros síntomas por órganos y aparatos, salvo artralgias ocasionales sin signos inflamatorios y sólo realizaba tratamiento ansiolítico con bromazepán esporádicamente. A la exploración presentaba:
AV: 0,6 en OD y de 0,4 en OI.
Pupila izquierda de menor tamaño que la derecha e hiporreactividad.
BMC: OI: Tyndall proteico y celular (+++), sinequias posteriores del iris de casi 360° y restos de fibrina en el esfínter.
PIO: 18 mm Hg en OD y 20 mm Hg en OI.
FO: normal en AO.
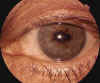
Fue diagnosticada de uveítis aguda en OI y se instauró tratamiento corticoideo tópico y midriáticos. En posteriores exploraciones se advirtió la existencia en el OI de nódulos en el borde pupilar sin signos inflamatorios (fig. 1). Diez días más tarde presentaba tyndall proteico y celular en dicho ojo con una pequeña sinequia posterior a las 6 horas. Se diagnosticó entonces de uveítis anterior granulomatosa.
Se realizó consulta a Unidad de Enfermedades Sistémicas, siendo la exploración general normal. Analíticamente el hemograma en las tres series sanguíneas y la bioquímica renal, hepática y electrolitos fueron normales, con una hipercolesterolemia e hipertrigliceridemia (colesterol 383 mg %, triglicéridos 209 mg/dl).
Se inició el estudio de la posible causa secundaria. Dentro del diagnóstico diferencial de las uveítis granulomatosas se hizo necesario pensar en la infección tuberculosa, por lo que se solicitó realización de intradermorreacción de Mantoux, cuyo induración fue de 20 mm. La radiografía convencional de tórax fue normal. Se realizó baciloscopia y cultivo para micobacterias de esputo y orina, siendo la baciloscopia positiva en dos de las tres muestras de orina, aislándose posteriormente en el cultivo Micobacterium tuberculosis.
Se inició tratamiento con rifampicina, isoniacida y piracinamida a las dosis estándar y en los posteriores controles tanto oftalmológicos como generales la paciente fue mejorando progresivamente hasta la desaparición de los síntomas. En la evolución se aprecia la siguiente exploración oftalmológica: AV 0,9 en OD y de 1 en OI. BMC: tyndall residual, sinequias rotas, no inyección y los nódulos han desaparecido casi por completo. Resto normal.
Discusión
Buena parte de la elevada prevalencia de uveítis tuberculosa en las series históricas, podría deberse a un diagnóstico incorrecto, al asociar la idea de Mantoux positivo con enfermedad tuberculosa. Sin embargo, la presencia de Mantoux positivo (infección), sin enfermedad tuberculosa es elevada (2), calculándose en algunas publicaciones la probabilidad de tuberculosis activa en individuos con uveítis y Mantoux positivo entre el 2,9 y el 13% (3).
El despistaje de la infección por M. tuberculosis se realiza con la intradermorreacción de Mantoux que consiste en la inyección intradérmica de 2 UT de PPD RT-23 ó 5 UT de PPD CT-68, midiendo a las 48-72 horas el diámetro de la zona indurada. En nuestro país se considera positiva cualquier induración igual o superior a 5 mm. En los niños y adultos jóvenes previamente vacunados con BCG pueden darse induraciones de hasta 14 mm, por lo que se aconseja repetir la intradermorreacción una semana después y considerar positiva induración mayor o igual a 15 mm. Esta segunda intradermorreacción se realiza ya que si bien la intradermorreacción por sí misma no es capaz de sensibilizar a un sujeto no infectado, si reactiva o incrementa una reacción de hipersensibilidad remota con deterioro ulterior. Este refuerzo o efecto Booster, se manifiesta en el curso de varios días después de una primera inyección y puede mantenerse hasta un año. Es posible que este efecto dificulte la interpretación de la prueba, ya que una positivización en la intradermorreacción aproximadamente 10 semanas después de la primera puede deberse a exposición a la tuberculosis y no a un efecto de refuerzo. Las situaciones en las que más frecuentemente se presentará, por tanto en las que será conveniente realizar una segunda intradermorreacción a la semana de la primera, serán aquellas personas mayores de 65 años con resultados negativos o dudosos, los infectados por otras micobacterias, y las personas vacunadas con BCG. Se considerará positivo si se produce un aumento de la induración de 6 mm respecto a la primera intradermorreacción (4).
En caso de intradermorreacción positiva (infección por M. tuberculosis) hay que descartar enfermedad tuberculosa, mediante la realización de Rx de tórax y baciloscopias de esputo, con cultivo en medios para micobacterias. En nuestra experiencia la presencia de cultivos de orina positivos para M. tuberculosis es muy baja en ausencia de patología renal previa, pero en el caso de la paciente y por el ambiente epidemiológico en el que había vivido, se decidió su realización, que dio el diagnóstico. Si la anterior investigación es negativa está indicada la realización de profilaxis de la enfermedad.
Resumen
La uveítis tuberculosa es actualmente una manifestación poco común de la enfermedad. Describimos el caso de una mujer de 62 años con una uveítis granulomatosa. Bajo tratamiento estándar para tuberculosis sistémica se resolvió. Enfatizamos en el diagnóstico. A pesar de todo, en nuestra área debemos sospechar enfermedad tuberculosa en el caso de uveítis granulomatosa.
Palabras clave
Uveítis, granulomatosis, tuberculosis, diagnostico.
Summary
At present uveitis is an uncommon manifestation of tuberculosis. We describe a 62-year-old woman admitted because of granulomatous uveitis that was resolved with the usual treatment for tuberculosis. We would like to emphasize the way the diagnosis of the disease was established after being suspected, mainly, in the presence of granulomatous uveitis.
Key words
Granulomatous uveitis, tuberculosis, diagnosis.
Bibliografía
Martín-Armada M, Jiménez-Alonso J, Herranz MT, Castro J. Tuberculosis y Uveítis. Med Clin (Barc) 1998; 111: 799-800.
Herranz MT, Jiménez-Alonso J, Delgado M, Omar M, Rivera F, Martín M et al. Marcadores clínicobiológicos de uveítis secundaria: resultado de un análisis discriminante. Med Clin (Barc) 1997; 109: 786-791.
Rosenbaun JY, Wernick R. The utility of routine screening of patients with uveitis for systemic lupus erithematosus or tuberculosis. A Bayesian analysis. Arch Ophthalmol 1990; 108: 1291-1293.
Mensa J, Gatell JM, Jiménez de Anta MT, Prats G. Guía terapéutica antimicrobiana. 10 Edición. Barcelona. MASSON SA. 2000.