
Fig. 1. Tinción con hematoxilina-eosina del ángulo esclerocorneal, puede observarse la esclerostomía láser diodo perforante o de espesor total (flecha) rodeada de un área de necrosis coagulativa.
Dres. Sánchez Pérez A1, Melcón Sánchez-Frieras B1, Fernández Tirado J1, Marcuello Melendo B2, Argiles C2, Honrubia López F1
Servicio de Oftalmología. Hospital
Universitario Miguel Servet. INSALUD. Zaragoza. Laboratorio Experimental.
(1) Doctor en Medicina y Cirugía.
(2) Licenciado en Medicina y Cirugía.
Introducción
La existencia de pacientes con alto riesgo de fracaso de la cirugía filtrante (afaquia, glaucoma neovascular, ...), hace necesaria el desarrollo de procedimientos alternativos a la trabeculectomía. La esclerostomía láser tiene una doble finalidad (1): por una parte el control de la proliferación fibroblástica, disminuyendo la manipulación de los tejidos sobre todo la conjuntiva y por otro lado ofrece un procedimiento de bajo riesgo clínico. Es una técnica de fácil aprendizaje y realización, se realiza con anestesia tópica y régimen ambulatorio.
En trabajos experimentales previos (3), la incarceración del iris y el vaciamiento de cámara anterior con hipotonía fueron complicaciones asociadas. Con la finalidad de superar estos inconvenientes proponemos realizar un procedimiento no perforante. El objetivo de nuestro trabajo es analizar en una serie inicial experimental, la viabilidad, eficacia y complicaciones a corto plazo de este nueva técnica quirúrgica experimental.
Sujetos, material y métodos
El animal de experimentación ha sido el conejo albino, raza Nueva Zelanda de 3,0 kg de peso y sano. La presión intraocular (PIO) fue medida mediante Tono-Pen microelectrónico en dos ocasiones consecutivas. El valor definitivo fue la media de dos mediciones que no difieran entre sí más de dos mmHg y con un nivel de confianza del 95%.
El método quirúrgico consistió en la realización de una esclerostomía no perforante con láser diodo (Iris Medical Oculight SLX). Tras disección conjuntival, la energía se aplicó en el limbo esclerocorneal mediante una sonda de 200 mm de diámetro (potencia: 1.000 mW; tiempo: 1.000 ms). Entre 1-2 impulsos son aplicados hasta obtener en dos puntos contiguos la visualización del extremo de la sonda en el ángulo sin entrar en cámara anterior (se observa el reflejo rojo de la sonda en el limbo y una ausencia de burbujas secundarias a la interacción entre la sonda y el humor acuoso). La finalidad es obtener una filtración subconjuntival desde el canal acuoso de Schlemm, sin realizar un procedimiento de espesor total (figs. 1 y 2).

Fig. 1. Tinción con hematoxilina-eosina del
ángulo esclerocorneal, puede observarse la esclerostomía láser diodo
perforante o de espesor total (flecha) rodeada de un área de necrosis
coagulativa.

Fig. 2. Tinción con hematoxilina-eosina del
ángulo esclerocorneal, puede observarse la esclerostomía láser diodo no
perforante o de espesor parcial (flecha) rodeada de un área de necrosis
coagulativa.
Han sido tratados un total de seis ojos, siendo un único ojo tratado (ojo derecho) y considerado el ojo contralateral como control no tratado (ojo izquierdo). No se administró tratamiento médico postoperatorio. Tras el tratamiento la evolución clínica y complicaciones asociadas fueron estudiadas durante diez días semanas. Fueron valorados los siguientes parámetros clínicos:
Presión intraocular. La PIO postoperatoria media en los ojos tratados es inferior con respecto a los controles desde el primer día de estudio hasta el último (10 días). Los datos y estadística descriptiva pueden observarse en la tabla I y figura 3. El descenso medio de la presión en todos los tiempos con respecto al grupo control ha sido superior al 15% (fig. 4).
Ampolla de filtración. Difícil identificación de la ampolla de filtración y mucho más establecer una valoración cualitativa. Este parámetro fue valorado ausente (2 casos) y plana (3 casos) y un caso con ampolla elevada.
Complicaciones. Un ojal o ruptura conjuntival durante su manipulación que no precisó sutura. Vascularización corneal superficial (2 casos), siempre asociada a la esclerostomía. Sinequias anteriores periféricas en el lugar del tratamiento (1 caso). No hubo atalamia ni disminución de la profundidad de cámara anterior en ningún caso y tiempo.

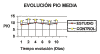
Fig. 3. Valores de la PIO media (mmHg) en cada día
de control en el grupo estudio y control.

Fig. 4. Reducción en forma de porcentaje de la PIO
media (mmHG) en el grupo tratado con respecto al grupo control.
Discusión
Los resultados de esta fase inicial son positivos, la extrapolación de los resultados en humanos debe hacerse con precaución, por las diferencias anatómicas y tisulares y porque el experimento ha sido realizado en ojos de animales de experimentación no glaucomatosos. Es necesario un estudio a más largo plazo y con una casuistica mayor que confirmen estos datos.
El método de esclerostomía es una variante del introducido por Hoskins en 1990 (4) y siguiendo los parámetros energéticos propuestos por Melcón en 1997 (3).
El fracaso de la esclerostomía simple se debe a la incarceración del iris en el orificio interno de la misma y a la invasión por tejido cicatricial. Mediante la técnica no perforante, pretendemos superar estas limitaciones (5) y disminuir la incidencia de complicaciones asociadas a los procedimientos perforantes como la atalamia, hifemas o endotalmitis.
La reducción media de la PIO con respecto al control se mantiene desde la primera exploración hasta la última dentro de los criterios de éxito (>15%), el mecanismo de actuación puede ser por filtración desde el canal de Schlemm o malla trabecular o bien por la acción de mediadores de la inflamación liberados por la acción traumática y coagulativa del láser. No es utilizado ningún test estadístico comparativo por ser un estudio preliminar con una serie de casos limitados.
La supervivencia de la PIO mediante este procedimiento es equivalente a la esclerostomía simple (12 días), no sabemos si igualará o superará a la esclerostomía con mitomicina C (0,1 mg/ml) (3). Es necesario un seguimiento a más largo plazo tanto clínico como histológico del área tratada.
La valoración de la ampolla de filtración presenta dificultades por tratarse de una variable cualitativa y de apariencia plana, incluso simula una quemosis localizada.
El desarrollo de sinequias anteriores periféricas está asociado a la reacción inflamatoria local y la escasa profundidad de cámara anterior periférica. La vascularización corneal se inicia a las 24-48 horas del procedimiento y se asocia al lugar de esclorostomía por el trauma ocular y la isquemia.
Conclusiones
Como resumen del presente trabajo, podemos establecer las siguientes conclusiones:
La esclerostomía láser diodo no perforante es un procedimiento eficaz en la reducción a corto plazo de la presión ocular.
Es un procedimiento simple y mínimamente traumático. No asociado a complicaciones importantes.
Reconocimientos
Este estudio ha podido ser realizado debido a la aportación económica de la Beca FIS 00/553.
Resumen
Objetivo: Desarrollo de una nueva técnica quirúrgica no perforante para el descenso de la presión intraocular en el animal de experimentación.
Métodos: Se práctica un procedimiento no perforante a nivel del limbo con filtración subconjuntival de acuoso. Se realiza mediante láser diodo (Iris Medical Oculight SLX). En el ojo derecho de seis animales, 1-2 impulsos son aplicados hasta visualizar la sonda del láser en el ángulo sin penetrar en cámara anterior. Son estudiados la presión intraocular (PIO) y complicaciones durante 10 días de seguimiento. El ojo izquierdo se utiliza como control.
Resultados: Es procedimiento eficaz a corto plazo (10 días), con valores de presión intraocular inferiores al control (>15%).
Complicaciones: Sinequias anteriores (1 caso), vascularización corneal superficial (2 casos), perforación conjuntival (1 caso).
Conclusiones: La esclerostomía no perforante es un procedimiento eficaz en la reducción de la presión ocular, simple y mínimamente traumático.
Palabras clave
Esclerostomía, láser diodo, cirugía glaucoma.
Summary
Purpose: Aim is to perform an experimental glaucoma non-perforating surgical technique to produce aqueous filtration at the limbus to subconjunctival space.
Methods: Diode laser non-perforating sclerostomy were carried out in six rabbits in the right eye. 1-2 laser pulses are applied until laser probe is observed in anterior chamber angle without perforation. Left eye is used as control.
Results: Short-term efficacy (ten days) is documented. Intraocular pressure lowering versus control eye (>15%) was obtained in all controls. Peripheral anterior sinechya (1 case), hyperaemia and superficial corneal vacularization (2 cases) and conjunctiva perforation (1 case) were the associated complications.
Conclusions: Non-perforating laser diode sclerostomy is an effective method to decrease intraocular pressure together with minimal surgically induced trauma.
Key words
Sclerostomy, laser diode, glaucoma non-perforating surgery.
Bibliografía
Higginbotham EJ. Is laser esclerosotmy surgery ready for «prime time»? Arch Ophthalmology 1995; 113: 1243-1244.
Dürr U, Fankhauser F. Optical and thermal mechanism related to design of laser sclerostomy. Ger J Ophthalmol 1994; 3: 202-211.
Melcón Sánchez-Frieras B. Esclerostomía ab externo mediante láser diodo y mitomicina C intraoperatoria: estudio clínico e histológico experimental. Zaragoza: Universidad de Zaragoza. 1997. 217 pp. Thesis doctoralis.
Hoskins HD, Iwach AG, Drake MW, Schuster BL, Vassiliadis A, Crawford JB et al. Subconjuntival THC:YAG laser limbal sclerostomy ab externo in the rabbit. Ophthalmic Surg 1990; 21: 589-592.
Melcón B, Pueyo M, Sánchez A, Fernández FJ, Bueno J, González I et al. Diode laser sclerostomy and iris incarceration. Vision Res 1996; 36 (Suppl): 156.