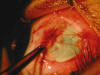
Fig. 1. Asa colgante.
COMUNICACIÓN SOLICITADA
GÓMEZ DE LIAÑO P1, GÓMEZ DE LIAÑO R
1(1) Doctor en Medicina y Cirugía.
INTRODUCCIÓN
En los últimos 15 años, el tratamiento quirúrgico del estrabismo ha sufrido cambios fundamentales en dos sentidos: en la técnica quirúrgica y en una mejor indicación de los procedimientos.
El conocido 4 x 8, o la denominada cirugía clásica, ha quedado desplazada por una amplia gama de fórmulas cada vez más complejas en función del tipo de estrabismo, la presencia de tortícolis, el ojo dominante, la limitación en las ducciones, la rigidez muscular, el grado de exoftalmía, las reintervenciones, etc.
Se sabe que un buen resultado motor no es exclusivo de un solo procedimiento quirúrgico sino que puede ser logrado por varios técnicas. En los foros científicos es frecuente observar cómo frente a un determinado caso clínico los distintos panelistas dan una fórmula diferente para corregir la desviación.
Aunque no es el objetivo de esta revisión hablar de la toxina botulínica, es indudable que la incorporación de este tratamiento ha permitido reducir un determinado número de intervenciones de otro modo inevitables. En estos momentos la inyección de botox sirve no solamente como tratamiento para corregir ciertas formas de estrabismo sino también como tratamiento complementario, como reajuste postoperatorio, tanto en caso de hipercorrecciones como hipocorrecciones quirúrgicas.
En esta revisión nos proponemos afrontar la revisión del tratamiento quirúrgico actual del estrabismo convergente en dos sentidos:
1. ¿Existen novedades en relación con las técnicas quirúrgicas de estos estrabismos?
2. ¿Cuáles son las indicaciones actuales en las endotropías?
TÉCNICAS QUIRÚRGICAS
1. Recesión muscular
Sigue siendo la cirugía más empleada. Aunque básicamente se realiza de la misma forma a como se hacía hace más de 40 años, existen variantes que nosotros aplicamos en determinadas ocasiones.
Asa colgante o Hang Loose (fig. 1). Es una técnica usada hace ya muchos años. La inserción del músculo se hace a nivel de la inserción primitiva y no directamente a la esclera; de esta forma se evitan perforaciones retinianas puesto que el grosor escleral a ese nivel es superior.
Se emplea sobre todo cuando hay que hacer grandes debilitamientos, en donde, debido a la distancia que hay que dar el punto, el riesgo de perforación es mayor. También en miopes magnos, en los que se sabe que la esclera es mucho más fina.
La desventaja de esta técnica es que en algunos procedimientos, como ya fue demostrado por Repka, el músculo puede quedar adherido a menor distancia de la deseada.
Doble Anclaje. Consiste en fijar el músculo en dos zonas, la primera en la esclera, a la distancia donde queremos dejar el músculo y la segunda en la inserción primitiva. Se emplea sobre todo cuando es necesario realizar un debilitamiento muy grande (8 mm), por ejemplo en los grandes miopes (fig. 2). De esta forma se evitan adelantamientos y desplazamientos musculares, en ocasiones importantes. Además se dan dos puntos en esclera de forma que garanticemos una mínima recesión.
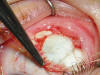
Fig. 2. Sutura con doble anclaje.
En los casos en los que se utiliza la sutura ajustable, se puede modificar la cirugía a partir del asa hasta el primer anclaje de la esclera como puede verse en la fotografía.
Re-recesión muscular. En las situaciones de hipocorrecciones quirúrgicas, algunas veces es necesario debilitar el mismo músculo algunos milímetros más. El músculo se desplaza 2 ó 3 mm más sobre la inserción previamente retroinsertada. Es necesario destacar que el debilitamiento de 1 ó 2 mm más, no es un debilitamiento lineal sino exponencial, de tal forma que en general no se debe hacer una re-recesión superior a 4 mm para evitar exotropías consecutivas, limitación en las ducciones y exotropía consecutiva.
Cuando la reintervención se hace complicada puede practicarse unas Miotomías marginales que consiste en realizar unas incisiones transversales (mínimo 2) que abarquen las dos terceras partes del grosor muscular. Consideramos que es una técnica poco previsible y que puede dar lugar una gran adherencia e inflamación posterior.
La retroinserción de la conjuntiva debe realizarse al mismo tiempo para evitar tracciones de la misma.
2. Resección muscular, o plegamiento
Independientemente de las preferencias de cada cirujano, se sigue realizando de la misma forma a como ha sido descrita en múltiples textos.
3. Suturas ajustables
Descrita por Jampolsky en 1979 es uno de los principales avances popularizados en la década de los 80. Consiste en suturar el músculo con una sutura con doble aguja y formando sobre él una «vainica». Se anuda a la inserción primitiva, dejando una lazada que puede ser deshecha y por lo tanto capaz de modificar la cirugía (fig. 3).
El ajuste se lleva a cabo en las primeras horas del postoperatorio y hasta los 7-8 días (Dra. Spielmann, siempre y cuando se movilice diariamente la inserción muscular). En los pocos casos que yo he intentado modificar esta sutura pasados dos días no he conseguido el desplazamiento muscular. En las primeras horas-días empiezan a producirse una adherencia del músculo a la esclera que con el paso del tiempo cada vez es más firme, por lo tanto más difícil su deslizamiento.
Esta técnica se aplica en pacientes colaboradores y a partir de los 12-14 años de edad. Existen centros donde ajustan a niños bajo una nueva sedación.
4. -Miopexia retroecuatorial, Faden operación, o técnica del hilo
Descrita por Cüppers en Madrid en 1973, fue muy popular en la década de los 70-80. Posteriormente, la mayoría de cirujanos redujeron sus indicaciones hasta el punto de que en estos momentos en nuestro centro es una técnica que usamos en muy contadas ocasiones.
Consiste en pasar una sutura por todo el vientre muscular (en general en el recto medial) a 13-14 mm de la inserción haciendo como una «cincha» sobre el grosor muscular. El riesgo de perforación ocular, y la dificultad en las reintervenciones, ha motivado que esta técnica solamente se realice en ciertos centros dedicados a motilidad ocular.
5. Toxina botulínica
Debe ser considerada como una técnica de debilitamiento y fundamental en el ajuste postoperatorio. Por lo tanto será una posibilidad a valorar previo a realizar una nueva reintervención.
6. Anestesia tópica
Ha sido uno de los principales avances en la cirugía de estrabismo que ha permitido reducir la morbilidad así como mejorar el conocimiento de la mecánica muscular.
Hace más de 45 años (1959 Dr. F. Gómez de Liaño) ya se realizaban cirugías musculares con anestesia retrobulbar. Posteriormente se empezó a aplicar el colirio de cocaína en la cirugía de estrabismo. Este colirio debía ser preparado en los centros quirúrgicos y tenía un tiempo de duración breve. Provocaba una dilatación y desepitelización corneal que impedía realizar un correcto control de la desviación intra y postoperatoria.
A mediados-finales de 1990 con el colirio de Clorhidrato de tetracaína y la lidocaína se ha vuelto a aplicar para operar músculos.
Una vez que el paciente está en la sala de quirófano, la enfermera aplica una sola gota de colirio anestésico en ambos ojos.
El anestesista controla mediante monitorización y con una vía tomada, las constantes del paciente. En la mayoría de los casos la sedación se aplica en función del grado de ansiedad de cada uno. La atropina no es inyectada de forma rutinaria en la intervención, sino que dependiendo de los casos se inyecta durante el proceso si las tracciones musculares a las que es sometido provocan un reflejo vagal susceptible de ser tratado.
En el momento de iniciar la incisión conjuntival se aplica una gota lidocaína al 2% en ambos ojos y posteriormente, solamente en función de las molestias del paciente se va instilando sucesivamente gotas.
Es conveniente aplicar algún gel protector de la córnea para evitar sequedad ocular. En su defecto es necesario estar constantemente irrigando con suero.
La técnica quirúrgica en sí no difiere de la que hay que realizar en una cirugía convencional. Solamente hay que tener en cuenta varios factores:
Se deben realizar incisiones conjuntivales amplias, que permitan un buen acceso al músculo.
Evitar en la medida de lo posible las tracciones musculares, que son las que provocan el dolor y el reflejo vagal oculocardíaco.
Evitar los sangrados que entorpecerían y elentecerían la cirugía. Para ello aplicamos el cauterio en los botones vasculares que puedan sangrar.
Preferiblemente no empleamos los ganchos musculares pues son los que pueden dar lugar a la tracción muscular.
Mediante anestesia tópica se pueden practicar todo tipo de intervenciones y operar todos los músculos. En principio, los músculos más sencillos son el recto lateral y el más complejo el oblícuo inferior y el superior. El oblícuo inferior puede producir una bradicardia y el anestesista debe estar prevenido.
En cualquier momento y en función de las características del enfermo puede ser reconvertido a otro tipo de anestesia, en general subtenoniana y rara vez general.
Cada vez utilizamos más la anestesia tópica en los pacientes adultos (> de los 14-15 años) y se recomienda emplear la anetesia general cuando la cirugía se prevee larga, si es necesario tocar más de 3 músculos entre horizontal y vertical.
Preferimos no intervenir pacientes operados de retina mediante anestesia tópica. En algunos casos los músculos pueden seccionarse por la zona del contacto entre el cerclaje-implante y el músculo y si esto sucede, perder el vientre muscular. Ante esta eventualidad es preferible tener todo controlado y avisar al anestesista de esta complicación.
TRATAMIENTO QUIRÚRGICO DEL ESTRABISMO CONVERGENTE: INDICACIONES ACTUALES
Es sin lugar a dudas la forma más frecuente de estrabismo (salvo en Asia), ya que constituyen más del 50% de los estrabismos. Clásicamente se han distinguido diferentes formas clínicas y en esta revisión analizaremos la planificación y protocolo para cada una de las diferentes formas. Todos los pacientes han sido tratados previamente con refracción cuando fue necesario y realizado la oclusión, penalización, etc. como tratamiento para la ambliopía.
Se entiende que son aquellos casos en los que la toxina aún siendo la técnica de elección o bien no funcionó o el resultado no fue satisfactorio.
Ha habido muchas clasificaciones de las endotropías y en esta revisión no vamos a tratar de hacer una original, simplemente nos limitaremos a aquellas desviaciones convergentes que se ven con más frecuencia en la clínica.
Clasificación
Endotropía congénita.
Endotropía adquirida.
No acomodativa y parcialmente acomodativa.
Lejos-cerca.
Angulo variable.
Endotropía del adulto.
Endotropía del Miope magno.
Reintervenciones: hipo e hipercorreciones quirúrgicas.
Endotropía del paciente con Parálisis cerebral hiperquinético etc.
Endotropía sensorial.
Endotropía congénita (SLA ETC)
Es un tipo de estrabismo que aparece en los primeros meses de vida. En general antes de los 9 meses-año de edad. Suele acompañarse de un nistagmus latente, una desviación vertical que en algunos casos está presente desde la primera visita. Otras veces la disfunción de los músculos oblícuos o la DVD se diagnostica después de la primera cirugía.
El momento de la intervención sigue siendo motivo de controversia. La idea de obtener un paralelismo de los ejes oculares lo antes posible induciría un mejor equilibrio binocular tanto mejor cuanto antes se pongan los ojos rectos. En este sentido existen algunos colegas que operan a los niños a partir de los 4-5 meses de edad (E. Helveston, K. Wright).
Un estudio europeo, iniciado a principios de los 90 y del que formamos parte, llevado a cabo por el Dr. Simmonzs, de momento no está en condiciones de poder afirmar que esta hipótesis sea cierta: es decir que la cirugía precoz no conlleva una mejor visión binocular y una mayor estabilidad a largo plazo.
En estos momentos, nosotros operamos el SLA a partir del 1,5 años de edad, una vez que la botox no tuvo el efecto deseado.
Cuando el diagnóstico permite demostrar la presencia de un componente vertical la intervención intentará corregir todo en el mismo momento (hiperacción de los músculos oblícuos y la DVD).
En este tipo de estrabismos es necesario tener en cuenta los siguientes factores:
Intensidad de la desviación.
Presencia de tortícolis.
Limitación en las ducciones y ducción pasiva.
Variabilidad angular.
Refracción (no suelen presentar una hipermetropía elevada, aunque nosotros hemos observado algunos casos con defectos superiores a las 3 dioptrías).
Disfunción de los músculos verticales.
La cirugía indicada es la recesión de los rectos medios. La intensidad del debilitamiento dependerá del defecto refractivo (menos intenso en hipermétropes, y algo más generoso en los miopes) y del grado de desviación, así como de los demás factores descritos previamente. De tal forma que en general la retroinserción oscila entre 4,5 y 7 mm; excepcionalmente puede superar los 7 mm.
Cuando la ducción tanto pasiva como activa está claramente limitada y con cierta restricción de los músculos se debe aumentar 1-2 mm el debilitamiento.
No solemos hacer resección de uno o los dos rectos laterales en la misma intervención. Cuando persiste una desviación residual, se tratará como tal (ver el apartado de reintervención).
Si el tortícolis es mayor al mirar con uno que con otro ojo, la recesión será algo mayor en el ojo que provoca mayor tortícolis.
Endotropía adquirida no acomodativa (ETA-No acc) (tabla 1)
Son estrabismos que aparecen a partir del año de edad y antes de los 3. En algunos casos pueden presentarse incluso antes del año. No suele presentar desviación vertical y el defecto refractivo, cuando existe es muy leve.
La cirugía dependerá de:
Ángulo de desviación.
Ojo director.
La cirugía en los casos de desviación = o > a 20º se llevará a cabo en el ojo no dominante. Independientemente del grado de desviación, no operamos 3 ó más músculos rectos horizontales en el mismo tiempo.

Endotropía parcialmente acomodativo
En estos casos dependiendo de la intensidad del defecto refractivo se puede realizar una recesión bimedial o retro- resección de ojo no director.
Por debajo de 20° la cirugía a realizar será una recesión de rectos medios 5 mm y si la desviación es mayor, una cirugía de 4,5 x 7 mm (ver la tabla n.º 1).
Se debe ser cautos con esta cirugía y sobre todo en las grandes hipermetropías ya que existe una gran tendencia a la exotropía consecutiva, por lo que una desviación residual < a 10° puede ser conveniente.
Cuando al realizar el TAP (Test de adaptación prismática) admite mayor cantidad de dioptrías se puede aumentar ligeramente la cirugía propuesta.
Endotropía lejos-cerca
Es una incomitancia de fijación, de tal forma que la desviación aumenta cuando el paciente cambia de fijación, desde los 6 mts a 30 cm. Clásicamente este estrabismo se trataba con cristales bifocales. En estos momentos este tratamiento tiene sentido cuando al colocar un +3 en visión próxima, se consigue una perfecta ortoposición con visión binocular. En la mayoría de los casos lo que se consigue es un microestrabismo sin visión binocular. Tiene el inconveniente de que al retirarlo no siempre se consigue compensar la desviación.
En general estos estrabismos cambian a lo largo de los años, por lo que preferimos esperar hasta para operar a los 6-7 años.
En este grupo, se incluyen formas clínicas aparentemente similares. Así puede tratarse de:
Incomitancias lejos-cerca puras: de lejos no existe desviación, tiene visión binocular y el paciente tuerce cuando empieza a mirar a 30 cm. La técnica de elección es la Faden operación bilateral.
Otras veces la desviación de lejos parece cero grados, pero realmente se trata de un micro estrabismo y sin visión binocular. En estos casos, la recesión de los rectos mediales de 3 a 5 mm en función de la desviación puede ser una buena indicación. Si la diferencia entre la mirada de lejos y cerca es importante, será necesario añadir una Faden bilateral al debilitamiento de los rectos medios (que se hará de menor magnitud).
Un tercer tipo es cuando la desviación a 6mt parece de 0° pero cuando se disocia tiene una desviación que puede incluso llegar a la misma desviación que cuando mira de cerca. En estos casos el protocolo es superponible al descrito en la tabla 1 para la endotropía adquirida no acomodativa.
Endotropía de ángulo variable
Son estrabismos poco frecuentes, igual que los anteriores y que exigen continuas revisiones para valorar la desviación en función de repetidas exploraciones. Son niños que tan pronto están en ortoposición, como +15 como +20° etc. y se ve incluso en la misma consulta. Estos pacientes pueden coexistir con cuadros hiperquinéticos, o problemas neurológicos que conviene descartar.
La cirugía deberá realizarse más tardíamente, y siempre procurando ser hipocorrectora de rectos mediales unido a una Faden en función de la variabilidad de la desviación.
Estrabismo hiperquinético Parálisis cerebral
Es frecuente observar en estos niños el cambio de endotropía inicial a una exotropía con el paso de los años (8-10 años). Es recomendable evaluar la necesidad de operar en función del cuadro clínico. La cirugía en estos pacientes puede provocar una hipercorrección, por lo que es conveniente iniciar el tratamiento con botox. Cuando la inyección no es eficaz el tratamiento quirúrgico será superponible a las endotropías adquiridas, y si existe una variación en el ángulo de desviación añadir una Faden operación. La cirugía en estos casos deberá realizarse a tardíamente.
Endotropía del adulto
En estos momentos el porcentaje de pacientes adultos que se somenten a cirugía de estrabismo ha aumentado considerablemente. En nuestro centro aproximadamente el 50% de las intervenciones se realizan en pacientes mayores de 18 años. Sin embargo es necesario destacar el riesgo añadido de diplopía que hace que en la mayoría de centros desaconsejen su intervención.
Es verdad que la diplopía aparece con mayor frecuencia a partir de los 10 años de edad, pero en general se trata de una diplopía intermitente que termina por desaparecer con el paso de las semanas-meses.
El porcentaje de diplopía postoperatoria es inferior al 5% y todavía más infrecuente es la visión doble incapacitante que limita profesionalmente al paciente.
Existen diferentes tipos de diplopía:
La que aparece en el postoperatorio inmediato, con resultado motor satisfactorio y que suele ceder en las primeras semanas.
Otras veces la diplopía aparece en el contexto de una hipercorrección, estos casos en general tienen una diplopía más persistente. El tratamiento consistirá en volver a dejar al paciente en ligera endotropía (bien mediante refracción, botox o cirugía).
Pero existe un tercer grupo que es la diplopía que aparece en el marco de una endotropía residual. Estos casos son los más difíciles de corregir ya que se ha modificado la desviación en una situación en la cual el paciente no es capaz de suprimir.
De todos es sabido que la plasticidad cerebral en el adulto es mucho menor que en el niño, pero aún y todo existe y de ahí que la diplopía incluso en los casos más severos (el tercer grupo) en principio sin solución aparente, con el tiempo sea menos incapacitante. Cualquier sistema que favorezca la supresión del ojo no director puede ser un método eficaz. La oclusión es uno de los peores métodos y debería estar reservado para aquellas situaciones desesperadas.
Una vez que se presenta es difícil de corregir, por lo que será necesario recurrir a todos los medios que estén a nuestro alcance para evitar su presencia de forma constante.
Otro aspecto importante en los adultos es la contractura de los rectos mediales debido al tiempo de evolución. La mayoría de oftalmólogos que realizan cirugía de adultos han podido comprobar como pacientes operados de ETC cuyo resultado postoperatorio ha sido satisfactorio, con el paso de las semanas pueden presentar una exotropía consecutiva. Por esto es importante en los pacientes que presentan una endotropía con limitación ligera de la abducción en uno o ambos ojos, realizar una cirugía ligeramente hipocorrectora para evitar esta complicación.
La intervención en el adulto debe ser realizada con anestesia tópica o en su defecto con suturas ajustables. En estas edades y dependiendo de la intensidad del estrabismo se puede realizar dos músculos o tres. Solamente en los grandes miopes o en las POM se podría contemplar la posibilidad de operar un cuarto músculo.
El protocolo quirúrgico está expuesto en la tabla 2.
Endotropía del miope magno
La miopía magna produce una forma especial de oftalmopatía por contractura de los rectos mediales. Mucho se ha descrito sobre la etiología de esta entidad y hasta el momento todavía no está clara su verdadera patogenia. Inicialmente se crecía que podría existir una hiperconvergencia acomodativa, miositis, e incluso se habló de una mitopatía mitocondrial. Posteriormente se atribuyó a una seudoparálisis del recto lateral como resultado de la presión de la pared orbitaria sobre el recto lateral. En el momento actual se piensa en varios factores: el gran aumento del globo, con desplazamiento del recto lateral en sentido inferior y del recto superior e inferior en sentido nasal. Esta elongación y desplazamiento podría explicar los ganchos observados en este cuadro.
Las características clínicas suelen aparece hacia los 50 años aunque con síntomas previos. Los signos pueden desencadenarse después de otra cirugía oftalmológica. Estos signos pueden observarse en el caso clínico n.º 1 (figs. 4-6).
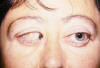
Fig. 5. Limitación abducción izda.

Fig. 6. Limitación abducción dcha.
Cierto grado de exoftalmos.
Endotropía de gran ángulo con hipotropía del ojo no dominante enmascarada por la desviación horizontal.
Limitación en abducción bilateral.
Tortícolis con la cara hacia el lado del ojo fijador.
La cirugía debe eliminar la contractura de los rectos mediales con debilitamientos superior a 12 mm, y con refuerzo de los rectos laterales pequeño (no superior a 5-7 mm), que sirva como efecto de rienda al músculo recto medial. Otras veces se debe recurrir a cirugía de recolocamiento del trayecto muscular.
Los resultados observados por la mayoría de autores no son buenos, sin embargo hay que pensar que en los estudios realizados los debilitamientos no eran mayores a 8 mm. En nuestro estudio publicado en 1998 se demostró que con esta técnica los resultados obtenidos a los 2 años de evolución eran del 59,09%.
Endotropía sensorial
Ante una pérdida de visión importante en un ojo, con frecuencia se producen desviaciones oculares, en los niños endotropías y en los adultos exotropías. La característica más importante es la gran tendencia a la recidiva.
La cirugía normalmente se lleva a cabo en el ojo no director y en estos momentos cada vez son más los autores que sugieren operar el ojo sano pues parece ser que mejora la estabilidad a largo plazo. Solamente cuando el ojo director induce un tortícolis (horizontal o vertical) es obligado intervenir el ojo sano.
En los pocos pacientes que yo he intervenido sobre el ojo dominante, no he encontrado diferencias de estabilidad con respecto a los pacientes operados en el ojo patológico. Es aconsejable dejar una hipocorrección.
Endotropía consecutiva
Son estrabismos que aparecen después de una cirugía de exotropía. En la mayoría de los casos los pacientes no suelen traer informes previos y aunque los traigan no siempre se confirma lo que se hizo.
Desde nuestro punto de vista estos casos no deben considerarse procedimientos quirúrgicos nuevos ya que generalmente presentan factores añadidos limitación en las ducciones, el tortícolis, cicatrices viciosas, etc. que obligan a realizar una determinada cirugía y a veces en el ojo ya intervenido.
La hipercorrección puede ser inmediata, en cuyo caso habrá que averiguar si el fallo fue intraoperatorio (deslizamiento o pérdida muscular poco frecuente en el recto lateral), por fibrosis inmediata del recto medial (lo cual es más raro), o por cirugía excesiva, y por lo tanto un fallo en el protocolo quirúrgico.
Otras veces la hipercorrección es a medio plazo. La causa más posible es la contractura de los rectos mediales o el debilitamiento excesivo de los rectos laterales.
Cuando la hipercorrección es a largo plazo no existe una causa real y como sucede en otras formas de estrabismo una forma de evolucionar de la desviación. Las fibrosis secundarias suelen ser la causa más frecuente.
El estudio de la ducción (activa y pasiva), así como otros test que permitan valorar la limitación de movimientos, la presencia de tortícolis, la hendidura palpebral, pueden aportar datos fundamentales a la hora de decidir la nueva intervención.
El protocolo quirúrgico se modifica con frecuencia en función de los hallazgos encontrados intraoperatoriamente.
A priori es difícil dar unas pautas concretas pues la experiencia nos dice que existen múltiples parámetros que hay que analizar, pero si unas recomendaciones básicas que hay que considerar:
Cuando la endotropía consecutiva es inmediata, no es conveniente dejar la cirugía para la semana siguiente. Si se perdió un músculo, es más sencillo localizarlo y suturarlo de nuevo enseguida ya que la cicatriz todavía no es importante.
Cuando se sospecha una contractura inmediata e importante, la toxina botulínica puede tener un papel como reajuste postoperatorio para evitar una nueva operación.
La presencia de un tortícolis suele ir asociado a limitación en alguna de las ducciones, generalmente la abducción y por lo tanto hay que operar el ojo que provoca ese tortícolis.
El aumento en la hendidura palpebral sugiere el deslizamiento del músculo en su vaina o se ha producido un debilitamiento excesivo del recto lateral. En cualquier caso hay que operar sobre ese ojo.
Si se hizo un gran debilitamiento de un recto lateral, en general se ha producido una pérdida de elasticidad de ese músculo, por lo que su anteroposición puede dar lugar a una exotropía consecutiva
Si las ducciones son normales, la endotropía consecutiva ha sido a largo plazo. Estas situaciones si se puede hablar de un estrabismo nuevo y es preferible intervenir sobre músculos no operados o el ojo no intervenido pues los resultados en general son más previsibles.
Las nuevas mediciones intraoperatorias deberán tomar como referencia el limbo, pues algunas veces no se sabe bien donde está la inserción primitiva.
Al final de la intervención es importante no dejar una clara limitación en alguna ducción y que el ojo no esté en una evidente endo o exotropía. Hay que pensar que tanto los músculos reintervenidos como los resecados sufren procesos de pérdida de elasticidad contractura fibrosis que dan lugar a respuestas imprevisibles. En este sentido, las suturas ajustables (anudando correctamente el vientre muscular) pueden ser de gran ayuda.
Mucho se ha discutido sobre la utilización de las pruebas de imagen como ayuda diagnóstica en casos complicados (pérdida o deslizamiento muscular). En estos momentos todos los criterios son válidos pues existen posturas para todos los gustos.
Frente a los que opinan que aporta una ayuda fundamental, otros como Rosenbaum creen que en la mayoría de los casos no define la posición real del músculo y solamente los estudios dinámicos podrían apoyar el diagnóstico. Además no evita la reintervención. Posiblemente la experiencia de cada cirujano evite en algunos pacientes tener que someter a este tipo de pruebas, costosas y en muchos casos poco definibles.
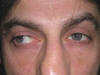
Fig. 7. Limitación add izquierda.
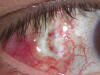
Fig. 11. Dehiscencia de sutura.
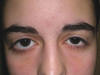
Fig. 12. Cambio en la hendidura palpebral por
cirugía de estrabismo.
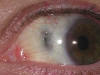
Fig. 13. Adelgazamiento escleral en miope.
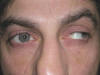
Fig. 14. Limitación add derecha.
Endotropías residuales
Son frecuentes. Rosenbaum en 1999 considera que en el 80-90% de las intervenciones de endotropías son exitosas pero con más de una intervención.
En un trabajo publicado por nosotros en la revista de la Sociedad Española de Estrabología en 1994 teníamos una incidencia de reintervenciones del 25,21%.
Las reintervenciones pueden producirse en el contexto de una hipocorrección (e. Residuales) o hipercorrección (exotropía consecutiva que no será tratado en este capítulo)
Frente a una hipocorrección, dependiendo de la cirugía previamente realizada se puede hacer una resección de los rectos laterales (que dependerá de la cantidad de desviación residual, normalmente entre 5-7,5 mm).
Si la primera intervención fue una cirugía sobre un ojo, la intervención sobre el otro ojo es la técnica de elección con las pautas descritas para la endotropía adquirida no acomodativa.
Existe una tercera forma y son pacientes operados de recesión de ambos rectos mediales en los que persiste el tortícolis o limitación en la abducción. En estos casos posiblemente sea necesario aumentar la retroinserción de los rectos medios mediante una re-recesión muscular asociado a un o los dos rectos laterales.
COMPLICACIONES DE LA CIRUGÍA DE ENDOTROPÍA
Además de las hipo e hipercorrecciones quirúrgicas ya descritas previamente nos vamos referir a las que hemos tenido.
1. Intraoperatorias
Hemorragias, son posiblemente las más frecuentes y rara vez plantean algún problema. En una ocasión provocamos involuntariamente una perforación en una vena vorticosa. El resultado fue una gran hemorragia, con hematoma pero no tuvo repercusión en la agudeza visual.
Confusión de un músculo por otro, esto puede suceder en las reintervenciones, así por ejemplo en el momento de aislar el recto lateral se puede confundir con el recto inferior debido a la rotación del ojo. La relación con el oblícuo inferior permite salir de duda.
Inclusión de una parte o todo el vientre del oblícuo inferior en la resección del recto lateral.
Rotura de los puntos del músculo o laceración escleral en el momento de suturar el músculo a la esclera generalmente sin repercusión funcional.
Las perforaciones oculares, y la pérdida intraoperatoria del músculo son muy poco frecuentes.
2. Postoperatorias
Dellen corneal.
Cicatrices viciosas y antiestéticas por la sutura de la cápsula de Tenon junto con la conjuntiva. Los granulomas, los quistes acuosos conjuntivales, dehiscencia de la sutura conjuntival.
Limitación en las ducciones.
La asimetría en la hendidura palpebral.
El tortícolis.
Adelgazamiento escleral (en los miopes magnos).
Estas complicaciones son poco frecuentes y con limitada repercusión clínica.
Recientemente se está publicando trabajos sobre endoftalmitis después de cirugía de estrabismo. Se habla de una incidencia bajísima, con pronóstico visual grave.
En esta revisión se ha pretendido dar unas pautas básicas para el tratamiento del estrabismo convergente. Estas pautas son fruto del trabajo y experiencia adquirido desde hace algo más de 20 años, y por lo tanto sería presuntuoso afirmar que sean definitivos. Estamos convencidos que estos protocolos se mejorarán y modificarán con el paso de los años.
BIBLIOGRAFÍA
Repka MX., Fishman PJ., Guyton DL. The site of reattachment of the extraocular muscle following hang back recession. J Pediatric Othalmol 1990; 27: 286-290.
Carlson MR, Jampolsky A. An adjustable trasnposition procedure for abduction deficiencies. Am J Ophthalmol 1979; 87: 382.
Shine GS, Demer JL, Rosenbaum AL. High resolution, dynamic, magnetic resonance imaging in complicated strabismus. Acta del XII Congreso Latinoamericano de Estrabismo 1996; 493-499.
Gómez de Liaño P, Gómez de Liaño R, Rodríguez JM, Merino P. Miopatía restrictiva miópica: resultados quirúrgicos. Acta del XIII Congreso Latinoamericano de Estrabología 1998; 212-216.
Rodríguez JM, Gómez de Liaño P, Gómez de Liaño R, Gómez de Liaño F. Curso de Reintervenciones. Acta de la SEE 1994.
Krzizok TH, Schoroeder BU. Measurements of recti eye muscle paths by magnetic resonance imaging in highly myopic and normal subjects. Inves Ophthalmol Vis Science 1999; 40: 2554.
Helveston EM. Results of early alignment of congenital esotropia. Ophthalmology 1999; 106: 1716-1726.
Simmonzs and cols. The early vs late infantile strabismus surgery group. Coordinador nacional. How acurate is orthoptic examination at age one? Strabismus 1993; 1 (2): 75-83.