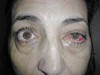
Fig. 1. Edema palpebral, quemosis e hiperemia mixta difusa izquierdas.
SEMINARIO DE CASOS CLÍNICOS
ELÍAS-DE-TEJADA M1, SANTOS-BUESO E2, VICO-RUIZ E1, ROMO-LÓPEZ A1
Unidad de Anejos Oculares. Servicio de
Oftalmología. Hospital Clínico San Carlos. Madrid. España.
(1) Licenciado en Medicina.
(2) Doctor en Medicina.
Publicado parcialmente en Inflamación y Alergia Ocular (2005).
Presentado en el Seminario de Oftalmología Ramón de Castroviejo de la
Universidad Complutense de Madrid (2005).
RESUMEN
Caso clínico: Se describe el caso de una paciente de 71 años que tras sufrir traumatismo craneoencefálico consultó por ojo rojo doloroso y diplopía de 24 horas de evolución. Entre sus antecedentes destacaba un traumatismo craneoencefálico (TCE) sufrido 2 meses antes. Fue diagnosticada de fístula carotidocavernosa (FCC).
Discusión: Las FCC de origen traumático suelen desarrollarse en los 2 meses siguientes al traumatismo. Las FCC de alto flujo presentan una clínica secundaria al cuadro isquémico y congestivo que se desarolla; sin embargo las de bajo flujo pueden pasar desapercibidas al presentar clínica subaguda.
Palabras clave: Fístula carotidocavernosa, embolización, arteriografía.
INTRODUCCIÓN
Las fístulas carotidocavernosas (FCC) son comunicaciones anómalas entre un sistema de alto flujo, el sistema arterial carotídeo y otro de bajo flujo venoso, el seno cavernoso. Al producirse el paso de sangre arterial al sistema venoso, se modifica la hemodinámica de todo el territorio que drena al seno cavernoso. Según su etiología las FCC se clasifican en traumáticas, asociadas a traumatismos craneoencefálicos contusos con fracturas de la base del cráneo, o espontáneas, debidas a malformaciones congénitas arteriovenosas o a recanalización de un seno cavernoso trombosado a través de arterias de su pared. En relación con la localización de la FCC, se dividen en directas, cuando la comunicación se produce entre la misma carótida y el seno cavernoso o indirectas o durales, en las que la comunicación ocurre entre las arterias durales y el seno cavernoso.
Las manifestaciones clínicas se deben a la arterialización y al aumento de la presión en el sistema venoso orbitario, que produce un cuadro isquémico congestivo (1).
CASO CLÍNICO
Paciente de 71 años ingresada por traumatismo craneoencefálico (TCE) secundario a atropello en la vía urbana sufrido dos meses antes. Refería ojo izquierdo (OI) rojo (fig. 1) y diplopía de 24 horas de evolución.

Fig. 1. Edema palpebral, quemosis e hiperemia mixta
difusa izquierdas.
Entre los antecedentes destacaban hipertensión arterial en tratamiento con betabloqueantes y artrosis en tratamiento analgésico.
En la exploración presentaba agudeza visual de 0,6 en ojo derecho (OD) y 0,5 en OI que no mejoraba con estenopeico. Se apreciaba exoftalmos no pulsátil del OI (fig. 2) y en la lámpara de hendidura destacaba dilatación de los vasos conjuntivales de trayecto sinuoso en disposición típica de «cabeza de medusa», con doble circulación conjuntival (fig. 3, flecha gruesa) y epiescleral (fig. 3, flecha fina).
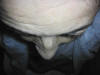
Fig. 2. Exoftalmos del ojo izquierdo.
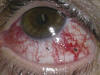
Fig. 3. Disposición de los vasos conjuntivales en "cabeza de medusa" con doble
circulación, conjuntival (flecha gruesa) y epiescleral (flecha fina).
La paciente presentaba además catarata en evolución en ambos ojos y presión intraocular de 16 mm Hg en OD y 24 mm Hg en OI.
En la exploración de la motilidad ocular se apreciaba oftalmoplejía del OI (fig. 4).
![]()
Fig. 4. Restricciones en la motilidad ocular extrínseca: oftalmoplejía del OI.
En la funduscopia de OI destacaba una hemorragia en «punto-mancha» parapapilar temporal inferior.
En la tomografía computarizada (TC) con contraste se apreciaba dilatación de la vena oftálmica superior (VOS) izquierda (fig. 5) asociada a engrosamiento de los músculos infraorbitarios y proptosis del globo ocular izquierdo. Destacaba además irregularidad y engrosamiento del seno cavernoso (fig. 6).
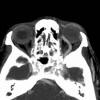
Fig. 5. Tomografía computarizada con dilatación de la vena oftálmica superior
izquierda, engrosamiento de los músculos y proptosis del globo ocular.
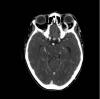
Fig. 6. Tomografía computarizada con dilatación en forma de convexidad del seno
cavernoso.
La paciente fue diagnosticada de FCC izquierda.
DISCUSIÓN
La aparición de la FCC en pacientes con antecedentes traumáticos suele acontecer entre las 2 horas y los 2 meses del accidente (2).
En las FCC de alto flujo, como ocurre en nuestro caso, el cuadro clínico es fácilmente reconocible con aparición de exoftalmos, a veces pulsátil, edema palpebral y quemosis, dilatación de los vasos de la superficie ocular con imagen en «cabeza de medusa», aumento de la presión intraocular, hemorragias intrarretinianas, oftalmoplejía, cefaleas, parestesias faciales y soplo intracraneal subjetivo y audible en la exploración craneal (2,3).
Las FCC de bajo flujo pasan frecuentemente desapercibidas por la escasez de síntomas, siendo incluso diagnosticadas de conjuntivitis crónicas que no responden a los tratamientos convencionales (4).
El diagnóstico de este cuadro se establece por la clínica y se confirma por estudios de neuroimagen como son la ecografía, la TC y la resonancia magnética nuclear (RMN). Suele encontrarse engrosamiento de la VOS, tumefacción generalizada de los músculos extraoculares por retención de líquido y aumento de tamaño, en forma de convexidad del seno cavernoso afectado. En FCC de larga evolución, pueden aparecer trombos en la VOS o en el seno cavernoso que dan señales hiperintensas en la RMN (5).
Mientras en las FCC de bajo flujo se puede llevar a cabo un tratamiento conservador intentando bajar la presión arterial y comprimiendo la carótida, las FCC de alto flujo suponen una urgencia quirúrgica, cuyo fin es evitar la isquemia del nervio óptico.
Antes de cualquier tratamiento es necesario realizar una angiografía, que nos permite localizar la fístula, evaluar las alteraciones hemodinámicas que ésta produce, y comprobar la competencia del círculo de Willis (5). El objetivo del tratamiento de las fístulas es ocluir la comunicación para restablecer una circulación arteriovenosa fisiológica. Actualmente la vía de abordaje preferente es la endovascular por la que se realiza una oclusión de la fístula mediante un balón liberable accediendo a través de la arteria femoral. Cuando esta técnica no es factible se realiza una embolización del seno cavernoso por vía endovenosa a través de la VOS o de la vena yugular interna (6).
Tras el tratamiento quirúrgico se normaliza la clínica rápidamente. Sólo suelen persistir alteraciones en la motilidad ocular que se recuperan progresivamente a lo largo de semanas.
Como conclusión debe sospecharse este cuadro, ante un ojo rojo doloroso, con exoftalmos y limitaciones en la motilidad ocular extrínseca en pacientes con antecedentes de TCE. Las pruebas de imagen son necesarias para confirmar el diagnóstico clínico e instaurar un tratamiento precoz.
BIBLIOGRAFÍA
Pérez Moreiras JV, Satorre Grau J, Prada Sánchez MC. Fístulas carotidocavernosas y shunts durales; In: Pérez Moreiras JV, Prada Sánchez MC. Patología Orbitaria; Barcelona: EdikaMed; 2002; I: 357-365.
Sellam M, Milazzo S, Deramond H. Traumatic carotid-cavernous fistula: a case study. J Fr Ophtalmol 2005; 28 (7): 772.
Santos-Bueso E, Cerván-López,I. Fístula carotido-cavernosa. Inflamación y alergia ocular 2005; 7: 12-13.
Phelps CD, Thompson HS et al. The diagnosis and prognosis of atypical carotid-cavernous fistula. Am J Ophthalmol 1982; 147: 42-46.
Rucker JC, Biousse V, Newman NJ. Magnetic resonance angiography source images in carotid-cavernous fistulas. Br J Ophthalmol 2004; 88: 311.
Desal HA, Tougoat F, Raoul S, Guillon B et al. Ehlers-Danlos syndrome type IV and recurrent carotid-cavernous fistula: review of the literature endovascular approach, technique and difficulties. Neuroradiol 2005; 47 (4): 300-304.