REVISIÓN ACTUALIZADA
Estrabismo disociado
SEIJAS LEAL O1, ALEJANDRE ALBA N2,
GÓMEZ DE LIAÑO SÁNCHEZ P3, GÓMEZ DE LIAÑO SÁNCHEZ R
4
1
Licenciado en Medicina y Cirugía. MIR 4.º año. Hospital Gregorio Marañón.
2 Licenciado en Medicina y Cirugía. MIR 4.º año. Hospital Clínico San
Carlos.
3 Licenciado en Medicina y Cirugía. Jefe de Sección. Unidad de
Motilidad Ocular. Hospital Gregorio Marañón.
4 Doctor en Oftalmología. Profesor titular de Oftalmología. Jefe de
Sección. Unidad de Motilidad Ocular. Hospital Clínico San Carlos.
DEFINICIÓN
El estrabismo disociado es una desviación inervacional bilateral
intermitente, en la cual, el ojo no fijador ejerce un movimiento lento combinado
de elevación, exciclotorsión y abducción. Al cambiar la fijación de un ojo a
otro, la situación se invierte y el que era el ojo fijador inicial, se convierte
en el desviado, realizando un movimiento similar de elevación, exciclotorsión y
abducción. Cada ojo parece actuar de forma independiente, sin cumplir la ley de
Hering, de ahí el término «disociado».
Dentro de esta entidad compleja, se observan cuadros en los que
predomina la desviación vertical o de elevación, sobre los otros dos componentes
(horizontal y torsional), empleándose el término Desviación Vertical Disociada
(DVD). En otras ocasiones, predomina el movimiento horizontal o de abducción,
casos a los que se hace referencia como Desviación Horizontal Disociada (DHD). Y
finalmente, cuando predomina el componente torsional o de exciclotorsión, se
dice que es una Desviación Torsional Disociada (DTD). Estas tres variedades de
una misma entidad, han sido nombradas en orden de frecuencia, siendo la DVD, la
más comúnmente diagnosticada y la DTD, la más infrecuente.
Clásicamente se ha hecho referencia a esta patología como
aquella que no cumple la ley de Hering. Sin embargo, esto ya no puede creerse
como un axioma, ya que Guyton (1,2), y cols, desdoblan este complejo cuadro en
distintos componentes de desviación, cada uno de ellos en respuesta a un
estímulo y cada uno, por separado, fiel cumplidor de la ley de Hering. En estos
trabajos se ha visto también, cómo el ojo fijador que podía parecer inmóvil,
realiza un movimiento de descenso e inciclotorsión.
ANTECEDENTES Y NOMENCLATURA
Las primeras descripciones del estrabismo disociado, fueron
realizadas en su manifestación de predominio vertical (DVD), por Schweigger (3)
(1894) y Stevens (4) (1895), pero no será descrita de forma detallada hasta 1938
por Bielchowsky (5). A lo largo de los años, esta patología ha suscitado el
interés de numerosos autores, que han empleado diversas denominaciones: doble
hiperforia, hiperforia alternante, doble hipertropía disociada, hiperdesviación
disociada, hipertropía de oclusión, sursumducción alternante
Es Raab (6), en
1970, el que propone el término Desviación Vertical Disociada.
Contrariamente a lo que sucede con la DVD, existen escasas
publicaciones en la literatura científica respecto a la manifestación horizontal
del estrabismo disociado o DHD. Es Verthoeff (7) en 1941, el primero en hacer
referencia a ella con la denominación de «exotropía ocasional» o «exoforia
asimétrica», presente en algunos de los 18 pacientes de una serie con DVD. Raab
(8) en 1974, describe un movimiento de abducción más exciclotorsión como parte
integrante de la DVD. Kaar (9) en 1986 y Spielmann (10) en 1990 proponen el
término de Desviación Horizontal Disociada, nomenclatura difundida en la
actualidad. En los años siguientes, se amplían las publicaciones, con diferentes
series, cada una de ellas con un pequeño número de casos: Zubcov (11) y cols. en
1990, Romero-Apis y Castellanos-Bracamontes (12,13), en 1990 y 1992, Wilson
(14-16) y cols. en 1991, 1995 y 2000, y García García y Gómez Villaescusa (17)
en el 2000.
ETIOPATOGENIA
La etiopatogenia del estrabismo disociado no ha sido aún
esclarecida. Existen múltiples hipótesis formuladas, sin embargo, actualmente
destacan dos corrientes fundamentales de razonamiento:
1) En 1954, Anderson (18) plantea una asociación entre DVD,
nistagmo latente y situaciones de ruptura o mal desarrollo precoz de la visión
binocular (estrabismo congénito o infantil). Guyton (1,2) en 1998, estudia y
registra los movimientos oculares de seis pacientes con DVD y ante los
resultados obtenidos, plantea la siguiente secuencia de pensamiento: en
pacientes con compromiso temprano de la visión binocular, la oclusión de un ojo
o lo que es lo mismo, la fijación monocular, producen un estímulo asimétrico en
el sistema vestibular del sujeto, que provoca un nistagmo ciclovertical, en
ocasiones sólo percibido por magnificación. En un intento de disminuir este
nistagmo del ojo fijador, se pone en marcha un mecanismo de vergencia
ciclovertical mediada por los músculos oblicuos (19), de modo que en el ojo
fijador se produce un movimiento de descenso, inciclotorsión y abducción
(oblicuo superior) que atenúa el nistagmo latente, mientras que en el ojo no
fijador se produce un movimiento exagerado de elevación, exciclotorsión y
abducción (oblicuo inferior), que es lo que ha sido denominado como estrabismo
disociado.
Este movimiento de vergencia ciclovertical sería similar al que
Enright (20) describió en 1992, que ocurría en sujetos normales cuando se
provocaban pequeñas disparidades verticales. La infraducción + inciclotorsión
descrita en el ojo fijador ya había sido apuntada por otros autores como Keiner
(21) (1951).
2) La segunda línea fundamental de razonamiento es la enunciada
por Brodsky (22-24) (1999). Bielchowsky (5) en 1938 afirma que para que haya
DVD, debe existir disparidad lumínica entre ambos ojos. Brodsky plantea que
dicha disparidad lumínica es percibida por el sujeto como si fuera una
inclinación cefálica, de modo que el ojo que recibe mayor proporción lumínica
debe descender, mientras que el que recibe menos cantidad de luz asciende para
compensar el movimiento de cabeza. En algunas especies inferiores como los peces
este mecanismo, conocido como «reflejo dorsal a la luz», es necesario para
mantener la postura corporal recta en un medio donde, debido a las corrientes
acuáticas, no siempre es correctamente percibida la sensación gravitacional. En
los sujetos con DVD se despertaría este reflejo filogenéticamente antiguo, en
ausencia de un correcto funcionamiento de otras funciones superiores como la
correcta fusión.
Sin embargo, y a pesar de las distintas teorías de las cuáles,
aquí se ha hecho meramente un resumen, seguimos sin conocer el mecanismo íntimo
que desencadena el estrabismo disociado. Todos estos estudios han sido
realizados en sujetos con DVD, por ser la manifestación más frecuente del
estrabismo disociado. Otros interrogantes a formular, serían el por qué y cuándo
predomina uno u otro componente (vertical-horizontal-torsional) dando lugar a
los cuadros DVD-DHD-DTD.
CARACTERÍSTICAS
1) A la observación clínica, es una desviación vertical
(DVD), horizontal (DHD) o torsional (DTD) de un ojo, que se
produce mientras el ojo contralateral está fijando. Es un cuadro bilateral, que
normalmente se observa en ambos ojos (AO), aunque en casos de ojo único
funcional, se presenta de forma unilateral afectando al ojo amaurótico o con
importante disminución de agudeza visual. Esto puede ser debido a la incapacidad
de fijación por el ojo de baja visión, lo que impide que la desviación aparezca
en el ojo sano, y por tanto que se manifieste la bilateralidad. Son cuadros que
simulan ser unilaterales debido a la incapacidad de fijación de un ojo.
2) Variabilidad y asimetría: en primer lugar, la
desviación presenta un ángulo de amplitud variable, desde la ortoposición
hasta un grado de desviación máximo, pudiendo adoptar valores intermedios. La
cuantía de dicho ángulo dependerá de la atención del paciente y otros factores
desencadenantes, que se desarrollarán más adelante. Es un cuadro, por tanto, que
se manifiesta en mayor o menor medida de forma intermitente.
En segundo lugar, los estrabismos disociados se caracterizan por
ser, con gran frecuencia, asimétricos, de modo que la magnitud de la
desviación es, normalmente, mayor en un ojo que en el otro; y aunque hay cuadros
que pueden parecer unilaterales, son en realidad, bilaterales con marcado
carácter asimétrico. Habitualmente, el ojo dominante es el que presenta menor
grado de desviación, e incluso el que puede parecer no presentarla.
3) Concurrencia con estrabismos congénitos o infantiles
en una alta proporción de los casos: la asociación más típica es con la
endotropía congénita hasta en el 92% de los casos, según las series (fig. 1)
ya sea, con o sin hiperfunción de oblicuos inferiores o superiores, pero también
aparece en el seno de otros cuadros estrabológicos como son otras formas de
endotropía infantil o exotropías, aunque esto es menos frecuente. Existen formas
puras, pero es extremadamente raro. Asimismo, se halla íntimamente ligado al
nistagmo de oclusión o latente, o bien, a otras formas de estrabismo
disociado (fig. 2), pudiendo coexistir en un mismo sujeto, por ejemplo, una
DHD en un ojo, con DVD en el adelfo.

Fig. 1: ET congénita + DVD. Imagen de la izquierda: ET
congénita con tortícolis por fijación cruzada. Imagen de la derecha: mismo caso
6 meses tras tratamiento con toxina botulínica, obsérvese la mejoría de la ET +
la DVD manifiesta que a menudo se manifiesta plenamente al corregir el
estrabismo de base.
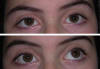
Fig. 2: DHD + DVD. En la imagen superior, se observa
ortoposición (momento de compensación). En la imagen inferior, el OI se desvía
hacia la abducción y elevación, manifestándose los 2 componentes vertical y
horizontal del estrabismo disociado (OD fijador).
Hace años, cuando se conocían, con menos detalle, las
características de estos cuadros, muchos aparecían posteriormente a la cirugía
del estrabismo horizontal de base. Hoy se sabe que están presentes desde edades
muy tempranas, aunque la edad de aparición depende de las series consultadas.
Por ejemplo en un estudio de Helveston (25) y cols, hallan un intervalo de
presentación desde los 2 meses hasta los 10 años, con edad media 2,81±1,37 años.
En nuestra experiencia, muchos de estos cuadros aparecen antes del año de edad.
4) Alteración de la visión binocular: en numerosas
ocasiones, esta patología se presenta con supresión y ambliopía del ojo no
dominante; hallando un bajo grado de estereopsis, prácticamente siempre. Dicha
alteración de la binocularidad, se presenta desde edades muy tempranas
recordemos la asociación con la ET congénita entre otras formas de estrabismo
precoz, no sabiendo precisar si es causa o consecuencia.
5) Se desencadena ante fluctuaciones del impulso visual
binocular, por ejemplo, oclusión de un ojo, rápido descenso de la
iluminación ambiental, anteposición de una lente convexa ante un ojo, o de un
filtro traslúcido u oscuro, la lateroversión extrema etc. (figs. 3 y 4). Todas
ellas son situaciones o maniobras que comprometen y reducen la percepción de la
luz y/o de la forma, unilateralmente, rompiendo la fusión. Por el contrario, la
desviación suele disminuir o desaparecer con la bifijación y con la convergencia
(fig. 5).

Fig. 3: DVD que se desencadena tras oclusor. El OD está
fijando, mientras el ojo izquierdo se eleva por detrás de oclusor, elemento
disociante que desencadena la DVD.

Fig. 4: Filtro rojo. Con el OD fijador, el ojo izquierdo
describe un movimiento de elevación, manifestándose la DVD por detrás del filtro
rojo. La desviación aumenta progresivamente a mayor intensidad de filtro.
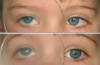
Fig. 5: Disminución de la DVD con la convergencia. En la
imagen superior existe fijación de OI de cerca con convergencia, nótese la menor
amplitud de elevación OD tras el oclusor, respecto a la imagen inferior, en la
que el OI está fijando de lejos.
Sin embargo, se ha observado que el estrabismo disociado también
se desencadena en ciertos momentos de concentración como en la lectura de letra
pequeña o muy pequeña, lo cual requiere gran atención, además de convergencia.
Esto puede ser justificado por la ruptura de fusión que se produce en estos
instantes en beneficio del ojo dominante, frecuentemente con mejor agudeza
visual.
6) Frecuentemente los pacientes con DVD, presentan tortícolis
[23-49% según las series 26-29). El patrón más comúnmente observado, es el de
cabeza inclinada hacia el hombro del ojo dominante [tortícolis directo ojo
fijador en inciclotorsión 81% en la serie de Prieto (28)]; pero también se
observa con cierta frecuencia, el patrón contrario: cabeza-hombro contralateral
al ojo fijador [tortícolis inverso ojo fijador en exciclotorsión 19% en el
trabajo de Prieto (28)] (fig. 6). Se ha intentado justificar la aparición del
tortícolis en estos cuadros, de diversos modos: desde una maniobra para
compensar la inciclotorsión del ojo fijador (26), hasta una respuesta postural
al «reflejo dorsal a la luz» en relación a la teoría etiopatogénica expuesta por
Brodsky (30). Ante la oclusión del ojo dominante, lo más frecuente es que el
tortícolis se invierta hacia el otro lado, sobre todo en edades tempranas, más
raro es que permanezca invariable. Los tortícolis inversos podrían hallar
justificación en un cambio de dominancia tras penalización u oclusión del ojo
dominante, con persistencia de la sensibilidad propioceptiva de los músculos del
cuello que mantienen la inclinación de la cabeza original. Otro hallazgo
interesante es la relación hallada entre la presencia de tortícolis y una mayor
incidencia de ambliopía (27,28).

Fig. 6: Tortícolis. Obsérvese los distintos grados de
tortícolis característica de cuadros de DVD, asociada o no a endotropía
congénita. Con mayor frecuencia se presenta como inclinación de cabeza hacia el
lado del ojo dominante, como se aprecia en la primera imagen.
Existen 2 formas clínicas o de presentación:
-
Forma latente o compensada: la desviación se
desencadena con la disociación, pero no aparece de manera espontánea (fig. 7).
-
Forma manifiesta o descompensada: la desviación está presente
espontáneamente, con episodios de mayor o menor intensidad, con mayor o menor
duración, y con mayor o menor frecuencia. En ocasiones, tan frecuentes que
puede parecer una desviación permanente (fig. 8).
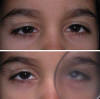
Fig. 7: DVD latente o compensada. Ausencia de desviación
vertical en imagen a la izquierda; nótese la elevación del OI por detrás del
oclusor (OD fijador).

Fig. 8: DHD manifiesta o descompensada. El OI se desvía hacia
la abducción mientras el OD está fijando. A la observación clínica, sólo se
aprecia el componente horizontal del estrabismo disociado (DHD).
DIAGNÓSTICO
1. Caso tipo
El diagnóstico del estrabismo disociado es fundamentalmente
clínico. De acuerdo con las características descritas en el apartado anterior,
se debe sospechar esta patología ante un cuadro de:
-
Desviación lenta vertical, divergente o torsional, que se
manifiesta de forma unilateral o bilateral asimétrica y de forma intermitente;
o bien, paciente con endotropía y episodios de disminución de la endotropía o
incluso momentos de ortoposición o exotropía.
-
Con un ángulo variable.
-
Habitualmente asociada a otras patologías (típicamente
endotropía congénita o infantil no acomodativa y nistagmo de oclusión).
-
Con alteración de la visión binocular y ausencia de
estereopsis.
-
Que puede manifestarse de modo espontáneo (manifiesta) o bien
desencadenarse ante ausencia de atención o disociación, entre otros estímulos
(latente).
2. Exploración
Para la exploración del estrabismo disociado debe tenerse en
cuenta:
a) Que la concentración durante la exploración en la consulta,
disminuye la intensidad de la desviación y puede causar una falsa impresión de
control o compensación.
b) Que el grado de luz ambiental puede modificar la cuantía de
la desviación, por lo que sería preferible estudiar al paciente siempre en las
mismas condiciones lumínicas
c) Que la convergencia puede disminuir el ángulo de la
desviación, manifestándose con mayor amplitud en visión lejana.
d) Que el movimiento del estrabismo disociado, es
característicamente lento, por lo que en una exploración con cover alternante
rápido puede pasar desapercibido, observando incluso un cuadro de endotropía. Y
sólo con maniobras disociantes más adecuadas desenmascararse la desviación hacia
la abducción.
Por todo ello, sumado a la variabilidad intrínseca del
estrabismo disociado, se han descrito diferentes maniobras que pueden facilitar
el diagnóstico de esta patología. Entre ellas, destacan:
-
Cover test: al ocluir un ojo, éste se desplaza por
detrás del oclusor hacia arriba, a la vez que en mayor o menor medida se
desplaza hacia fuera y realiza una exciclotorsión (dependiendo del componente
que predomine, estaremos frente a una DVD, DHD o DTD). Al mismo tiempo, puede
observarse cómo, con frecuencia, el ojo fijador presenta un nistagmo de
oclusión, que aparece mientras el otro ojo está ocluido. Al desocluir, el ojo
desviado recupera su posición con un movimiento lento, como de flotación.
-
Neutralizar el estrabismo asociado cuando coexiste,
mediante el empleo de prismas, puede ayudar a desenmascarar una DVD o DHD en
toda su amplitud, evitando sorpresas tras la cirugía indicada para la
desviación de base.
-
Fenómeno de Bielschowsky: al ocluir el ojo no fijador
se observa en éste un movimiento de abducción, supraducción y exciclotorsión
(cover test). A continuación, se colocan filtros rojos cada vez más oscuros en
el ojo fijador, observando que el ojo no fijador que estaba en abducción
comenzará un movimiento lento de descenso, adducción e inciclotorsión, que
llega a cruzar la línea media, quedando incluso en hipotropía (si era una DVD)
o en endotropía (si era una DHD). Este fenómeno, observado por Bielschowsky en
la DVD, fue descrito en la DHD por Wilson y cols, en 1991 (14).
-
Fenómeno de Posner: al ocluir el ojo no fijador, se
manifiesta la desviación en dicho ojo (ya sea DVD, DHD o DTD). Si a
continuación, sin desocluir el ojo inicial, ocluimos el fijador, se observará
como el ojo que se había desviado, vuelve a su posición inicial y desaparece
la desviación. Este fenómeno aparece incluso en los cuadros adquiridos en ojos
únicos funcionales, demostrando la naturaleza bilateral de esta patología
(fig. 9).

Fig. 9: Fenómeno de Posner: con la oclusión unilateral se
observa el movimiento de elevación por detrás del oclusor. Al ocluir también
el ojo fijador, el ojo que se había elevado inicialmente realiza un movimiento
lento de descenso.
-
Maniobra de Bielchowsky en la DVD: con la inclinación
cefálica en 45º, puede observarse cómo asciende más el ojo contralateral al
lado de inclinación de la cabeza (contrariamente a lo que sucede en la paresia
del oblicuo superior). Sin embargo, éste no es un fenómeno constante, por lo
que no siempre ayuda a facilitar el diagnóstico.
-
«Reversed Fixation Test» o Test de Fijación Inversa, para
la DHD: con fijación monocular, se neutraliza la desviación del ojo no
fijador mediante prismas. A continuación se cambia la fijación al otro ojo,
con un oclusor. Si este cambio no produce ningún tipo de movimiento en el
primer ojo, la desviación será no disociada está neutralizada con prismas.
Si a pesar del prisma, al cambiar la fijación de un lado al contralateral, se
observa movimiento horizontal en el primer ojo, la desviación será disociada.
Este test fue descrito por Mattheus and Kommerell (31,32) y para algunos
autores, como Brodsky y Gräf (33,34) representa un arma diagnóstica
imprescindible para un correcto diagnóstico de la DHD, con mayor especificidad
que el fenómeno de Bielschowsky.
-
Electro-oculografía en la DHD: en los estudios
electro-oculográficos computarizados en la DHD (35), se han registrado
patrones característicos que la diferencian de otros cuadros como la exotropía
intermitente (menor velocidad en abducción que en adducción en movimientos
sacádicos, y menor ganancia en abducción respecto a adducción en movimientos
de seguimiento).
3. Cuantificación
Una vez realizado el diagnóstico y antes de plantear el
tratamiento, la desviación debe cuantificarse; tarea difícil, sobre todo por la
frecuente asociación que encontramos con endotropías, exotropías, hiperfunción
de oblicuos, etc
En primer lugar debe investigarse:
1.º Si es una forma compensada o no,
2.º y en caso de ser una desviación manifiesta, cuantas horas al
día, aproximadamente, está descompensada.
Para adquirir esta información es de mucha utilidad interrogar a
los padres o personas que conviven con el paciente.
3.º Medir la amplitud de la desviación, lo cuál no es nada
fácil, debido a la gran variabilidad que caracteriza estos cuadros, que pueden
ofrecer variaciones en la medida, inclusive si ésta es tomada por la misma
persona y con el mismo método. En los casos en que coexistan desviación
horizontal y vertical (que es lo más frecuente), primero debe compensarse la
desviación horizontal, y a continuación medir la vertical. Existen diferentes
formas de cuantificación:
-
Cover alternante + Prismas: más fiable y reproducible
que el anterior, es el método de elección para cuantificar la mayoría de las
desviaciones, sin embargo en estos cuadros, debido a sus especiales
características, puede obtener mediciones variables. Debe medirse cada ojo de
forma independiente, ocluyendo durante un periodo prolongado el ojo que se va
a medir, para que la desviación se manifieste en toda su amplitud. La magnitud
máxima hallada en las diversas exploraciones, será considerada como la «real».
La medida se obtendrá en dioptrías prismáticas. Dada la variabilidad de esta
patología, puede resultar útil emplear una clasificación en cruces, o bien en
leve (<10D), moderada (entre 10 y 20D)
o severa (>20D).
-
Test de Hirschberg (en grados): poco fiable y
reproducible. Útil en pacientes con ojo único funcional.
-
Sinoptómetro: método muy disociante. Puede ser de
utilidad en casos muy asimétricos que parezcan unilaterales para descartar la
afectación bilateral. Su interpretación debe ser cualitativa más que
cuantitativa.
-
Test de +6dp: Dado que la medición directa del
estrabismo disociado mediante cover alternante y prismas puede ser poco fiable
(debido a la variabilidad ya descrita), Dadeya (36) et al proponen el empleo
de una lente positiva de 6 dp antepuesta durante 2 horas al ojo cuya
desviación quiere ser medida. Dicha potencia positiva fue elegida por ser
suficiente para desfigurar la imagen, pero sin eliminarla completamente a la
percepción por la retina (según los autores, el empleo de menor potencia
favorecería la fijación, y el de mayor potencia, el nistagmus latente). En un
estudio publicado en el 2003, dicha técnica parecía ser superior al cover
alternante con prismas en la DHD (36).
Con ayuda de estas técnicas y de forma previa a plantear un
tratamiento, la desviación quedará clasificada en:
-
Compensada/no compensada.
-
Simétrica/asimétrica (figs. 10 y 11).
-
De intensidad leve/moderada/severa.
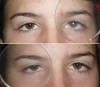
Fig. 10: DVD simétrica. Obsérvese la desviación en ambos ojos
por detrás del oclusor de amplitud bastante simétrica.
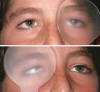
Fig. 11: DVD asimétrica. Obsérvese la elevación que se
manifiesta por detrás del oclusor en AO, de mayor magnitud en OI que en OD.
DIAGNÓSTICO DIFERENCIAL
A) DVD
Debe ser realizado, fundamentalmente, con las siguientes
patologías:
1. Hiperacción de oblicuos inferiores: esta patología se
caracteriza por presentar una desviación máxima de elevación en adducción, con
patrón alfabético en V, mientras que en la DVD, de existir incomitancia es leve
con un ligero aumento de la magnitud en abducción. La oclusión u otros
mecanismos disociantes, no modifican la desviación en el caso de hiperacción de
oblicuos inferiores, al contrario de lo que ocurre en la DVD. Otras maniobras
diagnósticas, como la de Posner o Bielchowsky, pueden ayudar a diferenciar las
dos entidades.
No es infrecuente hallar de forma asociada las dos patologías.
Cuando las dos entidades coexisten [DVD junto con hiperacción de oblicuos
inferiores (fig. 12)], veremos como ambas patologías se suman en todas las
versiones superiores, pero serán mayores en el territorio de acción de los
oblicuos hiperfuncionantes. El esquema propuesto por Prieto-Díaz y Souza-Dias
(37), puede ayudar a realizar el diagnóstico diferencial (fig. 13).

Fig. 12: DVD + HOI. Nótese la DVD manifiesta en OD, con OI
fijador (imagen superior). En la posición del oblicuo diagnóstica del inferior
derecho, se observa la hiperfunción que presenta este músculo (imagen central),
con patrón alfabético V (imagen inferior).
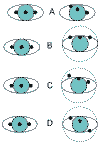
Fig. 13: Diagnóstico diferencial entre DVD e hiperacción de
oblicuos inferiores. Ojo derecho fijador, se representa el desplazamiento del
ojo izquierdo tras el oclusor A: Hiperfunción de oblicuo inferior izquierdo, que
se manifiesta de forma predominante en adducción; B: DVD, con elevación similar
en las 3 posiciones. Si existe incomitancia es muy leve; C: DVD + hiperfunción
de oblicuo inferior. Se presenta con elevación en las 3 posiciones que aumenta
en adducción; D: Hiperfunción de ambos oblicuos inferiores. Con OD fijador en
adducción, el OI se encuentra en hipotropía, por la hiperfunción del oblicuo
inferior de OD, mientras que la hiperfunción del oblicuo inferior de OI se
manifiesta más en adducción de ese ojo (37).
2. Paresia bilateral de oblicuo superior: cuadro difícil
de diferenciar del anterior, presentará una serie de características que lo
diferencian de la DVD, como son: patrón en V, mínima hipertropía en posición
primaria que no varía con maniobras disociantes, exciclotorsión bilateral
presente sin disociar, hiperacción de ambos oblicuos inferiores con máxima
elevación en su posición diagnóstica y Bielchowsky positivo a ambos lados. Todo
ello debe ser valorado, bajo un análisis cuidadoso.
3. Hipertropía no disociada de cualquier etiología: en
este caso el diagnóstico diferencial será más sencillo. Basta con comprobar que
en los cuadros de hipertropía verdadera, la posición relativa de un ojo respecto
al otro, se mantiene en todas las posiciones. Será lo mismo decir que un ojo
está en hipertropía, o que el contralateral está en hipotropía. En ocasiones, la
DVD puede simular inicialmente una hipertropía no disociada y ser diagnosticada
erróneamente, confundiéndose por ejemplo, con un cuadro de déficit monocular de
la elevación. Por eso, siempre que nos hallemos ante una exploración con alguna
peculiaridad o atipia, debemos tener presente y pensar en la posibilidad de una
DVD. No cabe duda de que también podremos hallar hipertropías no disociadas que
coexisten con una DVD.
B) DHD
Debe realizarse con tres cuadros diferenciados:
1. Exotropía intermitente: patología fundamental en el
diagnóstico diferencial, es el que puede causar mayor confusión, de tal modo que
en una exploración poco minuciosa, es fácil catalogar una DHD como XT
intermitente. Posiblemente ésta sea la causa de que no se hayan diagnosticado
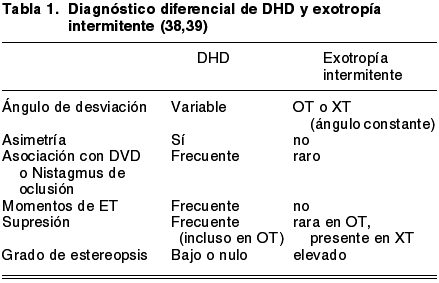
más cuadros de DHD en el pasado. En la tabla 1 se pueden observar las
diferencias entre ambas patologías (38,39).
2. Exotropía permanente/consecutiva: ángulo de desviación
constante, en ausencia de las características propias del estrabismo disociado.
Con cierta frecuencia podremos hallar estas patologías asociadas a DHD.
3. Endotropía de ángulo variable: presencia de
incomitancia lejos-cerca, o de fijación, en endotropías acomodativas y
parcialmente acomodativas, pero siempre en ausencia de momentos de XT y en
ausencia de las características propias del estrabismo disociado.
TRATAMIENTO
El objetivo del tratamiento es reducir la magnitud, la
frecuencia y la duración de los episodios de desviación manifiesta, de tal
manera que se consiga una mejor y mayor compensación del estrabismo disociado. Y
por tanto las indicaciones de tratar serán: una desviación que se manifiesta
frecuentemente a lo largo del día y/o la presencia tortícolis.
1. Tratamiento Médico: el objetivo expuesto, puede
lograrse modificando la fijación del paciente, mediante penalización del ojo
dominante, a través de diferentes métodos:
-
Mecanismos físicos: lentes positivas, filtros de diferentes
intensidades, laca, etc.
-
Mecanismos farmacológicos con efecto ciclopléjico, como la
atropina.
En un estudio realizado por Arroyo-Yllanes (40) y cols,
emplearon la atropina al 1% cada 24h y durante 3 meses, en pacientes con DVD,
obteniendo como resultado una disminución significativa de la magnitud de la
desviación, que se mantenía tras suspender el tratamiento; y una disminución de
los momentos de descompensación que no se mantuvo tras el cese del tratamiento.
No hay estudios similares publicados en DHD, pero los resultados podrían ser
similares.
La indicación del tratamiento médico de la DHD podría
plantearse, principalmente, en casos leves o en desviaciones residuales como
coadyuvante a la cirugía.
2. Tratamiento con Toxina Botulínica: No se ha empleado
sistemáticamente la toxina botulínica en el estrabismo disociado, aunque su
inyección en los rectos superiores parece tener un efecto reductor de la
magnitud de la DVD (41). Su papel podría ser interesante como alternativa al
tratamiento, ya sea como primera elección, o bien, como coadyuvante a la
cirugía, sobre todo en aquellos pacientes en los que coexiste ET congénita o de
cualquier otro tipo con la DHD. Nuestro equipo la he empleado en dos casos, que
a posteriori se diagnosticaron como cuadros de DHD y la situación no mejoró,
siendo necesaria la intervención quirúrgica. En su uso en la DVD, debe
recordarse la ptosis secundaria transitoria.
3. Tratamiento Quirúrgico: Es el tratamiento de elección,
habiéndose descrito numerosas técnicas en la literatura, lo que implica que
todas ellas tienen sus ventajas e inconvenientes sin ser ninguna la ideal. Todas
ellas consiguen disminuir la magnitud y la frecuencia de desviación, pero sin
que, salvo casos excepcionales, llegue a desaparecer completamente.
a) DVD
-
Retroinserción bilateral de rectos superiores: técnica
propuesta por Jampolsky en 1971; debe ser una cirugía amplia [de 6 a 14 mm,
según autores (42-44)] y de carácter bastante simétrico, aunque la desviación
sea asimétrica, es decir aunque la retroinserción debe ser mayor en el ojo que
mayor ángulo de desviación presente, no debe ser mayor de 2 mm salvo casos
excepcionales. La cirugía unilateral estaría indicada solamente en aquellos
casos de ojo único funcional, en lo que debe realizarse únicamente la
retroinserción sobre el ojo amblíope o amaurótico.
-
Retroinserción con anteroposición de oblicuos inferiores:
introducida por Elliot y Nankin en 1982. Es muy útil en los casos en los que
la DVD se asocia a hiperacción de oblicuos inferiores (HOI), o bien como
segunda cirugía en pacientes con desviación residual importante (45). Siempre,
debe evitarse adelantar demasiado las fibras posteriores del oblicuo inferior,
porque se estaría provocando un síndrome de antielevación. Al igual que la
técnica anterior y salvo raras excepciones, debe ser un procedimiento
bilateral y acorde a la magnitud de la desviación a corregir (46,47). Esta
cirugía puede combinarse a la retroinserción bilateral de rectos superiores,
con buenos resultados en cuadros con desviación importante o severa (48) (fig.
14).
-
Debilitamiento de oblicuos superiores: con mayor
frecuencia que su combinación con HOI, hallamos la DVD asociada a hiperfunción
de oblicuos superiores (HOS) y patrón en A. En estos casos, se ha propuesto el
debilitar estos músculos, ya sea mediante tenectomía posterior o
retroinserción, lo cual debe ir siempre asociado a alguna de las técnicas
anteriores: o bien al retroceso amplio de los rectos superiores (49), o bien,
a la retroinserción con anteroposición de oblicuos inferiores. En este último
caso, estaríamos hablando de realizar cirugía sobre los 4 oblicuos (50).
-
Resección bilateral de rectos inferiores: técnica
propuesta por Parks (51) en 1974; sin embargo, se ha observado que al realizar
esta técnica, pequeñas cantidades de resección son insuficientes y mayores
cantidades, provocan limitaciones importantes de la elevación. Se ha empleado,
en algunas ocasiones para corregir desviaciones residuales.

Fig. 14: DVD pre y post cirugía. En la imagen superior,
situación prequirúrgica; a continuación, 1 año post-intervención y 2 años
post-cirugía respectivamente. Se realizó retroinserción amplia de rectos
superiores + anteroposición de oblicuos inferiores.
Se propone el siguiente esquema de tratamiento:
-
DVD < 10-15 D, en ausencia de
patrón alfabético => retroinserción bilateral de rectos superiores amplia
-dependiendo de la magnitud de la desviación en cada ojo-.
-
DVD < 10-15 D, con hiperacción de
oblicuos superiores (mayor en abducción y con «patrón A») => retroinserción
bilateral de rectos superiores amplia -dependiendo de la magnitud de la
desviación en cada ojo- + debilitamiento bilateral de oblicuos superiores.
-
DVD > 10-15 D => retroinserción
de los rectos superiores de menor amplitud + retroinserción con anteroposición
de los oblicuos inferiores.
-
Además, si el patrón en A es muy marcado se podrá actuar sobre
los oblicuos superiores en combinación con cualquiera de los otros
procedimientos, pudiendo realizarse los 6 músculos en una misma intervención
(rectos superiores y oblicuos inferiores y superiores).
-
En tortícolis significativos, en las que el objetivo principal
de la cirugía es corregir el tortícolis (pequeños tortícolis mejoran con la
cirugía indicada para la DVD), se deberá recordar que si es un tortícolis
directo habrá que actuar debilitando los músculos inciclotorsores, oblicuo
superior y/o recto superior y en caso de tortícolis inverso, debilitar el
oblicuo inferior (exciclotorsor).
-
La actuación sobre los rectos inferiores se dejará para
las reintervenciones (tabla 2).

b) DHD
En el tratamiento quirúrgico de la DHD, se tiene menos
experiencia que en el de la DVD, por un lado debido que es una manifestación del
estrabismo disociado menos frecuente y por otro, a que probablemente ha sido una
patología infradiagnosticada. Múltiples opciones quirúrgicas han sido descritas,
sin embargo no existen grandes estudios comparativos que demuestren la
superioridad de unas sobre otras. Es más, con todas ellas parecen obtenerse
resultados similares.
-
La técnica preferida por la mayoría de autores es la
retroinserción del recto lateral (RL) del ojo de la DHD manifiesta (14) a
la que algunos añaden una técnica de faden o punto de fijación posterior (13).
La magnitud de la retroinserción (entre 4-8 mm) debe ser menor que la que se
indicaría en el mismo ángulo de desviación en cualquier otra forma de
exotropía. Wilson (16) y cols, proponen cifras de 7 mm para DHD > 15DP y
cifras de 5 mm para DHD <15 DP, disminuyendo estas cifras en pacientes con el
RL ya previamente retroinsertado. La cirugía debe ser bilateral en aquellos
cuadros con DHD manifiesta en AO, siendo esto necesario con mucho menos
frecuencia que en la DVD.
-
Otra alternativa es reforzar el recto medial del ojo
afecto, técnica que podría ser preferible en aquellos casos en los que el
RL ha sido ya retroinsertado en una cirugía anterior, para el estrabismo de
base.
-
En aquellos cuadros en que la DHD convive con endotropía
(ET), existen múltiples opciones y puede ser preferible plantear la
cirugía en varios tiempos, e intervenir en una primera fase la ET, siendo
prudentes y teniendo en cuenta la DHD asociada para no provocar XT
consecutiva, y posteriormente, en una segunda fase, cirugía sobre el RL, según
la evolución. También podría plantearse en estos casos, el empleo de toxina
botulínica con dos objetivos: mejorar la ET de base y desenmascarar toda la
magnitud del cuadro.
Otras posibilidades (15) serían tratar sólo la DHD, para lo cual puede ser muy
útil la faden del RL que reforzaría el efecto de pequeñas retroinserciones del
RL; o bien, tratar al mismo tiempo la ET combinando retro del RL afecto con
retro o técnica faden de los RRMM de AO.
-
Y finalmente, cuando coexisten DHD y exotropía (XT),
una buena opción quirúrgica sería la retroinserción de los RRLL de AO, siendo
conservadores con la magnitud quirúrgica.
Se propone el siguiente esquema de tratamiento:
-
DHD pura => técnica quirúrgica para la XT que permita la
situación del paciente, dependiendo sus características clínicas y de los
músculos que ya tenga operados, siendo conservadores con la cantidad (que debe
ser menor que la empleada para cualquier otro tipo de XT).
-
DHD + XT => cirugía habitual para la XT pero siendo más
prudentes en la magnitud quirúrgica, ya que precisará menor cantidad que si
fuera todo XT. La actitud dependerá fundamentalmente de cuánto sea DHD y
cuánto XT, ya sea primitiva o consecutiva.
-
DHD + ET => cirugía habitual para la ET pero siendo más
prudentes en el ojo que presente DHD, para que no se convierta en una XT
consecutiva. Si una vez operada la ET, la DHD es muy manifiesta, habría que
actuar sobre ella.
COMPLICACIONES/EFECTOS INDESEABLES DE LA
CIRUGÍA
Debido a la mayor frecuencia de diagnóstico de la DVD, tenemos
más experiencia con las complicaciones en la cirugía del componente vertical del
estrabismo disociado. A continuación se enumeran las más comunes:
1. Hipocorrección en la DVD: partiendo de la base que el
objetivo de la cirugía no es eliminar el estrabismo disociado sino tratar de
reducir la magnitud, la frecuencia y la duración de los episodios de desviación
manifiesta; no es infrecuente hallar una hipocorrección quirúrgica, siendo
necesario en ocasiones reintervenir para conseguir un mejor control de la
desviación.
2. Retracción palpebral: principalmente en el párpado
superior, secundaria a la retroinserción amplia de los rectos superiores, sumado
al esfuerzo de elevación que realiza el sujeto, lo que acentúa el problema. Para
tratar de evitarlo, se aconseja que deben seccionarse las bandas fibrosas que
existen entre el músculo recto y la aponeurosis del elevador a 10-12mm de la
inserción del RS. Lo mismo puede ocurrir en el párpado inferior en la
retroinserción de los rectos inferiores (fig. 15).

Fig. 15: Retracción palpebral superior. Complicación
secundaria a la retroinserción amplia de rectos superiores, que en ocasiones se
suma a un mayor esfuerzo de elevación por el paciente, que aumenta la tracción
de los párpados hacia arriba.
3. Protusión del oblicuo inferior en mirada arriba secundaria
a retroinserción con anteroposición de oblicuos inferiores: plantea un
problema estético, que puede resultar muy desagradable para el paciente y
familiares (fig. 16).

Fig. 16: Protusión de oblicuo inferior izquierdo como
complicación quirúrgica. Aparece de forma secundaria a retroinserción con
anteroposición de oblicuos inferiores, y aumenta con la mirada arriba.
4. Síndrome de antielevación secundario a retroinserción con
anteroposición de oblicuos inferiores: debido a una anteroposición excesiva,
o bien a adherencias no deseadas que impiden una correcta supraducción, con test
de ducción pasiva positivo. El tratamiento de esta complicación es quirúrgico
realizando una correcta disección de la zona con retroinserción combinada de
oblicuo inferior y recto inferior (de pequeña magnitud). Este fenómeno hay que
diferenciarlo del siguiente.
5. Limitación de la elevación sin antielevación: debido a
la retroinserción excesiva de los rectos superiores. El test de ducción pasiva
será negativo.
6. Hipercorreción en la DHD: como ya se ha comentado en
el apartado de tratamiento de la DHD, es fundamental ser conservadores con la
magnitud de la cirugía en esta manifestación del estrabismo disociado. En otro
caso, es fácil corregir en exceso, dejando al paciente en endotropía.
7. Otras complicaciones propias de la cirugía del estrabismo:
perforación ocular, endoftalmitis, isquemia del segmento anterior,
deslizamiento-rotura muscular, hemorragias-hematomas. Algunas de ellas muy
graves, aunque afortunadamente muy poco frecuentes.
BIBLIOGRAFÍA
-
Guyton DL, Cheeseman EW Jr, Ellis FJ, Straumann D, Zee DS.
Dissociated vertical deviation: an exaggerated normal eye movement used to
damp cyclovertical latent nystagmus. Trans Am Ophthalmol Soc 1998; 96: 389-42.
-
Guyton DL. Dissociated vertical deviation: etiology,
mechanism, and associated phenomena. Costenbader Lecture.J AAPOS 2000; 4:
131-144.
-
Schweiger C. Die Erfolge der Shieloperation. Arch augenheilkd
1894; 29: 207.
-
Stevens GT. Du strabisme vertical alternant et des deviations
symetriques moins pronounce que le strabisme. Ann Oculist 1895; 113: 225-385.
-
Bielschowsky A. Disturbances of the vertical motor muscles of
the eyes. Arch Ophthalmol 1938; 20: 175.
-
Raab EL. Dissociated vertical deviation. J. Pediatr Ophthalmol
Strabismus 1970; 7: 146.
-
Verhoeff FH. Oclusión hypertropia. Arch Ophthalmol 1941; 25:
780.
-
Raab EL. Dissociative verticual deviation in combined motor
anomalies. Proc Second Congress Int Srab Assoc, Marselles,1974; 149-151.
-
Kaar DJ, Scott WE, Reese PD. Dissociated horizontal deviation:
a case presentation. Paper presented at the AAPOS meeting. Hawaii 1986.
-
Spielmann A. Déséquilibres verticaux et torsionnels dans le
strabisme précoce. Bull Soc Ophtalmol Fr 1990; 4: 373-384.
-
Zubcov AA, Reinecke RD, Calhoun JH. Asymmetric horizontal
tropias, DVD, and manifest latent nystagmus: an explanation of dissociated
horizontal deviation. J Pediatr Ophthalmol Strabismus 1990; 27: 59-64.
-
Romero-Apis D, Castellanos-Bracamontes A. Desviación
horizontal disociada (DHD). Rev Mex Oftalmol 1990; 64: 169.
-
Romero-Apis D, Castellanos-Bracamontes A. Dissociated
horizontal deviation: clinical findings and surgical results in 20 patients.
Binocular Vision 1992; 7: 135-138.
-
Wilson ME, McClatchey SK. Dissociated horizontal deviation. J
Pediatr Ophthalmol Strabismus 1991; 28: 90-95.
-
Wilson ME, Saunders RA, Berland JE. Dissociated horizontal
deviation and accommodative esotropia: treatment options when an eso- and an
exodeviation co-exist. J Pediatr Ophthalmol Strabismus 1995; 32: 228-230.
-
Wilson ME, Hutchinson AK, Saunders RA. Outcomes from surgical
treatment for dissociated horizontal deviation. J AAPOS 2000; 4: 94-101.
-
García García N, Gómez Villaescusa F, Arias López MC.
Desviación horizontal disociada (DHD): diagnóstico y tratamiento quirúrgico.
Acta Estrabológica 1998; 27: 71-77.
-
Anderson JR. Latent nystagmus and alternating hyperphoria. Br
J Ophthalmol 1954; 38: 217-231.
-
Cheeseman EW Jr, Guyton DL. Vertical fusional vergence: the
key to dissociated vertical deviation. Arch Ophthalmol 1999; 117: 1188-1191.
-
Enright JT. Unexpected role of the oblique muscles in the
human vertical fusional reflex. J Physiol (Lond) 1992; 451: 279-293.
-
Keiner GB. New viexpoints on the origen of the squint. The
Hague: Nijhoff, 1951.
-
Brodsky MC. Dissociated vertical divergence: a righting reflex
gone wrong. Arch Ophthalmol 1999; 117: 1216-1222.
-
Brodsky MC. Dissociated vertical divergence: perceptual
correlates of the human dorsal light reflex. Arch Ophthalmol 2002; 120:
1174-1178.
-
Brodsky MC. Visuo-vestibular eye movements: infantile
strabismus in 3 dimensions. Arch Ophthalmol 2005; 123: 837-842.
-
Neely DE, Helveston, EM, Thuente DD, Plager DA. Relationship
of Dissociated Vertical Deviation and the Timing of Initial Surgery for
Congenital Esotropia. Ophthalmology 2001; 108: 487-490.
-
Crone R. Alternating hyperphoria. Br J Ophthalmol 1954; 38:
591.
-
Bechtel RT, Kushner BJ, Morton GV. The relationship between
dissociated vertical divergence (DVD) and head tilts. J Pediatr Ophthalmol
Strabismus 1996; 33: 303-306.
-
Prieto-Díaz FM, Becar Varela C. El tortícolis torsional en la
DVD. Boletín del CLADE. La Plata, Argentina, 1998; n.º 15: 14.
-
Santiago AP, Rosenbaum AL. Dissociated vertical deviation and
head tilts. J AAPOS 1998; 2: 5-11.
-
Brodsky MC, Jenkins R, Nucci P. Unexplained head tilt
following surgical treatment of congenital esotropia: a postural manifestation
of dissociated vertical divergence. Br J Ophthalmol. 2004; 88: 268-272.
-
Kommerell G, Mattheus S. Reversed fixation test (RFT), a new
tool for the diagnosis of dissociated vertical deviation. In: Reinecke RD, ed.
Strabismus. Orlando, Fla: Grune & Stratton; 1984; 721-728.
-
Mattheus S, Kommerell G. Reversed fixation test as a means to
differentiate between dissociated and nondissociated strabismus. Strabismus
1996; 4: 3-9.
-
Brodsky MC, Graf MH, Kommerell G. The reversed fixation test:
a diagnostic test for dissociated horizontal deviation. Arch Ophthalmol 2005;
123: 1083-1087.
-
Graf M. Dissociated horizontal deviations (DHD): nomenclature
and etiology. An orientating attempt in terminological confusion. Klin
Monatsbl Augenheilkd 2001; 218: 401-405.
-
Shokida MF. Desviación horizontal disociada: diagnóstico y
tratamiento. Acta Estrabológica 2001; curso básico.
-
Dadeya S, Kamlesh, Naniwal SK, Fátima S. Measurement of
horizontal deviation in dissociated vertical deviation with a +6-diopter lens
occluder. J Pediatr Ophthalmol Strabismus 2003; 40: 115-116.
-
Prieto-Diaz J, Souza-Dias C. Divergencia Vertical Disociada.
En Prieto-Diaz J, Souza-Dias C: Estrabismo; Buenos Aires 5ª Ed;2005.
-
Romero Apis D; Estrabismo. Auroch; México 1998.
-
Romero-Apis D, Castellanos-Bracamontes A, Acosta-Silva, M.
Estrabismos disociados. En Murillo Correa CE: Tema selectos de Estrabismo;
Centro Mexicano de Estrabismo 2ª Ed; 2005; 49-59.
-
Arroyo-Yllanes ME, Galicia-Castillo BA, Pérez-Pérez JF.
Treatment of spontaneous dissociated vertical deviation with the
pharmacological penalization of the fixing eye. Cir Cir 2005; 73: 425-429.
-
Mc Neer KW. Botulinum toxin injection into the superior rectus
muscle of the non-dominant eye for dissociated vertical deviation. J Pediatr
Ophthalmol Strabismus. 1989; 26: 162-164.
-
Braverman DE, Scout WE. Surgical correction of Dissociated
Vertical Deviation. J Pediatr Ophthalmol Strabismus 1977; 14: 337.
-
Vélez G. Management of Dissociated Vertical Deviation.
Binocular Vision 1985; 1: 91.
-
Mallette RA, Repka MX, Guyton DL. Superior Rectus Recession
for Dissociated Vertical Deviation: a report of 59 operations. Binocular
Vision 1987; 2: 209-215.
-
Quinn AG, Kraft SP, Day C, Taylor RS, Levin AV. A prospective
evaluation of anterior transposition of the inferior oblique muscle with and
without resection, in the treatment of dissociated vertical deviation. J AAPOS
2000; 4: 348-353.
-
Bothun ED, C. Gail Summers CG. Unilateral Inferior Oblique
Anterior Transposition for Dissociated Vertical Deviation. JAAPOS 2004; 8:
259-263.
-
Engman JH, Egbert JE, Summers CG, Young TL. Efficacy of
inferior oblique anterior transposition placement grading for dissociated
vertical deviation. Ophthalmology 2001; 108: 2045-2050.
-
Varn MM, Saunders RA, Wilson ME. Combined bilateral superior
rectus muscle recession and inferior oblique muscle weakening for dissociated
vertical deviation. J AAPOS 1997; 1: 134-137.
-
McCall LC, Rosenbaum AL. Incomitant dissociated vertical
deviation and superior oblique overaction. Ophthalmology 1991; 98: 911-917.
-
Gamio S. A surgical alternative for dissociated vertical
deviation based on new pathologic concepts: weakening all four oblique eye
muscles. Outcome and results in 9 cases. Binocul Vis Strabismus Q 2002; 17:
15-24.
-
Noel LP, Parks MM. Dissociated vertical deviation: associated
findings and results of surgical treatment. Can J Ophthalmol 1982; 17: 10-12.











