SEMINARIO DE CASOS CLÍNICOS
Enfisema orbitario al sonarse la nariz
MAYAYO SINUÉS E1, SORIANO GUILLÉN
AP2, PÉREZ ÍÑIGO A3, CALLAO BUATAS J2
Hospital Universitario Miguel Servet,
Zaragoza.
1 Servicio
de Radiodiagnóstico.
2 Servicio
de Urgencias.
3 Servicio
de Oftalmología.
RESUMEN
Resumen: El enfisema orbitario tiene habitualmente una causa
traumática consistente en una fractura de la pared interna o del suelo
orbitario. Sin embargo en ocasiones puede producirse espontáneamente debido a un
defecto óseo congénito capaz de abrirse como consecuencia de un barotrauma (al
toser, sonarse la nariz, vomitar o en los viajes aéreos). Presentamos el caso de
un paciente que sufrió un enfisema orbitario repentino al intentar sonarse la
nariz, de manejo conservador, con resolución completa de los síntomas en una
semana. La TC permitió identificar una pequeña dehiscencia en la lámina
papirácea del etmoides como causa del proceso.
Palabras clave: enfisema orbitario, enfisema espontáneo,
tomografía computarizada (TC).
INTRODUCCIÓN
El enfisema orbitario (EO) es un trastorno infrecuente que se
asocia a cirugía dental u otorrinolaringológica, sinusitis, infecciones por
gérmenes productores de gas y traumatismos faciales, en el que el aire queda
atrapado en los tejidos blandos de la órbita. En ocasiones, puede desarrollarse
un EO espontáneo debido al paso de aire desde los senos paranasales a la órbita
a través de pequeños defectos óseos en las paredes de la misma como consecuencia
de un aumento brusco de la presión nasal (1,2).
Presentamos un caso de EO espontáneo, de origen rinogénico y de
carácter banal que se produjo al sonarse la nariz, sin necesidad de tratamiento
específico, con resolución espontánea de los síntomas.
PRESENTACIÓN DEL CASO
Mujer de 55 años que tras sonarse la nariz sufre un episodio
brusco de proptosis izquierda, con crepitación palpebral y dificultad para abrir
el párpado superior, todo ello sin dolor asociado. La agudeza visual estaba
preservada y no existía alteración de la motilidad ocular. La tomografía
computarizada (TC) realizada en urgencias reveló la presencia de gas orbitario
intra y extraconal así como subcutáneo palpebral, junto con un defecto óseo bien
definido en la pared interna de la órbita debido a una dehiscencia de la lámina
papirácea del etmoides. En la zona de la dehiscencia la celdilla aérea etmoidal
estaba ocupada por grasa orbitaria. No se evidenció imagen de fractura de las
paredes orbitarias. Debido a la ausencia de síntomas compresivos asociados al
enfisema se propuso seguimiento ambulatorio de la paciente, la cual mostró una
resolución completa de los síntomas en una semana. Hasta el momento, y después
de dos meses no ha experimentado recurrencia del proceso.
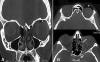
Tomografía computarizada, reconstrucción MPR
coronal (A) e imágenes axiales de la región orbitaria superior y media (B).
Defecto óseo bien definido en la LP etmoidal izquierda con intrusión de grasa
orbitaria en las celdillas etmoidales (flecha). Presencia de gas orbitario en la
región superior, predominantemente extraconal (asterisco en "A") así como en el
párpado y tejido celular subcutáneo facial adyacente (asterisco en "B").
DISCUSIÓN
La causa del EO espontáneo es la apertura de pequeños defectos o
dehiscencias en la pared ósea de la órbita. Estos defectos están cubiertos por
una mucosa que puede abrirse como consecuencia de un aumento brusco de la
presión como ocurre al sonarse la nariz (3). La localización habitual de las
dehiscencias para el paso de aire desde los senos paranasales es, como en el
caso que presentamos, la lámina papirácea (LP) etmoidal (3,4). Se han descrito
también EO espontáneos debido a dehiscencias de otras estructuras de la pared
orbitaria como un ala esfenoidal anormalmente neumatizada en comunicación con el
seno esfenoidal (1).
La LP es una delgada lámina de hueso que forma la pared lateral
del etmoides y que es especialmente vulnerable en los traumatismos orbitarios.
Se han encontrado dehiscencias de esta estructura en un 0,8% de indivíduos,
asociado habitualmente a una herniación de la grasa orbitaria en la celdilla
etmoidal adyacente al defecto (5). El origen de esta dehiscencia no está claro,
pero la mayor incidencia de dehiscencias de la LP en adultos podría sugerir la
existencia de un factor adquirido asociado (6). Se ha observado también que la
LP puede estar más adelgazada en pacientes con sinusitis crónica, lo que
predispone a fracturas o dehiscencias (7). Es importante identificar
dehiscencias en la LP en los estudios TC para evitar posibles lesiones
orbitarias o complicaciones durante la cirugía endoscópica (7,8).
El diagnóstico diferencial del EO debe hacerse con otras causas
de gas intraorbitario como las fracturas traumáticas del suelo o por estallido
de la pared interna de la órbita. En las fracturas de la pared medial orbitaria
el defecto óseo de la LP suele ser mayor y se acompaña de un desplazamiento
fragmentario óseo junto con una opacificación por hemorragia de las celdillas
etmoidales. Otra causa de gas en la órbita es el neumocele orbitario o
pneumosinus dilatans. El neumocele es una bolsa de aire producida por una
expansión de una celdilla aérea de los senos paranasales adyacentes,
habitualmente el seno frontal, que erosiona la pared orbitaria y se expande
dentro de la misma, pudiendo incluso romperse (9,10). El neumocele orbitario se
asocia a patología inflamatoria crónica sinusal, fracturas, cirugía y tumores
sinusales como factores predisponentes que alteran el drenaje del ostium.
La clínica del neumocele es más progresiva y se acompaña de manifestaciones por
compresión y desplazamiento del globo ocular y de la musculatura extrínseca del
ojo (9,10).
El EO espontáneo habitualmente es una entidad benigna y
autolimitada, con resolución espontánea en una o dos semanas (11). Sin embargo,
en ocasiones el aire dentro de la órbita puede comprimir el globo ocular o los
músculos extraoculares y producir una oclusión de la arteria central de la
retina o una neuritis óptica isquémica, considerándose una emergencia
oftalmológica (enfisema a tensión). La causa del enfisema a tensión se cree
debida al efecto valvular producido por el colgajo mucoso en la zona de la
dehiscencia que permite que el aire entre pero no salga de la órbita, aumentando
progresivamente la presión dentro de la misma (1). La restricción de la
motilidad ocular, reducción de la agudeza visual, alteración de la reactividad
pupilar y el edema de papila son síntomas asociados al efecto de la presión
producida por el gas en la órbita (2,12). Estos síntomas en ocasiones pueden
desarrollarse de manera retardada o fluctuante (13), por lo que es
imprescindible el seguimiento de los pacientes con EO espontáneo pese a la
ausencia inicial de sintomatología compresiva (2). En estos casos es fundamental
el diagnóstico y tratamiento precoz mediante aspiración del aire con una aguja
(2,12). Sin embargo, la aspiración simple del aire orbitario aunque
permite aliviar la compresión puede no solucionar el efecto valvular, para lo
cual puede ser necesaria la cirugía endoscópica y la TC como guía de imagen
previa a la intervención quirúrgica (1).
La mayor parte de artículos revisados recomiendan el uso de
antibioterapia profiláctica empírica en el corto periodo seguimiento de los
pacientes con EO espontáneo, aunque su utilidad es controvertida. Algunos
autores no recomiendan su prescripción si el riesgo de infección es bajo según
el historial clínico del paciente (3). Es fundamental que en el seguimiento del
enfisema hasta su resolución los pacientes se abstengan de realizar maniobras
que impliquen aumentos de la presión nasal como sonarse la nariz, toser,
estornudar, vomitar, maniobras de Valsalva o viajar en avión (3,13). Los
antieméticos pueden ser útiles para evitar los vómitos. Los descongestionantes
nasales pueden también justificarse para favorecer el drenaje nasal (7). Así
mismo, se debe avisar al paciente de vigilar posibles síntomas de infección o
síntomas oftalmológicos que impliquen una progresión del enfisema (3).
En resumen, la apertura de pequeñas dehiscencias de las paredes
orbitarias debido al aumento de la presión nasal puede permitir el paso de gas
al interior de la órbita. Aunque habitualmente el EO espontáneo es un cuadro
autolimitado, en ocasiones puede tratarse de una verdadera emergencia
oftalmológica por compresión de las estructuras orbitarias.
BIBLIOGRAFÍA
-
Castelnuovo P, Mauri S, Bignami M. Spontaneous compressive
orbital emphysema of rhinogenic origin. Eur Arch Otorhinolaryngol. 2000; 257:
533-536.
-
Shah N. Spontaneous subcutaneous orbital emphysema following
forceful nose blowing: treatment options. Indian J Ophthalmol. 2007; 55: 395.
-
Chiu WC, Huang TY, Wang W. Spontaneous orbital subcutaneous
emphysema after sneezing. Am J Emerg Med. 2008; 26: 381e1-e2.
-
Mohan B, Singh KP. Bilateral subcutaneous orbital emphysema of
orbit following nose blowing. J Laryngol Otol. 2001; 115: 319-320.
-
Bayram M, Siricki A, Bayazit Y. Important anatomic variations
of the sinonasal anatomy in light of endoscopic surgery: a pictorial review.
Eur Radiol. 2001; 11: 1991-1997.
-
Han MH, Chang KH, Min YG, Choi WS, Yeon KM, Han MC.
Nontraumatic prolapse of the orbital contents into the ethmoid sinus:
evaluation with screening sinus CT. Am J Otolaryngol. 1996; 17: 184-189.
-
Rosh AJ, Sharma R. Orbital emphysema after nose blowing. J
Emerg Med. 2008; 34: 327-329.
-
Moulin G, Dessi P, Chagnaud C, Bartoli JM, Gaubert JY, Castro
F, et al. Dehiscence of the lamina papyracea of the ethmoid bone: CT findings.
Am J Neuroradiol. 1994; 15: 151-153.
-
Boulos PR, Bernardino CR, Rubin APD. Pneumocele: a rare cause
of air in the orbit. Am J Ophtalmol. 2004; 138: 168-169.
-
Purohit SS, Levine MP. Pneumatocele of the orbit. Ophthal
Plast Resconstr Surg. 1998; 15: 126-128.
-
Wearne MJ, Frank J, Bryan S. Management of orbital emphysema.
Eye. 1998; 12: 1016-1017.
-
Wood BJ, Mirvis SE, Shanmuganathan K. Tension pneumocephalus
and tension orbital emphysema following blunt trauma. Ann Emerg Med. 1996; 28:
446-449.
-
Carter KD, Nerad JA. Fluctuating visual loss secondary to
orbital emphysema. Am J Ophthalmol. 1987; 104: 664-665.
