COMUNICACIÓN SOLICITADA
Síndrome de dispersión pigmentaria tras facoemulsificación e implante de lente intraocular
MÉNDEZ HERNÁNDEZ C1, MUÑOZ AM2
Hospital Clínico San Carlos. Universidad
Complutense de Madrid.
1 Departamento de Glaucoma.
2 MIR.
RESUMEN
En los últimos años se han descrito casos de dispersión de pigmento por el implante de lentes intraoculares (LIO) monobloque en sulcus tras una cirugía de catarata con o sin rotura de cápsula posterior. Los mecanismos por los que se produce dispersión de pigmento son entre otros el mayor contacto entre el iris y la lente y la tendencia a una cierta movilidad de la LIO en cámara posterior, que parecen asociarse de forma más acentuada a algunos diseños de LIOs.
Presentamos una serie de 7 casos de dispersión de pigmento en pseudofáquicos tras implante de LIO monobloque en sulcus y/o saco capsular y hacemos una revisión de este cuadro, los factores que podrían propiciarlo, los que pueden ayudarnos en el diagnóstico y las posibles opciones terapéuticas.
Palabras claves: Glaucoma pigmentario, síndrome de dispersión pigmentaria, iridotomía, biomicroscopía ultrasónica, cirugía de cataratas, lente intraocular.
INTRODUCCIÓN
El glaucoma pigmentario (GP) es una de las formas más frecuentes de glaucoma secundario de ángulo abierto. Es la consecuencia de la obstrucción al flujo del humor acuoso a nivel de la malla trabecular secundaria a la dispersión de pigmento iridiano en cámara anterior. Esta dispersión de pigmento es la responsable de los hallazgos clínicos típicos del síndrome de dispersión pigmentaria (SDP) y del GP como son el huso de Krukenberg, la transiluminación en la media periferia del iris, hiperpigmentación de la malla trabecular y depósitos de pigmento en zónula, superficie anterior del iris y cristalino, aunque a veces, los típicos defectos de transiluminación iridiana pueden no ser evidentes en casos de iris muy oscuros (1). El GP y/o SDP, secundarios al implante de lente intraocular (LIO) tras cirugía de cataratas puede producirse por una excesiva manipulación durante la intervención o bien en el postoperatorio. En este último caso, los mecanismos principales de dispersión de pigmento son el contacto entre el iris y la lente y la presencia de una cierta movilidad de la LIO en cámara posterior por inestabilidad de ésta. Igual que sucede en los implantes de lentes fáquicas en cámara posterior, la dispersión de pigmento es más frecuente en el caso de que el implante se realice en sulcus, por la menor distancia entre la LIO y el epitelio pigmentario del iris (2-7). Otros factores implicados son el tamaño inadecuado de la lente respecto a la distancia sulcus-sulcus y el diseño y material de esta (8-11). La dispersión de pigmento también se ha descrito en casos de implante de la LIO en saco capsular tras una cirugía de cataratas sin complicaciones. La situación en sulcus de al menos uno de los hápticos de la LIO en sulcus fue la causa de la dispersión de pigmento en la mayoría de los casos, aunque también se ha descrito dispersión de pigmento en pseudofáquicos estando los dos hápticos implantados en saco capsular (12-18).
Presentamos una serie de 7 casos de dispersión de pigmento en pseudofáquicos tras implante de LIO AcrySof SN60AT (ALCON, Inc) en sulcus y/o saco capsular diagnosticados en el Departamento de Glaucoma de nuestro Hospital.
RESULTADOS
En la tabla 1 se muestran la edad y sexo de los pacientes, fecha en la que se realizó la cirugía de cataratas y el tiempo que transcurrió desde la cirugía hasta que se detectó la dispersión de pigmento. Los hallazgos en el momento del diagnóstico se recogen en la tabla 2.


Todos los pacientes fueron operados de cataratas mediante facoemulsificación entre los años 2004 y 2007 y a todos se les implantó una LIO AcrySof SN60AT. En 4 de los 7 pacientes la LIO se implantó en sulcus por rotura de la cápsula posterior durante la cirugía, en los 3 casos restantes el implante se realizó en saco capsular y la cirugía cursó sin complicaciones. En 2 de esos 3 pacientes se detectó mediante biomicroscopía ultrasónica de cámara anterior (BMU) el desplazamiento a sulcus de uno de los hápticos como el causante de la dispersión de pigmento. En un caso los dos hápticos se encontraban en el saco capsular aunque uno de ellos se había desplazado a un plano más anterior provocando la dispersión de pigmento.
En la mayoría de los casos (5 de los 7 pacientes) transcurrió más de un año desde la fecha del implante hasta el momento en que fueron remitidos y valorados en nuestro departamento.
En el momento del diagnóstico la PIO media era de 15,57 mmHg y todos presentaban dispersión de pigmento y transiluminación iridiana. Ninguna de las lentes estaba subluxada y todos los pacientes tenían una buena agudeza visual sin corrección (AVSC), entre 20/20 y 20/40. Dos pacientes habían presentado uveititis de repetición que mejoraban con tratamiento corticoideo tópico e hipotensor. No se detectaron otras complicaciones relacionadas con la cirugía de cataratas o el implante de la LIO.
En la tabla 3 se muestra el tratamiento realizado, PIO y AVSC final.

En todos los pacientes se obtuvo buen control de la PIO con trabeculoplastia laser selectiva (SLT) y tratamiento médico. En 3 pacientes se realizó SLT con buen resultado. En uno de los casos se explantó la LIO y se reemplazó por una LIO de 3 piezas en sulcus por uveítis hipertensiva y visión borrosa con respuesta insuficiente a los episodios frecuentes de inflamación que no respondían al tratamiento médico. Tras el recambio de LIO remitieron los episodios de uveitis y la PIO se mantiene dentro de límites normales sin tratamiento médico y la AVSC es de 20/40.
Describimos a continuación 3 de los 7 casos de nuestra serie.
Caso 1
Mujer de 77 años emétrope sin antecedentes oculares de interés, con una agudeza visual corregida (AVC) de 20/100 en el ojo derecho (–1,75-0,50x29º), operada de cataratas (facoemulsificación sin complicaciones, capsulorrexis de 5 mm) con implante de LIO de 20D AcrySof SN60AT. Dos semanas después de la intervención se apreció tyndall pigmentado en cámara anterior y sobre la LIO y transiluminación iridiana sectorial (fig. 1). La AVSC era de 20/32 y la PIO sin tratamiento de 15 mmHg.
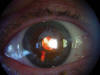
Fig. 1. Transiluminación iridiana en un paciente con implante de LIO AcrySof en
sulcus.
Se realizó BMU que mostró un implante de la LIO con ambos hápticos en saco capsular. Uno de los hápticos se había desplazado a un plano más anterior, contactando con la cápsula anterior y rozando con el epitelio posterior del iris.
La PIO se mantuvo dentro de límites normales sin tratamiento hipotensor durante el seguimiento. En la figuras 2a y 2b se aprecia el límite de la capsulorrexis y el implante de la LIO en saco capsular. En la figura 3 se aprecia la impronta del háptico sobre el iris.

Fig. 2. BMU de cámara anterior. En la que se aprecia el límite de la
capsulorrexis (flechas) y el implante de la LIO en saco capsular. Reconstrucción
realizada a partir de 3 cortes obtenidos en la BMU. Cortesía del Profesor García
Feijoó.
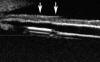
Fig. 3. Imagen de BMU en la que se aprecia la impronta del háptico inferior de
la LIO en el epitelio pigmentario del iris (flechas). Cortesía del Profesor
García Feijoó.
Caso 2
Mujer de 65 años con antecedentes de hipertensión ocular en tratamiento con un fármaco, AVC de 20/100 en el ojo derecho (+3,00-1,25x88º) operada de cataratas mediante facoemulsificación sin incidencias e implante de LIO de 26 D AcrySof SN60AT en saco capsular. El postoperatorio cursó sin incidencias (AVSC 20/32). En una revisión oftalmológica de rutina realizada un año después de la cirugía se apreció transiluminación iridiana siguiendo el trayecto del háptico inferior y pigmento sobre la LIO (figs. 4 y 5) y PIO 17 mmHg sin tratamiento médico. En la BMU de cámara anterior se detectó un desplazamiento del háptico inferior del saco capsular a sulcus. Tres años después de la cirugía la PIO sin tratamiento aumentó a 25 mmHg. La gonioscopia mostró sinequias anteriores en aproximadamente los 180º inferiores (fig. 6). Se instauró tratamiento médico y posteriormente se realizó SLT (1 sesión, 1/2 inferior, 58 impactos, 0,7 mJ). Cinco años después de la intervención la PIO es de 18 mmHg con dos fármacos, campimetría normal (Perimetría TOP G1, DM 0,9 dB, LV 3,8 dB) y AVSC de 20/32.
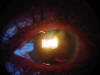
Fig. 4. Transiluminación iridiana siguiendo el trayecto del háptico de la LIO.

Fig. 5. Pigmento sobre la LIO en un paciente con dispersión de pigmento por
implante de LIO AcrySof en sulcus.

Fig. 6. Aspecto del ángulo en el que se aprecia un marcado aumento de
pigmentación.
Caso 3
Varón de 64 años sin antecedentes oculares, emétrope con una AVC <20/200 en el OD (-4-1,75x167º) operado de cataratas mediante facoemulsificación. Durante el implante de la LIO en saco (20 D AcrySof SN60AT) se produce rotura de la cápsula posterior motivo por el que el cirujano decidió recolocarla en sulcus. El postoperatorio transcurrió sin aumento de PIO, dispersión de pigmento u otras complicacionesd. La AVSC fue 20/40. Cinco años después de la intervención el paciente es remitido para valoración a nuestro departamento por PIO de 42 mmHg en OD. La AVSC es de 20/40 y a la exploración se apreció pigmento en el iris y transiluminación iridiana en el cuadrante nasal superior. La gonioscopia mostró un ángulo grado IV, pigmentado y sinequias anteriores en menos de un cuadrante. El campo visual TOP G1, mostraba un escotoma arciforme superior (DM: 2,5 dB, LV: 12,8 dB). La excavación papilar era de 0,3 en OD y 0,1 en OI. Se realizó SLT (una sesión, 1/2 inferior, 50 impactos, 0,6 mj), manteniendo buen control tensional con 2 fármacos 4 meses después.
DISCUSIÓN
En todos los casos de esta serie la lente implantada tanto en saco capsular como en sulcus fue AcrySof SN60AT.
Al igual que sucedió con algunos casos descritos por Chang y colaboradores (21), en la mayoría de los pacientes de nuestra serie, la dispersión de pigmento se describió por primera vez años después de la cirugía. Todos tenían una buena agudeza visual de lejos sin corrección y se obtuvo buen control de la PIO con tratamiento médico o trabeculoplastia láser. Uno de los pacientes presentó episodios de uveitis hipertensivas y visión borrosa que no respondían al tratamiento médico, motivo por el que se decidió reemplazar la lente monobloque por una LIO de 3 piezas en sulcus. Tras el recambio de LIO los episodios de uveítis remitieron y la PIO se mantuvo dentro de límites normales sin tratamiento médico, aunque la AVSC pasó de 20/20 a 20/40.
En el resto de los casos, la PIO se mantuvo dentro de límites normales y no se detectó progresión, por lo que se optó por mantener una actitud conservadora, dada la AVSC, el tiempo transcurrido desde la cirugía y el buen control tensional.
El implante de una lente monobloque en sulcus implica un mayor riesgo de complicaciones, entre los que se encuentra el SDP y GP. La dispersión de pigmento en pseudofáquicos con implante de la LIO en saco o sulcus capsular parece ser más frecuente o acentuada con determinados modelos de LIO como la AcrySof SN60AT (15,16,18-20). Varios factores podrían favorecer este hecho. El borde cuadrado de la zona óptica y hápticos, su diseño que contribuiría a que la superficie de contacto entre la LIO y el iris fuera mayor y la flexibilidad de los hápticos que facilitarían su movimiento en el eje anteroposterior, con una tendencia a que la lente adoptara una disposición cóncava con los extremos de los hápticos desplazados hacia delante situándose en un plano más anterior que el resto de la LIO. Aunque el SPD o GP es más frecuente en casos en los que la lente AcrySof se implanta en sulcus (19,20), también se ha descrito en casos de implante en saco en los que ha habido un desplazamiento anterior de la lente por una capsulorrexis demasiado amplia o por descentramientos de la LIO que pueden favorecer que uno de los hápticos o parte de la zona óptica se sitúe en una posición más anterior (15,16,18). Un háptico situado por delante de la capsulorrexis puede dar lugar a una indentación del iris, dispersión de pigmento y atrofia del epitelio pigmentario de forma sectorial.
Por el mismo motivo la dispersión de pigmento sería también más frecuente tras realizar una técnica de piggyback (6,7).
En caso de rotura de cápsula posterior, el implante de una LIO que tenga una cierta inestabilidad en el sulcus tendrá más tendencia a dispersar pigmento a medida que se vaya modificando su posición. Una LIO monobloque o con un diámetro relativamente grande respecto a la distancia sulcus-sulcus, de morfología plana, con poca angulación en la unión entre la zona óptica y los hápticos, tendrá cierta movilidad anterior y más riesgo de descentramiento si se implanta en sulcus. Si la LIO tiene tendencia al desplazamiento anterior de alguno de los hápticos la probabilidad dispersión de pigmento será mayor.
El SDP secundario a LIO suele dar clínica en los primeros meses o semanas del postoperatorio. El pigmento en cámara anterior asociado o no a un aumento de PIO puede confundirse en algunos casos con un incremento de la inflamación postoperatoria. La hiperpigmentación en el ángulo y las áreas de transiluminación iridiana local, a veces asociada a una impronta de los hápticos responsables del roce con el epitelio pigmentario ayudarán en el diagnóstico diferencial.
Mediante técnicas de exploración de cámara anterior como OCT o BMU (15,17,18) se pueden analizar las relaciones anatómicas de las lentes intraoculares y localizar la situación intra/extrasacular de la zona óptica y hápticos.
Si la dispersión de pigmento va acompañada de un incremento en la PIO, se puede mantener una actitud expectante controlando la PIO con tratamiento médico o trabeculoplastia láser optándose por el explante de la lente en aquellos casos en los que no fuera posible controlar la PIO, ya que la dispersión de pigmento de forma crónica podría conducir a un daño irreversible de la malla trabecular y como sabemos, el daño presente en la malla trabecular en cuadros de larga evolución podría ser irreversible por la sobrecarga de pigmento.
En una amplia revisión sobre complicaciones tras implante de LIO acrílica monobloque en sulcus realizada por Chang y colaboradores (21), el 83,3% de los pacientes (25 de los 30 casos) presentaron dispersión de pigmento y aunque los autores no relacionan las complicaciones que identificaron en esta serie con el tipo de lente implantada, en 20 de los 30 casos se implantó una lente AcrySof SA60 AT. De los 10 pacientes restantes, 9 tenían una LIO de similar morfología: 6 LIOs AcrySof SN60 WF, 1 LIO Restor, 1 LIO tórica de ALCON y LIO AcrySof de modelo desconocido (tabla 4). La mayoría de las LIOs implantadas en esta serie compartían las mismas características: una longitud total corta para ser implantada en sulcus sin riesgo de luxación y una superficie anterior y posterior de bordes cuadrados gruesos y muy marcados, tanto en la zona óptica como en los hápticos y hápticos flexibles. Esta morfología podría explicar en parte los casos descritos de dispersión de pigmento descritos en la literatura incluso a pesar de un implante en saco capsular.

Chang y col recomiendan no implantar lentes acrílicas monobloque en sulcus por el riesgo de complicaciones como la dispersión de pigmento. Por otro lado, se deberían tener algunas precauciones al implantar en saco capsular este tipo de lentes, como considerar no implantarlas en caso de capsulorrexis muy amplias, asegurarse de que ambos hápticos se han desplegado por completo en el saco capsular, comprobar su correcta localización antes de finalizar la intervención y que la capsulorrexis cubra el borde de la zona óptica para evitar desplazamientos de alguno de los hápticos a sulcus.
En caso de rotura de la cápsula posterior se debe optar por el implante de una lente de 3 piezas en sulcus si hay suficiente soporte capsular. Estas lentes tienen la ventaja de tener los hápticos más delgados y el punto de unión con la óptica de lente es angulado lo que permite que se adapten mejor al sulcus que las lentes monobloque. El borde de la zona óptica debería ser redondeado en vez de recto y marcado como el de la lente AcrySof para reducir la dispersión de pigmento. A ser posible, la lente a implantar en sulcus debe tener al menos una zona óptica de 6 mm y una longitud total mayor de 13 mm para evitar desplazamientos de la lente (21). Es posible que aunque la dispersión de pigmento se pueda desencadenar tras el implante en sulcus de otras lentes acrílicas monobloque, sea más evidente por su diseño en el caso de implantarse una lente AcrySof.