SEMINARIO DE CASOS CLÍNICOS
Oclusión venosa no isquémica inminente en persona joven
ECHEVARRÍA LUCAS L1
1 Doctora en Oftalmología por la Universidad de Málaga. Facultativo Especialista en Oftalmología vía MIR. Servicio de Oftalmología del Hospital de la Axarquía (Vélez, Málaga).
RESUMEN
Introducción:
La oclusión de la vena central de la retina (OVCR) inminente es una patología infrecuente mal descrita que puede resolverse o progresar hasta oclusión completa. Su presentación consiste en visión borrosa leve que empeora de manera característica al caminar y luego mejora durante el día. El despistaje diagnóstico para pacientes jóvenes es muy diferente del de personas mayores, habiendo que descartar patologías raras.Caso clínico:
Presentamos el caso de una estudiante de 21 años con pérdidas visuales transitorias en el ojo izquierdo con recuperación espontánea y cefaleas de repetición. En la funduscopia del ojo izquierdo presentaba una oclusión venosa no isquémica inminente y gracias a un despistaje diagnóstico amplio le fue detectada una malformación arterio-venosa cerebral.Palabras clave:
Oclusión venosa no isquémica inminente, malformación arterio-venosa cerebral, patología rara en persona joven.INTRODUCCIÓN
La oclusión de la vena central de la retina (OVCR) inminente es una patología infrecuente mal descrita que puede resolverse o progresar hasta oclusión completa (1). Su presentación consiste en visión borrosa leve que empeora de forma característica al caminar y mejora durante el día. Entre los signos se encuentran la dilatación y tortuosidad venosa leve con hemorragias dispersas en forma de llama. La angiografía presenta un aumento del tiempo de circulación retiniana.
El objetivo del tratamiento es prevenir la oclusión completa, corregir patologías sistémicas predisponentes y disminuir la presión intraocular para mejorar la perfusión.
Entre los factores predisponentes a esta patología, los más comunes, que se dan sobre todo en personas de más de 50 años, serían: edad avanzada, hipertensión, hiperlipidemia (colesterol >6’5 mmol/l), diabetes melitus y una presión intraocular elevada.
Un gran reto diagnóstico incluye el despistaje etiológico en personas de menos de 50 años, entre los que hay que estudiar: trastornos mieloproliferativos, estados hipercoagulables adquiridos y hereditarios, enfermedades inflamatorias asociadas con periflebitis oclusiva, presencia de malformaciones arteriovenosas cerebrales (que pueden dar síntomas visuales junto con cefaleas) (2), uso de anticonceptivos, insuficiencias renales crónicas, hipertensión secundaria a hiperlipidemia (por hipotiroidismo).
CASO CLÍNICO
Una estudiante de 21 años acude a urgencias por episodios de pérdidas visuales transitorias en el ojo izquierdo, con recuperación espontánea. Refiere cefaleas esporádicas. En la exploración destacan reflejos pupilares normales en ambos ojos y la agudeza visual de ambos ojos era de la unidad. La presión intraocular era de 18 mm Hg. En la funduscopia del ojo izquierdo se encontró una papila de bordes borrosos con hemorragias y tortuosidad vascular (fig. 1). La funduscopia del ojo derecho era normal.
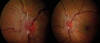
Fig. 1: Funduscopia de
ojo izquierdo. Papila de bordes borrosos con hemorragias y tortuosidad.
Ante la gravedad del cuadro, fue remitida urgentemente al servicio de Medicina Interna para descartar problemas sistémicos. Se le realizó una batería diagnóstica completa, incluyendo trastornos de la coagulación, trastornos lipídicos anormales, problemas autoinmunes, anamnesis amplia sobre toma de fármacos o drogas… (3-8). Al haber referido cefaleas con cierta frecuencia, se le realizó una TAC con contraste, observándose en dicha exploración una malformación arterio-venosa temporo-parietal derecha, con un gran nidus central en la zona temporal, que se dirige al seno venoso transverso derecho (fig. 2).
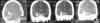
Fig. 2: En el TAC de
contraste se observa una malformación venosa temporo-parietal derecha con gran
nidus central en zona temporal que se dirige al seno transverso derecho.
En revisiones posteriores, la OVCR cede progresiva y espontáneamente sin tratamiento (fig. 3). La visión final es de la unidad, pero se produce una leve alteración del campo visual. Una vez resuelto el proceso, se observa además una estrechez del canal óptico izquierdo muy superior a la del derecho (fig. 4).

Fig. 3: Funduscopia del
ojo izquierdo: el proceso se encuentra en vías de resolución.

Fig. 4: Imagen tomada
meses después. Comparando ambos canales ópticos, el del ojo derecho es más
amplio que el del izquierdo. En el ojo izquierdo observamos tortuosidad vascular
y engrosamiento de una de las ramas venosas inferiores.
DISCUSIÓN
Las malformaciones arterio-venosas cerebrales son formas anómalas del desarrollo vascular que permiten comunicaciones directas entre arterias y venas (2,9) sin intervención de espacios intercapilares. Los síntomas iniciales de estas lesiones vasculares cerebrales profundas se presentan en general en la 2.ª y 3.ª década de la vida. Las complicaciones más frecuentes de esta patología son hemorragias subaracnoideas e intracerebrales, aunque algunas malformaciones arterio-venosas grandes pueden producir síntomas derivados de la desviación de sangre, lejos de una parte del cerebro normal.
La amaurosis fugaz que precedió y acompañó a la OVCR no isquémica de esta paciente puede ser una forma de presentación de las malformaciones arterio-venosas, especialmente supratentoriales, cuando la sangre es desviada a la circulación meníngea desde la arteria y vena oftálmica. Por otro lado, las cefaleas de las malformaciones arterio-venosas se diferencian de las migrañas en que los fenómenos visuales están presentes a lo largo de todo el dolor de cabeza e incluso después, mientras que en las migrañas los fenómenos visuales preceden al dolor de cabeza (10,11).
Las anomalías arterio-venosas que implican (como en este caso) los senos durales venosos son una situación especial (12,13). Los signos y síntomas del SNC se relacionan con hipertensión pasiva venosa o congestión debida a la presión aumentada en el seno superior sagital o la trombosis del seno venoso, produciéndose ataques isquémicos transitorios, zumbidos de oídos, debilidad motora y síntomas neurooftalmológicos como papiledema, parálisis de nervios craneales, y proptosis, que puede ser bilateral. La historia natural de la malformación arterio-venosa intracraneal (14) no rota es polémica, siendo el riesgo total de hemorragia 2,25% por año y aumentando las tasas anuales de hemorragia con el tiempo.
La terapia de estas lesiones (15-18) consiste en una supresión quirúrgica de las mismas; sin embargo, avances significativos en técnicas radioquirúrgicas o endovasculares, como la embolización han abierto nuevos horizontes.
En cuanto al cuadro ocular, pocos tratamientos se han demostrado eficaces para evitar la oclusión completa. Una de las opciones es intentar reducir la presión intraocular con una tanda corta de inhibidores de la anhidrasa carbónica (1), aunque en este caso y debido al problema de hipotensión de la paciente junto con su problema vascular cerebral desaconsejaron el tratamiento que, por otra parte, no ha demostrado su eficacia mediante ensayos clínicos. Por ello, finalmente, se disminuyó la presión realizando masajes con la lente de Goldman, no abordándose ninguna otra maniobra ocular.
CONCLUSIONES
La paciente sufría una OVCR no isquémica inminente. Dada su juventud se hizo un despistaje diagnóstico de patologías poco frecuentes que, junto con la anamnesis, nos llevó al diagnóstico de malformación arteriovenosa cerebral.
La alteración del flujo vascular producida por dicha lesión cerebral, junto con un posible estrechamiento congénito del canal óptico del ojo izquierdo, puede que asociado a factores externos como deshidratación o hipotensión (estudiante que pasa muchas horas sentada), abocaron al inicio de un proceso oclusivo venoso no isquémico ocular que finalmente se resolvió. La paciente está en lista de espera de cirugía intracerebral con láser para abordar la lesión vascular.
BIBLIOGRAFÍA
- Kansky JJ.