ACTUALIZACIONES TECNOLÓGICAS EN OFTALMOLOGÍA
Coordimetría infrarroja. Nuevo test de exploración motora ocular
PEREA J1, CABRERA Á2
1 Médico
Oftalmólogo Emérito.
2 Enfermera Ortoptista.
RESUMEN
Se presenta un nuevo procedimiento de exploración para diagnóstico, cuantificación y seguimiento de determinados trastornos de la motilidad ocular: heteroforias, parálisis oculares, síndromes restrictivos, incomitancias de desviación y, en general, alteraciones dinámicas de los desequilibrios bi-oculares. Su denominación: «Coordimetría infrarroja».
El método seguido es: vídeo-oculografía con dispositivo VOG-Perea (1) anteponiendo a un ojo un cristal con color complementario al del estímulo proyectado. El resultado ha sido positivo en todos los casos en que se ha utilizado.
Consideramos esta prueba el mejor modo que existe en la actualidad para el estudio de la patología dinámica motora que precise disociación bi-ocular, cuando la iluminación de ambos ojos se hace con luz infrarroja.
Palabras clave: Vídeo-oculografía, VOG-Perea, coordimetría infrarroja.
PRESENTACIÓN
«Coordimetría infrarroja» es un test a utilizar en vídeo-oculografía, cuando la iluminación bi-ocular se realiza con radiación infrarroja (2). El amplio cristal dicroico (transparente) situado frente a los ojos del paciente, y orientado a 45°, permite la reflexión total de la radiación impermeable al cristal. La cámara, colocada en la base del aparato, permite filmar simultáneamente los movimientos de los dos ojos en la proximidad del infrarrojo (870 nm). Para asegurar esta iluminación una LED infrarroja está colocada bajo cada globo ocular.
Este procedimiento de exploración utiliza la anteposición a un ojo de un cristal rojo, de color complementario al estímulo verde proyectado en la pantalla. De este modo, el ojo que porta el cristal rojo no ve el estímulo, y es como si estuviera ocluido, aunque sus desplazamientos son captados perfectamente por la cámara, al trabajar el equipo iluminando los ojos con luz infrarroja. El otro ojo ve el estímulo verde y puede seguir sus movimientos. En base a la «Ley de equivalencia motora» de Terrien-Quéré, estos desplazamientos han de ser congruentes, sinérgicos y en perfecta correspondencia motora con los que realiza su homólogo con el cristal rojo antepuesto.
La «Coordimetría infrarroja» es el procedimiento ideal cuando se estudia a un enfermo con diplopía por paresia o parálisis. Evita la confusión que puede experimentar al estar con los dos ojos destapados, ya que en estas condiciones el paciente a veces duda e, incluso, cambia la fijación del estímulo de uno a otro ojo según la imagen diplópica que guste mirar en determinado momento. Por otra parte, mediante esta técnica también se valora la desviación primaria y secundaria.
La disociación sensorial producida por la anteposición del cristal rojo permite utilizarlo para el estudio de muy variadas patologías.
INDICACIONES
Las indicaciones más importantes de la «Coordimetría infrarroja» son todas las exploraciones de la motilidad ocular en que es necesario disociar ambos ojos.
Fundamentalmente
• Estudio de Heteroforias (50 casos: 30 exoforias, 24 endoforias y 6 forias verticales).
Permite el diagnóstico y cuantificación de la foria en todas las direcciones del plano de Listing.
• Estudio de estrabismos (50 casos: 20 endotropías, 12 exotropías, 10 síndromes alfabéticos, 8 elevaciones en aducción). Valora ángulos, síndromes alfabéticos, hipofunción e hiperfunciones musculares en todas las posiciones diagnósticas cuando se requiere hacer el estudio en estado de máxima disociación.
• Incomitancias de fijación (12 casos). Valor angular del estrabismo fijando uno y otro ojo en todas las direcciones posibles.
• Incomitancias de versión:
Test de versión simple (fijando uno y otro ojo).
Test de versión estática con oclusión (Quéré).
Test buscando el signo del stop (Corcelle).
Test cinético prismático (Cüppers).
• Punto próximo de convergencia fijando uno y otro ojo (30 casos).
• Estudio de paresias y parálisis óculo-motoras (23 casos: 12 parálisis de oblicuo superior, 5 parálisis de recto superior y 6 parálisis de recto lateral).
En esta prueba la práctica de este test se hace necesaria por los motivos anteriormente expuestos.
La gran ventaja en la exploración de las parálisis óculo-motoras por vídeo-oculografía con respecto a la de la pantalla de Lancaster son: Escaso tiempo en su realización; válida en pacientes con correspondencia retiniana anómala; mayor precisión; seguimiento de la prueba en tiempo real; constancia gráfica de los movimientos permitiendo contrastar a la vez con los desplazamientos oculares; visualización del diagrama coordimétrico y del valor de límites oculo-motores; realizable aunque el ángulo sea importante, etc.
• Síndromes restrictivos (21casos: 8 síndromes de Duane Tipo I, 4 síndromes de Duane Tipo II, 5 Síndromes de Duane Tipo III, 4 síndromes de Brown). La finalidad es similar a la del apartado anterior.
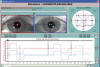
Fig. 2: Exoforia 5,5º OI.
Coordimetría infrarroja: Cristal rojo antepuesto al OI.
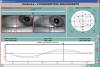
Fig. 3: Hiperfunción del oblicuo inferior
de OD (11°) por parálisis del antagonista homolateral (oblicuo
superior). Coordimetría infrarroja: Cristal rojo antepuesto al OD. El
Oculoscopio y el Oculógrafo muestran la hiperfunción del oblicuo inferior del
OD. El Diagrama Coordimétrico enseña esta hiperfunción y la parálisis de IV par
derecho. En la porción ascendente de ambas curvas (que se ve en el Oculógrafo)
se aprecian «salvas rítmicas», que son específicas de la endotropía congénita
cuando el ojo dominante abduce (en este caso el OI).
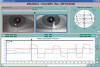
Fig. 4: Parálisis del recto superior
del OD. Coordimetría infrarroja: Cristal rojo antepuesto al OD. Se
aprecia la limitación de elevación del OD y la hiperfunción del antagonista
homolateral.
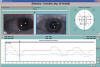
Fig. 5: Síndrome de Duane Tipo III.
Coordimetría infrarroja: Cristal rojo antepuesto al OI. Es evidente la
limitación aductora y abductora, que se ve claramente en el Diagrama
Coordimétrico.
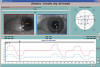
Fig. 6: Síndrome de Duane Tipo III
(caso de la figura 5). Coordimetría infrarroja: Cristal rojo antepuesto al OD.
El Diagrama Coordimétrico muestra la mayor amplitud del OD, como corresponde a
la desviación secundaria, que ha de ser mayor que la primaria.
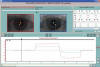
Fig. 7: Síndrome de Duane Tipo III
(caso de la figura 5). En la gráfica del Oculógrafo se aprecia ortotropía en
fijación frontal (lugar indicado por la flecha negra), e incomitancia en
dextroversión y, más importante, en levoversión. Coordimetría infrarroja con el
cristal rojo antepuesto al OI.
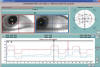
Fig. 8: Síndrome de Brown.
En el movimiento de supradextroversión el OI apenas sobrepasa la línea media.
Esta prueba se realizó mediante Coordimetría sacádica infrarroja (cristal rojo
antepuesto al OI).
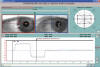
Fig. 9: Paresia del recto lateral
del OI. Se ve la limitación de 3,5° del OI en levoversión. Exploración
realizada mediante Coordimetría infrarroja (cristal rojo ante el OI).
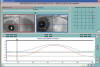
Fig. 10: Parálisis IV par izquierdo.
Movimiento de seguimiento a 45° en la dirección de acción del oblicuo
superior del OI (infradextroversión), realizado mediante Coordimetría infrarroja
(cristal rojo ante el OI). La diferencia de altura en ese instante es de 15,73°.
El OI, como puede apreciarse en el Oculoscopio, no pasa de la línea media.
CONCLUSIONES
El resultado de la Coordimetría infrarroja ha sido positivo, consiguiendo su objetivo en el cien por cien de los casos realizados. Es obvio que este resultado es referido a pacientes mínimamente colaboradores, tal y como ocurre con cualquier otra prueba de exploración oftalmológica.
BIBLIOGRAFÍA
-
Perea J. Estrabismos. Toledo: Artes Gráficas Toledo; 2008; 293.
-
Perea J. Fisiopatología del equilibrio oculomotor. Madrid: Brosmac S.L; 2011; 241 y 372.
(Búsqueda Literaria)
Fecha de Búsqueda: 26 de Marzo de 2011. No hubo límite
por fecha de publicación. Las referencias bibliográficas utilizadas han sido
obtenidas en la National Library of Medicine’s PubMed database y en la
The Cochrane Library. Palabras clave: videooculography, video-oculography,
infrared lighting e infrared coordimetria. No se limitó el idioma. Se excluyeron
las referencias publicadas sin relación con el estudio de la motilidad ocular y
su aplicación directa a la Oftalmología. Según estos criterios, no he encontrado
precedente alguno escrito en la literatura médica mundial.
