SEMINARIO DE CASOS CLÍNICOS
Toxocariasis ocular: granuloma de polo posterior
PÉREZ-SALVADOR GARCÍA E1, DÍEZ FEIJÓO E2, LOCUTURA PÉREZ J3
Complejo Asistencial Universitario de
Burgos.
1 Servicio de Oftalmología. Doctor en Medicina y Cirugía, FEBO.
2 Servicio de Oftalmología. Licenciado en Medicina.
3 Servicio de Medicina Interna.
RESUMEN
Introducción: La Toxocariasis Ocular es una enfermedad poco frecuente en países desarrollados que cursa con pérdida importante de agudeza visual. El diagnóstico es clínico y mediante estudio de suero, humor acuoso o vítreo. No existe consenso en cuanto a la necesidad de tratamiento con antiparasitarios.
Caso Clínico: Varón de 19 años con disminución de visión unilateral AV: OI: 0,35, apreciándose en el fondo de ojo vitritis y un granuloma de polo posterior con brida a papila y a arcada temporal superior. En la angiografía fluoresceínica se objetiva una lesión satélite, fuga a nivel del granuloma y edema macular. El diagnóstico de confirmación se realiza mediante test de ELISA para Toxocara (1.28). Se instaura tratamiento con corticoides y albendazol sistémico, desapareciendo la fuga y la lesión satélite, alcanzando visión de 0.9 a los 6 meses.
Palabras clave: Toxocara canis, granuloma posterior, albendazol, corticosteroides, antihelmínticos.
INTRODUCCIÓN
La Toxocariasis es una zoonosis causada por infección de un helminto, concretamente por Toxocara canis o excepcionalmente Toxocara cati. Ambos nematodos son huéspedes habituales del intestino del perro y el gato respectivamente. Tras la infestación a humanos por vía digestiva a través de ingesta de alimentos o tierra contaminada con huevos y la migración de las larvas a través de la pared digestiva hacia el torrente venoso aparece la infección en dos formas clínicas. Larva Migrans Visceral (LMV) y Larva Migrans Ocular o Toxocariasis ocular (TO). Ambas formas pueden coexistir y son raras en países occidentales. La TO aparece frecuentemente como granuloma de polo posterior, granuloma periférico o endoftalmitis crónica.
CASO CLÍNICO
Varón caucásico de 19 años que refiere pérdida de agudeza visual progresiva y miodesopsias en ojo izquierdo de 3 meses de evolución. El paciente convive en España con un gato y con un perro en Rumanía hasta hace 7 meses, país de donde es originario. No presenta otros antecedentes de interés, ni de prematuridad en el nacimiento.
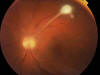
Fig. 1: Retinografía en el momento del
diagnóstico con granuloma de polo posterior, lesión satélite y turbidez vítrea
por vitritis.
A la exploración oftalmológica se observa una agudeza visual de la unidad con corrección en ojo derecho (OD: –0,50 –0,50 a 100°) y de 0,35 en el ojo izquierdo (OI: –0,75 –0,50 a 30°). Al examen bajo lámpara de hendidura se observa un Tyndall vítreo en ojo izquierdo sin reacción en cámara anterior y con tensiones oculares normales. En la exploración del fondo de ojo se observa una masa fibrovascular en cámara vítrea de un diámetro de papila asociado a foco satélite con una brida de tracción a papila y otra a la segunda bifurcación de la arcada temporal superior. No se observa vasculitis ni pars planitis.
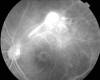
Fig. 2: Angiografía en el momento del
diagnóstico, fuga a nivel de la papila, brida, granuloma de polo posterior y
masa satélite.
En la angiografía fluoresceínica (AFG) se objetiva fuga tanto en la masa y lesión satélite como en la brida anclada a papila, fuga a nivel papilar, edema macular, sin áreas de isquemia.
El paciente no presenta otra sintomatología sistémica ni presenta fiebre. Se solicita hemograma para descartar eosinofilia, bioquímica, VSG y ECA; resultando valores normales para todas las determinaciones. Se realiza serología para toxoplasma, toxocara, lúes, siendo positivo solamente el test de ELISA para Toxocara canis (1.28), y contacto con Toxoplasma IgG positivo pero IgM negativo para Toxoplasma. La reacción de Mantoux fue negativa, y la radiografía de tórax normal.
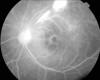
Fig. 3: Angiografía de tiempos tardíos en
el momento del diagnóstico con edema macular cistoide.
Con los hallazgos anteriores se diagnostica de granuloma de polo posterior por Toxocara con edema macular y brida traccional a papila. Se comienza tratamiento antiparasitario administrándose albendazol 400 mg/12 horas asociado desde el inicio del tratamiento a terapia corticoidea con prednisona 1 mg/Kg/dia. Se recomienda control veterinario de los animales con los que convive, realizándose controles hepáticos cada 15 días durante la terapia con antihelmínticos.
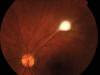
Fig. 4: Retinografía tras tratamiento.
Hasta los 2 meses de tratamiento no se aprecia mejoría en la agudeza visual, alcanzando en ese momento AV: OI: 0,6. Se le suspende a los 3 meses el albendazol, bajándose paulatinamente la terapia corticoidea, y a los 5 meses de tratamiento su agudeza visual en OI ha mejorado a 0,8. En la AFG no se evidencia edema macular, ni fuga papilar, ni fuga en la brida, se observa la desaparición de la lesión satélite. Sólo se mantienen cambios en la impregnación de la fluoresceína a nivel de la arcada temporal superior por anclaje a ese nivel.
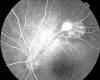
Fig. 5: Angiografía tras tratamiento,
resolución del edema macular cistoide.
A los 6 meses se suspende la medicación corticoidea con visión de 0,9 en OI, manteniéndose asintomático sin tratamiento hasta la fecha, un año y medio tras el diagnóstico.
DISCUSIÓN
La Toxocariasis ocular es una enfermedad poco frecuente en nuestro medio. La transmisión es a través de los animales por lo que requiere convivencia con perros o ingesta de alimentos contaminados y la edad más frecuente de aparición es el final de la infancia y la adolescencia. Tiene mayor incidencia en caucásicos no hispanos como en el paciente que presentamos (1).
La presentación clínica oftalmológica más frecuente es la presencia de un granuloma periférico, ocurriendo en hasta un 50% de los casos, seguido por el granuloma de polo posterior en un 25% y por una endoftalmitis crónica en otro 25%. Apreciamos en el fondo de ojo un granuloma de polo posterior asociado a vitritis, edema macular y brida del granuloma a papila y a retina que son los signos clínicos más frecuentes descritos en la literatura. No es frecuente la aparición de uveítis anterior, salvo en algunos cuadros clínicos por un fenómeno de spill-over. La pérdida de visión es normalmente, hasta en un 80% de los casos, menor o igual a 20/40 en el momento del diagnóstico (0,35 en este caso) (1).
Ante la sospecha de TO se realizan las pruebas de diagnóstico de certeza. Estas son la búsqueda de anticuerpos antitoxocara en suero, humor acuoso o vítreo. Realizamos ELISA para la determinación de estos anticuerpos en suero, siendo positivos para una IgG > 1,10 (1.28 en este paciente), no siendo por lo tanto imprescindible la detección en humor acuoso o vítreo.
El diagnóstico diferencial debe realizarse fundamentalmente con la retinopatía del prematuro, vitreoretinopatía familiar exudativa, enfermedad de Coats, enfermedad del vítreo primario hiperplásico persistente, papilitis de etiología desconocida (2).
Los tratamientos aceptados para la TO son los corticoides sistémicos, los antiparasitarios y la vitrectomía fundamentalmente si existe desprendimiento de retina por las tracciones vitreoretinianas. Sin embargo no hay acuerdo en cuanto a la pauta o la necesidad del tratamiento antiparasitario. Encontramos en la literatura pacientes tratados sin albendazol (3,4) y series de casos donde se utiliza el albendazol combinado con corticoides sistémicos e incluso se utiliza en pautas de larga duración tras la resolución del cuadro para evitar recidivas. En algunos de los casos referenciados se realizó vitrectomía como parte del tratamiento (3-5). Es conveniente advertir acerca de las medidas ambientales de convivencia, higiene y estado vacunal de los animales domésticos.
En este paciente hemos decidido la terapia combinada y de instauración simultánea de corticoides y albendazol, mejorando clínica y angiográfica, sin recidiva del mismo tras 18 meses de la instauración del tratamiento.
BIBLIOGRAFÍA
-
Jay M. Stewart, Leo D P Cubillan, Emmett T Cunningham JR. Prevalence, clinical features, and causes of vision loss among patients with ocular toxocariasis. Retina 2005; 25: 1005-1013.
-
Shields JA. Ocular toxocariasis: a review. Surv Ophthalmol 1984; 28: 361-381.
-
Gómez L, Rueda T, Pulido C, Sánchez-Román J. et col. Toxocariasis ocular. A propósito de un caso, Arch Soc Esp Oftalmol 2007; 83: 49-52.
-
Montesinos Ventura BM, Delgado Miranda JL, Ayala Barroso E, Álvarez Marín J, Hernández Díaz M, Delgado Estevez JL, Abreu Reyes P. Toxocariasis ocular. A propósito de un caso. Arch Soc Canar Oftal 2000; 11: 48-53.
-
Sung-Pyo Park, Inwon Park, Hyun-Young Park H, Soo-Ung Lee, Sun Huh, Magnaval Jean-François. Five cases of ocular toxocariasis confirmed by serology. The Korean Journal of Parasitology 2000; 38: 267-273.