CAPÍTULO X
PATOLOGÍA INFLAMATORIA DE LA ÚVEA
J. García Feijóo, R. Cuińa Sardińa, J.M. Benítez del Castillo
III. UVEÍTIS POSTERIORES
IV. PANUVEÍTIS
Con la BMU podemos estudiar perfectamente el cuerpo ciliar, la cámara posterior, y la base del vítreo, esto nos permite apreciar los cambios que acontecen en estas zonas durante las uveítis y su evolución con el tratamiento. En estos cuadros son frecuentes las complicaciones como cataratas secundarias, sinequias y la propia inflamación que impiden una correcta visualización del cuerpo ciliar y las áreas periféricas de la retina y el vítreo; en estos casos, la BMU permite examinar correctamente estas áreas (FIG 10.1). Aunque todavía no existen métodos bioultrasónicos totalmente objetivos para valorar la inflamación vítrea, puede proporcionar una información muy importante sobre su estado.
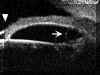
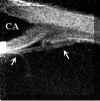
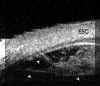
FIGURA 10.1: Uveítis anterior. En casos como este en los que existe una inflamación importante del polo anterior (la fecha grande en la cámara anterior indica células inflamatorias) con sinequias y una membrana pupilar (flechas), la BMU puede ayudarnos a conocer el estado de la base del vítreo. CA: Cámara anterior. CRIST: Cristalino. (I.C.)Debido a la complejidad de estas patologías vamos a citar principalmente hallazgos generales, ya que cada cuadro específico puede tener además alteraciones propias.
Dentro de ellas vamos a considerar cuatro grandes grupos siguiendo la clasificación del International Uveitis Study Group1:
1.- Uveítis anteriores.
2.- Uveítis intermedias.
3.- Uveítis posteriores.
4.- Panuveítis.
I. UVEÍTIS ANTERIORES
Con el término uveítis anterior nos referimos a aquellas uveítis con afectación prácticamente limitada al segmento anterior del ojo.
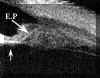
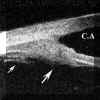
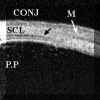
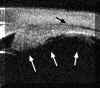
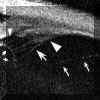
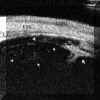
Gentile (1996)2 encontró que las uveítis anteriores pueden producir un engrosamiento localizado (FIG 10.2) y quistes del cuerpo ciliar (FIGS 10.3 y 10.4). El estudio de la inflamación existente en la cámara posterior permite además localizar depósitos inflamatorios y detectar sinequias posteriores en formación (FIGS 10.4, 10.5A y 10.5B). En el caso de las uveítis asociadas a las espondilitis anquilosantes, este engrosamiento se relaciona con la intensidad de la uveítis y con la duración del cuadro sin tratamiento, siendo mayor en los 180ş inferiores3,4. Este engrosamiento puede desplazar la raíz del iris, que además pierde su configuración rectilínea adoptando una concavidad anterior (FIGS 10.6, 10.7 y 10.8) y pudiendo llegar a borrar el sulcus (FIG 10.9)3,4. Con la instauración del tratamiento adecuado estos cambios revierten. En los casos más severos, especialmente en las uveítis relacionadas con espondilitis también pueden existir exudados sobre el cuerpo ciliar y la pars plana (FIG 10.8, 10.9) así como áreas de despegamiento coroideo posiblemente de origen exudativo (FIGS 10.10 y 10.11). Los exudados tienen una reflectividad media con un aspecto heterogéneo y al principio tienden a depositarse sobre las fibras zonulares y la superficie del cristalino realzándolas y haciéndolas más ecogénicas (FIGS 10.12 y 10.13). En ocasiones los situados sobre la pars plana adoptan un aspecto similar a los que se encuentran en las uveítis intermedias (FIG 10.14).
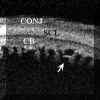
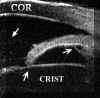
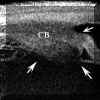
FIGURA 10.2: Uveítis anterior. Área de engrosamiento del cuerpo ciliar (flechas). La flecha grande seńala zonas de actividad inflamatoria en el vítreo. (I.C.) FIGURA 10.3: Uveítis anterior. Sección transversal del cuerpo ciliar en un paciente con uveítis anterior idiopática en la que se aprecia un quiste. CONJ: Conjuntiva. SCL: Esclera. CB: Cuerpo ciliar. (I.C.) FIGURA 10.4: Uveítis anterior. Corte radial. Cuando existen sinequias posteriores (punta de flecha) se puede producir como en este caso un bloqueo pupilar relativo que se manifiesta por la convexidad anterior del iris. También se aprecia un quiste del cuerpo ciliar (flecha). (I.C.) FIGURA 10.5a: Uveítis anterior. Corte radial. Bloqueo pupilar relativo con sinequias posteriores entre el iris y la cápsula del cristalino (donde existen también depósitos inflamatorios) y entre el cuerpo ciliar y el iris (flechas). El punteado que existe en la cámara anterior (flecha pequeńa) nos indica la presencia de células (Tyndall). COR: Córnea. (I.C.) FIGURA 10.5b: Uveítis anterior. Corte radial. En la zona temporal inferior se aprecian depósitos inflamatorios sobre la cápsula anterior del cristalino (flecha). El aumento de la cámara posterior en este paciente se hace a expensas de dos mecanismos, el bloqueo pupilar relativo y el engrosamiento ciliar hacia la zona posterior que desplaza también el plano zonular (flecha grande). (I.C.) FIGURA 10.6: Uveítis anterior. Engrosamiento marcado del cuerpo ciliar (flechas) en caso de UA con espondilitis ankilosante (EA) que llega a desplazar el iris (flecha pequeńa). Sobre el vértice posterior del cuerpo ciliar se pueden aprecia exudados inflamatorios. La exploración corresponde al momento del diagnóstico de un brote previamente a la instauración del tratamiento. CB: Cuerpo ciliar. (I.C.) FIGURA 10.7: Uveítis anterior. En ocasiones el engrosamiento del cuerpo ciliar produce además una disminución de la cámara anterior contactando el epitelio pigmentario iridiano con el cuerpo ciliar y el cristalino (flechas). El iris forma en estos casos una curva con concavidad anterior. EP: Epitelio pigmentario. (I.C.) FIGURA 10.8: Uveítis anterior. Reconstrucción del cuerpo ciliar y la retina periférica de un paciente con EA. El cuerpo ciliar "hinchado" contacta con el epitelio pigmentario del iris disminuyendo la cámara posterior. Se puede apreciar la existencia de exudados inflamatorios sobre el cuerpo ciliar (flecha blanca pequeńa). Los exudados sobre la pars plana son más heterogéneos y los depositados a lo largo de las fibras orbiculo-ciliares las realzan haciéndolas hipereflectivas. Aunque los exudados poseen una reflectividad similar a la del cuerpo ciliar, el epitelio pigmentario ciliar (flecha negra) nos sirve de referencia para delimitarlos.La flecha negra pequeńa seńala el recto inferior. SCL: Esclera. CB: Cuerpo ciliar. (I.C.) FIGURA 10.9: Uveítis anterior. En algunos pacientes el aumento de volumen del cuerpo ciliar llega a colapsar la cámara posterior en las zonas en las que el cuerpo ciliar incrementa su tamańo (flecha grande). La fecha pequeńa indica exudación sobre el cuerpo ciliar.CA: Cámara anterior. (I.C.) FIGURA 10.10: Uveítis anterior. Efusión coroidea de pequeńo tamańo en un paciente con EA y UA (flecha negra). CONJ: Conjuntiva. SCL: Esclera. M: Músculo. PP: Pars plana. (I.C.) FIGURA 10.11: Uveítis anterior. Efusión coroidea en otro paciente con EA y UA (flecha negra). El cuerpo ciliar está engrosado y existen depósitos inflamatorios sobre la pars plana y las fibras zonulares (flechas). (I.C.) FIGURA 10.12:Uveítis anterior. Los depósitos inflamatorios en las fibras zonulares facilitan su identificación. En este caso podemos seguir un grupo de ellas desde su origen en la zona posterior de la pars plicata hasta su inserción en la cápsula anterior (flechas). CA: Cámara anterior. (I.C.) FIGURA 10.13: Uveítis anterior. Cuando los depósitos se producen también sobre la cápsula del cristalino la realzan y podemos distinguirla aun en áreas perpendiculares al haz de ultrasonidos (flechas pequeńas). Además podremos reconocer las fibras zonulares de distintos orígenes, orbiculocapsulares (flechas medianas), ciliocapsulares posteriores (flecha grande)y cilioecuatoriales (punta de flecha). La punta de flecha grande seńala un acumulo inflamatorio. (I.C.) FIGURA 10.14:Uveítis anterior. En algunos casos de UA asociada a EA, los depósitos inflamatorios sobre al pars plana (flechas negras) y en la base del vítreo adoptan una morfología similar a los encontrados en las uveítis intermedias (flechas blancas). CC: Cuerpo ciliar. SCL: Esclera. (I.C.)
En resumen, el estudio bioultrasónico de la morfología del iris y de la cámara posterior de estos pacientes ha determinado que en las uveítis anteriores podemos encontrar las siguientes alteraciones:
1. Desplazamiento anterior del iris (convexidad anterior), en los casos en que se establece un bloqueo pupilar absoluto o relativo. (FIGS 10.4 y 10.5A).
2. Desplazamiento posterior del iris (concavidad anterior), en los casos en los que existe un gran engrosamiento del cuerpo ciliar que llegue a alterar la morfología de la raíz del iris. (FIGS 10.6, 10.7 y 10.8).
3. Aumento de la cámara posterior. Este hecho puede estar ligado al bloqueo pupilar o relacionarse con un aumento del cuerpo ciliar hacia la zona posterior sin que afecte al raíz del iris. En estos caso se produce además un desplazamiento posterior de los procesos ciliares y de las fibras zonulares que nacen en ellos (FIGS 10.4, 10.5A y 10.5B).
4. Disminución de la cámara posterior. Relacionado con el crecimiento ciliar anterior o hacia el plano pupilar (FIGS 10.6, 10.7, 10.8, 10.9).
II. Uveítis intermedias
En las uveítis intermedias la inflamación afecta primariamente al vítreo periférico. Además de las pars planitis, dentro de las patologías asociadas de este tipo de uveítis destacan la sarcoidosis y la esclerosis múltiple.
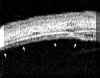
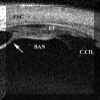
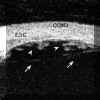
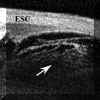
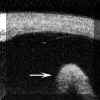
Las pars planitis se definen por la existencia de exudados sobre la pars plana y/o la ora serrata que pueden adoptar la configuración típica de bancos de nieve. El equivalente bioultrasónico del banco de nieve clínico es una masa de reflectividad media-alta mas o menos homogénea que aparece en la localización típica (FIGS 10.15 y 10.16)5,6. Otros hallazgos bioultrasónicos en las pars planitis son masas más heterogéneas de diferentes tamańos y formas (FIG 10.17). Las condensaciones adoptan en ocasiones forma de tractos o bandas de ecogenicidad media o alta (FIG 10.18, 10.19). Aunque pueden encontrarse en el seno del vítreo, estos tractos forman frecuentemente "puentes" entre acúmulos inflamatorios de mayor tamańo o bien siguen el trayecto de las fibras orbiculociliares reflejando los depósitos inflamatorios situados sobre ellas que las hacen mas ecogénicas (FIGS 10.18 y 10.19). Finalmente también puede existir un refuerzo de la línea hiperreflectiva que representa la interfase vítreo-epitelio pigmentario (FIG 10.20).
FIGURA 10.15:Pars planitis. Sección transversal de la pars plana. Aspecto bioultrasonográfico de un banco de nieve típico (flechas). Su reflectividad es media y homogénea. ESC: Esclera. EP: Epitelio pigmentario. BAN: Banco de nieve. (I.C.) FIGURA 10.16: Pars planitis. Corte radial. Banco de nieve con tractos hacia el cuerpo ciliar, la retina periférica y el vítreo (flecha). C.CIL: Cuerpo ciliar ESC: Esclera. EP: Epitelio pigmentario. BAN: Banco de nieve. (I.C.) FIGURA 10.17: Pars planitis. Masa heterogénea en la pars plana que corresponde a una bola de nieve. Desde la masa existen tractos hacia la retina y la pars plana (flechas). ESC: Esclera. (I.C.) FIGURA 10.18:Pars planitis. Condensaciones vítreas y tractos (flechas) que parten desde una masa inflamatoria situada sobre la ora y la pars plana (flecha grande). La punta de flecha seńala el epitelio pigmentario. CONJ: Conjuntiva. CC: Cuerpo ciliar. ESC: Esclera. (I.C.) FIGURA 10.19: Pars planitis. Los depósitos situados a lo largo de las fibras zonulares nos permiten distinguirlas, en este caso se trata de fibras orbiculociliares (flechas). También existen depósitos de pequeńo tamańo sobre la pars plana en forma de grumos (puntas de flecha). CONJ: Conjuntiva. CC: Cuerpo ciliar. ESC: Esclera. (I.C.) FIGURA 10.20: Pars planitis. Cuando los depósitos inflamatorios forman una capa fina sobre la pars plana pueden simular un engrosamiento del epitelio pigmentario (flecha). También existe inflamación vítrea (punta de fecha). ESC: Esclera. (I.C.)
III. Uveítis posterior
Las uveítis posteriores son cuadros caracterizados por la afectación del segmento posterior del ojo, pueden afectar predominantemente la retina (retinitis) o la coroides (coroiditis) con una alteración vítrea variable.
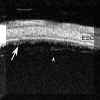
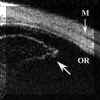
En este caso los hallazgos bioultrasónicos van a relacionarse con la intensidad de la afectación vítrea. Generalmente los hallazgos son inespecíficos y encontraremos áreas localizadas de acúmulos vítreos de ecogenicidad heterogénea y/o condensaciones en forma de tractos o bandas (FIG 10.21). Normalmente estas condensaciones no van a adoptar el aspecto homogéneo y compacto que tienen los exudados encontrados en las uveítis intermedias pero pueden ser indistinguibles de los exudados heterogéneos que existen en las uveítis intermedias. Las bandas o tractos se encuentran en el seno del vítreo si bien, al igual que en las uveítis intermedias pueden ser expansiones procedentes de los grandes acúmulos hacia otro acúmulo, hacia el cuerpo o los procesos ciliares o hacia la retina (FIG 10.22).
FIGURA 10.21: Uveítis posterior. Paciente diagnosticado de toxoplasmosis. En la base del vítreo se aprecian tractos de ecogenicidad media-alta que podrían relacionarse con condensaciones de fibras colágenas (flecha). El punteado hiperreflectivo corresponde a células inflamatorias. OR: Ora serrata. M: Músculo. (I.C.) FIGURA 10.22:Uveítis posterior. Sarcoidosis. Tractos en vítreo (flecha) y realce de las fibras orbiculociliares. ESC: Esclera. (I.C.)Lógicamente estos hallazgos son más evidentes durante la fase activa de la enfermedad.
IV. Panuveítis
Las panuveítis afectan a todos los segmentos oculares. En estos casos pueden encontrase hallazgos similares a los encontrados en los distintos tipos de uveítis que hemos considerado previamente (FIG 10.23A). La BMU también puede utilizarse para evaluar la respuesta a las inyecciones de triamcinolona intravítrea utilizada en casos seleccionados de uveítis no infecciosa (panuveítis, uveítis posterior e intermedia)8 (FIGS 10.23A y 10.23B).
FIGURA 10.23a: Panuveítis idiopática. En este caso se aprecia un conglomerado heterogéneo en el vítreo anterior (flecha). ESC: Esclera. (I.C.) FIGURA 10.23b:Panuveítis idiopática. 10 días después de la inyección de triamcinolona intravítrea el vítreo se ha aclarado. El deposito de triamcinolona se aprecia como un ovalo hiperreflectivo (flecha). (I.C.)
BIBLIOGRAFÍA
1. Bloch-Michel E, Nussenblatt RB: International Uveitis Study Group recommendations for the evaluation of intraocular inflammatory disease. Am J Ophthalmol 1987; 103: 134-235.
2. Gentile RC, Liebman JM, Tello C, Stegman Z, Weissman SS, Ritch R. Ciliary body enlargement and cyst formation in uveitis. Br J Ophthalmol 1996; 80: 895-899.
3. García Feijóo J, Cuińa Sardińa R., Benítez del Castillo JM, Arias Puente A, Andrés Simón MV, García Sánchez J. UBM in anterior uveitis associated with ankylosing spondylitis. Ophthalmol Vis Sci 1997; 38: S525.
4. García Feijóo J, Benítez del Castillo JM. Biomicroscopia ultrasónica en las uveítis anteriores de las espondilitis anquilosantes. LXXIII Congreso de la Sociedad Espańola de oftalmología. Granada. Septiembre 1997.
5. García Feijóo J, Martín Carbajo M, Benítez del Castillo JM, García Sánchez J. Ultrasound biomicroscopy in pars planitis. Am J Ophthalmol 1996; 121: 214-215.
6. García Feijóo J, Martín Carbajo M, Benítez del Castillo JM, García Sánchez. Utilidad de la biomicroscopia ultrasónica en la pars planitis. LXXII Congreso Sociedad Espańola Oftalmología. Madrid, Octubre 1996.
7. García Feijóo J, Martín M, Benítez del Castillo JM, García Sánchez J. Clinical use of the ultrasound biomicroscopy in patients with pars planitis. Invest Ophthalmol Vis Sci 1996; 37: S366.
8. Benítez del Castillo JM, García Feijóo J, del Río Novo T, Cuińa Sardińa R, García Sánchez J. Treatment of uveitis with intraocular triamcinolone acetonide. Ophthalmol Vis Sci 1998; 39: S612.