
21 QUERATOCONO
Elío Díez-Feijóo
![]() INTRODUCCIÓN
INTRODUCCIÓN
![]() CUADRO CLÍNICO Y DIAGNÓSTICO
CUADRO CLÍNICO Y DIAGNÓSTICO
![]() TRATAMIENTO CON LENTES DE CONTACTO
TRATAMIENTO CON LENTES DE CONTACTO
![]() PROBLEMAS CON LAS LENTES RÍGIDAS
PROBLEMAS CON LAS LENTES RÍGIDAS
![]() ALTERNATIVAS TERAPÉUTICAS
ALTERNATIVAS TERAPÉUTICAS
![]() 1. INTRODUCCION
1. INTRODUCCION
El nacimiento de las primeras LC está estrechamente unido a la corrección del queratocono (QC), desde que en 1888 Kalt presentó sus experiencias en la aplicación de lentes de vidrio para la corrección de esta enfermedad.
En la actualidad las LC son el método de elección del oftalmólogo en el manejo de la enfermedad y el queratocono. supone la indicación más importante y frecuente de adaptación en la contactología clínica. Mediante su corrección se obtienen mejorías visuales en pacientes jóvenes que pueden llegar a padecer cierto grado de incapacidad.
Existen sin embargo dificultades particulares que no son habituales en el ejercicio de la contactología, relacionados con las grandes cuestiones que rodean a la enfermedad: edad del comienzo, diagnóstico, adaptación ideal, tiempo de evolución, complicaciones, etc. En los últimos años han podido despejarse algunas de estas cuestiones. Las que se refieren al conocimiento y evolución de los cambios en la superficie corneal se detectan mediante el análisis de la topografía corneal (videoqueratoscopio) (1). Sin embargo el desarrollo de nuevas actividades de la oftalmología como la cirugía refractiva corneal han despertado el interés creciente por establecer un diagnóstico cierto. En la selección de pacientes que serán operados frecuentemente la videoqueratoscopia confirma la enfermedad en casos de sospecha clínica, pero plantea dudas en hallazgos casuales especialmente cuando se trata de miopes portadores de LC (2).
![]() 2. CUADRO CLINICO Y DIAGNOSTICO
2. CUADRO CLINICO Y DIAGNOSTICO
El queratocono se caracterizada por la ectasia progresiva del área central o paracentral de la córnea que origina un astigmatismo miópico irregular y disminución de la agudeza visual. Afecta en la mayoría de los casos a ambos ojos pero su presentación y evolución es asimétrica. En el curso de la enfermedad puede observarse signos de adelgazamiento y opacidades corneales.
La tasa de prevalencia es muy variable y puede tomarse como referencia 54’5 casos por cada 100.000 habitantes con una incidencia de 2 casos nuevos por año (3).
Como sucede en cualquier enfermedad evolutiva los signos y síntomas que se presentan en el queratocono se expresan en una gradación continua que va desde la casi normalidad hasta alteraciones extremas.
El síntoma "conductor" es siempre la disminución de la visión o distorsión de las imágenes en un paciente joven.
El picor y consiguiente frotamiento ocular está presente en más de la mitad de los pacientes y puede ser más evidente como síntoma puente con enfermedades asociadas, como atopia (4). Este síntoma podría ser un obstáculo para la adaptación de una LC. pero sin embargo por lo general el picor disminuye o desaparece cuando se consigne una adaptación tolerable.
El diagnóstico de sospecha en los casos iniciales se basa en la exploración convencional: refracción, retinoscopía y queratometría.
El defecto refractivo más frecuente es el astigmatismo miópico irregular asociado o no a un componente esférico. La retinoscopia resulta difícil de interpretar por el fenómeno denominado "sombras en tijera" (5). La agudeza visual puede mejorar con corrección óptica pero no llega a la normalidad ni a la conseguida utilizando el agujero estenopeico. Generalmente la impresión diagnóstica puede confirmarse mediante la queratometria, que pone de manifiesto dos datos característicos distorsión en las miras e incremento de la curvatura o poder dióptrico corneal.
Se ha de sospechar un queratocono cuando en un paciente joven existe un astigmatismo miópico, la agudeza visual corregida está limitada y el defecto es evolutivo, con discordancia entre la refracción objetiva y la subjetiva. |
La queratometría sirve como guía convencional del avance del queratocono y muestra una clara correlación con el cuadro clínico observado en la lámpara de hendidura. Cuando la curvatura corneal es superior a 52 dioptrias más del 60% presentan anillo de Fleischer y estrías de Vogt (6). Igualmente supone la primera referencia para la adaptación de una LC y anuncia la menor o mayor dificultad de conseguirlo (Tabla 1).
Las limitaciones propias de la queratometria pueden superarse mediante el análisis de la topografía corneal. La videoqueratoscopia descubre características especificas que diferencian una córnea normal de una córnea cónica (2) (Tabla 2)
• Presencia de su área de mayor potencia dióptrica, rodeada de áreas concéntricas con disminución del poder dióptrico.
• Asimetría entre el poder dióptrico corneal superior e inferior.
• Asimetría de los ejes radiales de mayor curvaturas encima y debajo del meridiano horizontal.
Estos rasgos específicos de la topografía corneal y la aplicación de índices cuantitativos de Rabinowitz (7) facilitan el diagnóstico precoz y establecen diferencias con otras alteraciones de la córnea.
El análisis de la topografía corneal nos proporciona información de la forma, localización y tamaño de la ectasia. Nos ayuda a planear la adaptación de la primera LC de prueba y a valorar el grado de excentricidad corneal, los cambios y evolución del queratocono.
La topografía corneal permite los diagnósticos precoz y diferencial del queratocono, además de proporcionar información para el planteamiento terapéutico. |
La mayoría de las ectasias muestran conos periféricos que afectan a uno o dos cuadrantes inferiores y un porcentaje menor son conos centrales o en pajarita ("bow-tie") asimétricos con una alteración mayor de la zona inferior. Estos patrones topográficos se corresponden con los descritos por Perry (8) como orientación para la adaptación de la lente según la deformación fuera oval (periférica) o redonda "pezón" (central) (2).
La LC cumple también una función en el diagnóstico de la enfermedad:
• La adaptación de una lente rígida, aplanando la zona central mejorará la visión no corregida, en niños con QC donde se podía sospechar una ambliopia.
• En casos de difícil diagnóstico con exploraciones convencionales la colocación de una LC facilita la observación de la estrías de Vogt cuando se trata de un queratocono verdadero.
![]() 3. TRATAMIENTO CON LENTES DE CONTACTO
3. TRATAMIENTO CON LENTES DE CONTACTO
3.1. Métodos y complicaciones
El tratamiento o corrección del QC varia dependiendo del estadio de evolución. En los casos muy iniciales las gafas y las lentes hidrofílicas pueden permitir una buena visión corregida. Cuando la enfermedad avanza resulta difícil conseguir una corrección útil con cristales, sin embargo puede ser necesaria en algunos pacientes como método alternativo cuando surgen problemas con las LC, especialmente cuando hay una miopía asociada. (6)
La LC es el tratamiento de elección en el 80% de los pacientes pero no existe una lente única eficaz para todos los queratoconos, se hace necesario manejar diferentes diseños y materiales en el curso de la evolución, incluso en un mismo paciente (9, 10). La cirugía debe recomendarse solamente cuando las lentes no son toleradas, no se pueden adaptar o no se logra una función visual aceptable.(11)
La lente de contacto es el tratamiento adecuado para el 80% de los queratoconos, pero son necesarias dedicación y experiencia. |
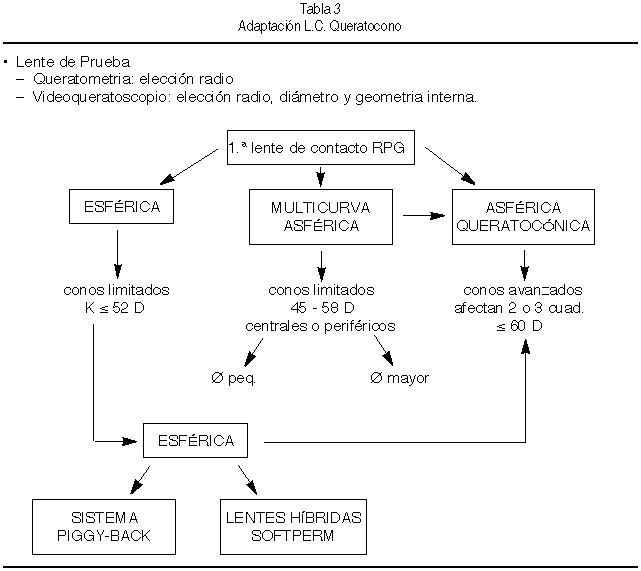
Describiremos a continuación los problemas de adaptación y complicaciones que surgen en el manejo de las lentes que con mayor frecuencia aplicamos a la corrección del queratocono (Tabla 3).
3.2. Lentes rígidas permeables
Las lentes rígidas permeables a los gases (RPG) constituyen la mejor indicación, al reemplazar la superficie irregular de la córnea cónica por la superficie óptica regular de la LC. Este objetivo plantea el reto de adaptar con una misma lente de forma simultánea el área central curva y las zonas más planas que la rodean consiguiendo una buena relación lente-córnea.
Las lentes rígidas permeables constituyen la indicación de elección para la mayor parte de los queratoconos. |
El método de adaptación clásico se basa en el valor de la queratometría (K corneal) para la selección de la lente de prueba, sin embargo nos ayudará a evitar errores y futuros problemas, una información más completa basada en cinco parámetros(12) (Figura 1).
• Curvatura y toricidad del ápex
• Excentricidad
• Localización del ápex
• Area afectada
• Adelgazamiento corneal
El conocimiento de estos datos nos guiará hacia la elección de una lente de geometría interna adecuada a la evolución y morfología de la ectasia. La adaptación definitiva debe ser valorada por el comportamiento de la lente en el ojo, observando mediante los patrones de fluoresceina, aclaramientos y apoyos.
El objetivo de una buena adaptación de lentes RPG en el queratocono debe reunir las siguientes características:
1. Ausencia de erosiones epiteliales apicales producidas por la lente
2. Máxima agudeza visual sin anomalías acomodativas
3. Desplazamientos de la lente con el parpadeo aproximadamente 1 mm.
4. Parpadeo completo
5. Porte con comodidad durante 10 horas diarias.
3.2.1. Dificultades de adaptación de las lentes de contacto rígidas
El problema principal de la lente RPG en el queratocono es adaptar a un área central asférica del cono, una curva base esférica de la LC. Como resultado se establece una relación en 3 patrones:
• Adaptación de lente plana (Figura 2) se apoya excesivamente en el centro sobre el área del cono. La visión puede ser buena temporalmente, pero el traumatismo continuo provoca daño epitelial, cicatrización apical, limitación de la tolerancia y riesgo de mayor evolución.
• Adaptación de lente curva o cerrada (Figura 3): La lagrima queda bloqueada en el centro de la lente, con un intercambio escaso y formación de burbujas al parpadear. La agudeza visual es mala y puede originarse daño epitelial y edema (Figura 4, 5)
• Adaptación paralela (Figura 6). La relación lente-córnea es adecuada produciendo un aclaramiento apical con mínimo apoyo dividido en "3 puntos" centro y perifería:
Cuando el queratocono es inicial o moderado y su extensión limitada 1 o 2 cuadrantes puede conseguirse esta adaptación con lentes esféricas convencionales o bien multicurvas con bandas periféricas de aplanamiento en situaciones de conos moderados. En estos casos debe valorarse la localización del cono:
• Central: (Figura 7, 7’) Adaptación centrada en la córnea con lentes de diámetro y zona óptica pequeña y bandas periféricas anchas y planas, que se ajustan a una curvatura equivalente a la córnea normal.
• Periférico: (Figura 8, 8’) La lente presentará una clara tendencia a desplazarse hacia el vértice del cono, pudiendo mantenerse inmóvil en el tercio corneal inferior. Cuando la ectasia no es muy avanzada puede corregirse intentando el posicionamiento subpalpebral con lentes de diámetro y zona óptica mayor y curva base plana sobre la hemicórnea superior.
En queratoconos muy avanzados, la técnica de adaptación debe basarse más en los apoyos periféricos donde existe menor adelgazamiento y evitar las abrasiones centrales. Este método resulta difícil de conseguir sin que el excesivo apoyo en los bordes de la lente no provoque un bloqueo del intercambio lagrimal al intentar reducir el movimiento para no causar intolerancia. En estas situaciones, las lentes de geometría asférica consiguen un leve apoyo central y mantienen la uniformidad de los apoyos periféricos.
Las lentes asféricas proporcionan un patrón fluoresceínico uniforme, con un levantamiento axial que impide el embolsamiento de fluoresceína paracentral. En los casos de queratocono central se obtiene además una función visual buena y estable.
Las dificultades en la adaptación de las lentes asféricas aparecen en los conos excéntricos, principalmente en los conos inferiores debido al descentramiento inferior que provoca una agudeza visual inestable y la visión de halos. Con la lente asférica el patrón fluoresceínico es aceptable pero la visión está claramente reducida con respecto a las lentes RGP esféricas. Otros problemas de adaptación relacionados con las lentes asféricas son la escasa disponibilidad de radios curvos, el menor es de 6’80 mm y diámetros relativamente grandes (9’35 y 9’85 mm).
En córneas con excentricidades muy altas por QC avanzados adaptaremos lentes con valores de aplanamiento de 0’9 a 1’4. Para estos casos, Zeiss dispone de una lente queratocónica especial con radios desde 5’50 mm. Otra ventaja importante es la alta permeabilidad de los nuevos materiales (copolímero de metacritato fluorsilicona) DK = 100. Estos materiales son además resistentes y con buena estabilidad de forma.
3.2.2. Complicaciones
Las erosiones corneales recidivantes son muy frecuentes en pacientes con queratocono, aún existiendo una adaptación óptima (Figura 9) (13). Se observa la tinción epitelial en la región del cono, en forma de punteado o "remolino". Generalmente es asintomático, no progresa y no hace necesario el cambio de lente. Sin embargo en algunos pacientes puede llegar a disminuir el tiempo de porte confortable cuando coincide con un aclaramiento inadecuado en la zona central. En estos casos debe disminuirse el diámetro de la zona óptica corrigiendo también la nueva relación entre la curva base y las curvas periféricas.
La nubécula corneal puede presentarse como forma reticular (Figura 10), caracterizada por una cicatriz con aspecto de malla localizada en el estroma de la zona apical del cono. Esta alteración está relacionada con el curso evolutivo de la enfermedad y no necesariamente con el uso de LC. Otra nubécula diferente es la forma difusa que afecta al estroma anterior y es debida al traumatismo continuo que provoca la lente sobre el epitelio corneal y el estroma superficial. Se observa con mayor frecuencia en pacientes que mantienen una adaptación plana y aunque suele ser asintomática con escasa repercusión en la visión, puede asociarse a fragilidad epitelial sobre la lesión e intolerancia al uso de la lente (Figura 11).
El nódulo corneal es una alteración característica de los pacientes con mucho tiempo de uso de LC para la corrección del queratocono. Se manifiesta como una lesión nodular, sobreelevada debida a cambios en el microvilli epitelial provocado por el traumatismo de la lente, y motiva limitación en las horas de porte o intolerancia. (Figuras 12, 13).
Estos nódulos corneales han sido incluidos dentro de las indicaciones de queratoplastia, sin embargo, al suspender el uso de LC durante algunos meses se aplanan. En 1991 Moodaley (14) propuso el tratamiento mediante queratectomía superficial. Estas técnicas pueden realizarse mediante desbridamiento mecánico o con aplicación de láser excimer terapéutico (PTK) (15, 16). (Figura 14)
En la selección de los pacientes para realizar PTK debe valorarse el grado de evolución del queratocono (adelgazamiento) (Figura 15) y las expectativas de readaptación de una LC. Esta nueva adaptación ha de ajustarse con patrones de mayor aclaramiento central aún renunciando a una agudeza visual perfecta.
![]() 4. FRACASO DE LA LENTE DE CONTACTO RIGIDA
4. FRACASO DE LA LENTE DE CONTACTO RIGIDA
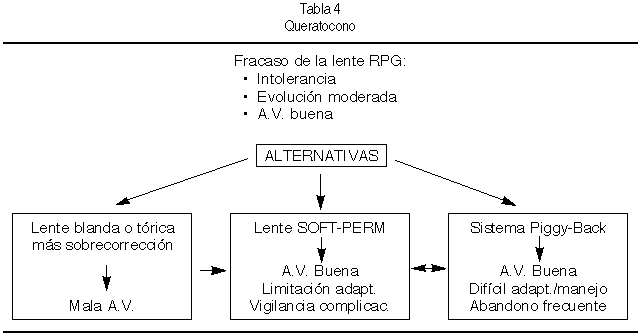
La intolerancia al porte de una lente RPG que presentan algunos pacientes puede ser motivada por diferentes causas o situaciones describiéndose las más frecuentes (Tabla 4).
4.1. Adaptación y relación córnea-lente aceptable
A pesar de la buena adaptación teórica, la excesiva sensibilidad al material rígido es la causa de la intolerancia. Estos casos están relacionados con rasgos de personalidad ansiosa, descrita en pacientes con queratocono. (17) o enfermedades asociadas como atopia. Suponen un pequeño porcentaje entre los pacientes con Qc. y deben probarse diferentes tipos de lentes hasta conseguir mayor comodidad. Estos pacientes en estadios iniciales o moderado de la enfermedad, deben ser informados sobre la necesidad de utilizar una LC en el 40% de los casos, para alcanzar una buena agudeza visual, después de realizada la queratoplastia (10). La corrección a de plantearse con lentes que permitan mayor comodidad, generalmente desde las primeras adaptaciones: queratocono. inicial o moderado.
4.2. Adaptación insatisfactoria de la lente rígida
A la dificultad general de manejo de los pacientes con queratocono. se añaden aspectos individuales como: hendidura pequeña, tono palpebral elevado que impide un porte cómodo provocado por la inestabilidad de la lente y desplazamientos frecuentes que ocasionan erosiones epiteliales y visión fluctuante. En este segundo grupo se encuentran los pacientes con conos moderados que ya mostraban problemas de confort y limitación horaria en el uso de la lente o bien pacientes que han "soportado" una adaptación mantenida, después de fases de evolución de la ectasia.
4.3. Evolución del queratocono
Cuando la ectasia progresa, se observan unos cambios en la topografía corneal (Figura 16):
* aumento de la curvatura apical;
* aumento de la extensión (3 cuadrantes afectados), y en la biomicroscopia (Figura 17):
* alteraciones de la transparencia corneal: leucomas, adelgazamiento.
Estos hallazgos limitan las posibilidades de adaptación, obteniendo resultados visuales insuficientes. Después del intento de diferentes lentes, el tratamiento de elección en estos casos es la queratoplastia.
![]() 5. ALTERNATIVAS TERAPÉUTICAS
5. ALTERNATIVAS TERAPÉUTICAS
En las dos primeras situaciones –cuando no existen alteraciones corneales que justifique la realización de una queratoplastia–, debe intentarse la adaptación de lentes o sistemas alternativos que permitan tolerancia-confort sin renunciar a la agudeza visual conseguida con la lente rígida.
La queratoplastia en el queratocono da lugar a buenos resultados anatómicos, pero con frecuencia se acompañan de fuertes ametropías residuales. |
Estas alternativas, nos ofrecen tres opciones principales:
1. Lentes hidrofílicas, tóricas con o sin sobrecorrección.
2. Lentes híbridas: SOFT-PERM
3. Combinación de lente blanda y rígida permeable al gas: Piggy-Back
5.1. Lentes hidrófilas tóricas
Cuando no podemos adaptar una lente rígida las lentes hidrofílicas tóricas son una de las alternativas en la corrección del queratocono. Los resultados son generalmente malos debido a una agudeza visual deficiente. Existe un error en la determinación de parámetros: curva base y potencia debido a la dificultad de valorar el astigmatismo en el apex del cono que necesitamos corregir con una lente tórica. Este error aumenta cuanto más descentrado está el eje visual observado en la videoqueratoscopia.
Las adaptaciones con lentes hidrofilicas o tóricas sólo en casos iniciales pueden proporcionar una agudeza visual aceptable, pero sabemos que será una corrección eventual en espera de mejores alternativas.
5.2. Lente híbrida (Soft-Perm)
5.2.1. Características
Las primeras lentes híbridas Saturn, compuestas por material PMMA y silicona y Saturn II diseñada en 1985 con una zona central de 6’5 mm. de diámetro y periferia de hidrogel, fueron empleadas en la corrección de astigmatismo irregular y queratocono, con resultados poco satisfactorios (18). Posteriores modificaciones de esta lente en 1989 dieron como resultado la lente Soft-Perm, mejorando la seguridad y tolerancia de sus predecesoras.

Realizada a partir de un material único Synergicon A, consta de una zona central permeable al gas (DK = 14) y una zona periférica hidrofílica (25% H2O) unidas en el momento de la polimerización por enlaces moleculares. Los parámetros de la lente Soft-Perm están definidos en tabla 5.
Las ventajas de este sistema se basan en combinar las propiedades del material rígido permeable al gas; corrección del astigmatismo irregular con buena agudeza visual y las de la lente blanda que aporta mayor estabilidad, comodidad y tolerancia (Figuras 18, 19).
En nuestra experiencia (17) las indicaciones de adaptación en el QC son consecuencia del fracaso en la adaptación de la lente RPG:
• Queratocono leve-moderado < 54D. sin lesiones corneales (leucomas, adelgazamientos, ...)
• Portadores de lentes blandas, esféricas o tóricas con mala agudeza visual o visión inestable
• Abandono de sistemas piggy-back por los problemas derivados de la adaptación de dos lentes.
5.2.2. Adaptación
Seleccionamos la lente de prueba en función de la toricidad corneal; con tendencia a cerrar la curva base sobre K corneal:
• < 1’5 D: curva base, igual o 0’1 mm. menor que K corneal
• 1’5 D-2’75 D: curva base 0’1-0’2 mm. menor que K corneal
• > 3 D: curva base 0’2-0’3 mm. menor que K corneal
Valoramos criterios de buena adaptación después de estabilizada la lente durante 30 minutos y con porte mínimo de 4-5 horas:
• Comodidad y centrado de la lente.
• Movimiento de 0’25 mm.-0’50 mm., comprobado al dirigir la mirada hacia arriba y con el párpado. El borde inferior de la lente se desliza sin presión sobre la conjuntiva.
• Intercambio lagrimal y ausencia de bloqueo observando mediante fluoresceina de alto peso molecular.
• Calidad óptica equivalente a una lente RGP.
5.2.3. Dificultades en la adaptación
Los primeros problemas surgen en la elección de la lente de prueba. Los parámetros de la curva base de la lente (7’1-8’1) limitan las posibilidades de adaptación en el queratocono.; más aún cuando las características de adaptación de la lente aconsejan la elección de un radio de menor curvatura que K corneal. La dificultad puede incrementarse cuando la extensión del cono afecta a 2 o 3 cuadrantes corneales, haciendo difícil evitar zonas de presión que son observadas después de horas de uso.
La valoración del patrón de adaptación exige el manejo de fluoresceina de alto peso molecular y, consecutivamente, mayor experiencia para interpretar la relación lente/córnea y el intercambio lagrimal.
La fluoresceína debe instilarse bajo la lente antes de ser colocada en el ojo para observar un alineamiento en la zona central con acumulo en el área de transición entre el material rígido e hidrofílico y el circulo periférico de la lente blanda. (Figura 20). El pequeño recorrido de la lente con el parpadeo, favorece sin duda la estabilidad y la corrección óptica pero dificulta la elección definitiva y la oxigenación corneal.
Cuando la lente se adapta plana los problemas más comunes son: excesivo movimiento , descentrado, observación de pliegues en el borde hidrofílico y contacto de la zona RPG con el ápex corneal. En una lente cerrada se observa el bloqueo lagrimal bajo la corona hidrofílica, movimiento mínimo y presión sobre los vasos conjuntivales.
Se han observado variaciones del comportamiento de la lente. Al tratarse con frecuencia de pacientes donde no hemos podido adaptar una lente rígida, puede sorprendernos la facilidad con que la lentes Soft-Perm resulta estable, tolerada y permite una visión aceptable. Esta situación puede relajarnos en las exigencias de una adaptación adecuada y la necesidad de vigilancia o seguimiento. Muchas de las complicaciones son consecuencia de una adaptación mal planteada y de las bajas condiciones del material de la lente para permitir una buena permeabilidad y oxigenación, o bien de un queratocono avanzado y también de los cambios que puede inducirse en la córnea y en la lente a corto o medio plazo.
5.2.4. Complicaciones en queratocono con lente Soft-Perm
El comportamiento cerrado de la lente puede observarse después de unas horas de uso, días o meses. El cuadro clínico se presenta como ojo rojo y molestias durante el día, después de varias horas utilizando la lente (17). Puede incluir dificultades para movilizarla y una vez retirada observamos con fluoresceína una imagen de tatuaje, que reproduce la forma interna con abrasión punteada epitelial (Figura 21, 22).
También encontramos variaciones en el mapa topográfico. Algunos pacientes recurren al uso frecuente de lubricación mediante lágrimas artificiales, pero independientemente de la tolerancia, si no reemplazamos la lente ajustando nuevamente los parámetros la falta de intercambio lagrimal y la baja permeabilidad al oxígeno del material de la lente puede ocasionar neovascularización y edema corneal.
Otras complicaciones destacables son las roturas de la lente en al zona de unión entre la parte rígida y la hidrogel y la conjuntivitis papilar gigante. Podemos resumir que la lente Soft-Perm nos permitirá adaptaciones en casos de fracaso de la lente rígida, proporcionando una buena corrección y tolerancia, como alternativa en algunos casos a la cirugía. Sin embargo las limitaciones de sus parámetros impide adaptarse a queratocono en estadio avanzado y en cualquier caso la indicación debe ser cuidadosamente valorada a corto y medio plazo.
5.3. Sistema Piggy-back
5.3.1. Características de la adaptación
La posibilidad de adaptar una lente hidrofílica como soporte de la lente rígida ayuda a mejorar la tolerancia mecánica y el centrado en algunos casos de queratoconos. (Figuras 23, 24). Los problemas surgidos con las primeras adaptaciones empleando lente PMMA (19-20) han disminuido al utilizar lentes de espesor reducido y máxima permeabilidad posible.
La adaptación de la lente blanda, (terapéuticas o de reemplazo programable), se hace ligeramente plana y sobre ella se determina el valor de K en la superficie anterior central, que nos servirá para la selección de la curva base de la lente rígida. Esta lente debe tener un espesor reducido y un diámetro entre 9-10 mm. para conseguir mayor estabilidad.
Las indicaciones son similares a las de la lente Soft-Perm y siempre alternativas a la intolerancia o dificultad para la corrección con lente rígida. Sin embargo en la selección de los pacientes debe evitarse alteraciones que provocarán el fracaso de la adaptación y la aparición de complicaciones:
• Queratocono avanzado, con alteraciones corneales: adelgazamiento, leucomas
• Inflamación conjuntival: conjuntivitis papilar gigante, pterigium, pinguecula.
• Alteraciones cuantitativas o cualitativas de la película lagrimal.
• Tono palpebral elevado.
• Falta de cooperación-motivación.
5.3.2. Complicaciones de las lentes Piggy-back
Aunque son evidentes las ventajas de comodidad, tolerancia y corrección en algunos pacientes, este sistema presenta dificultades para conseguir un resultado eficaz. Mantener una relación de equilibrio y estabilidad entre ambas lentes constituye un verdadero problema en la adaptación y aunque puede mejorarse usando una lente blanda positiva, el grosor adicional conlleva una reducción de la permeabilidad.
Los desplazamientos excesivos o el comportamiento cerrado de la lente rígida provocan alteraciones en la interfase de ambas lentes con presencia de burbujas o detritus que disminuyen la calidad óptica y alternan el metabolismo corneal. (Figura 25) Como resultado pueden llegar a observarse zonas de hipoxia-edema y formación de neovasos.
Cuando la adaptación es adecuada, la limitación horaria en el uso de las lentes pueden evitar complicaciones, sin embargo en el queratocono la dependencia de la corrección con LC, motiva por el contrario un uso excesivo.
También resulta frecuente el abandono de Piggy-back por la necesidad de manejar dos lentes diferentes, sistemas de aseptización y mayor coste. En estos casos puede reintentarse la corrección con lentes asféricas queratocónicas, cuando no hayan sido probadas o lentes Soft-Perm.
![]() BIBLIOGRAFIA
BIBLIOGRAFIA
1. Wilson S E, Lin D T, Klyce S D: Corneal topography of keratoconus. Cornea 1991; 10: 2-8.
2. Rabinowitz YS, Keratoconus. Surv Ophthalmol 1998; 42: 297-319.
3. Kennedy RH, Bourne WM, Dyer JA: A 48-year clinical and epidemiologic study of keratoconus. Am J Ophthalmol 1986; 101: 267-73.
4. Karseras AG, Ruben M: Aetiology of keratconus. Br J Ophthalmol 1976; 60: 522-525.
5. Krachmer JH, Feder RS, Belin MW: Keratoconus and other related noninflammatory corneal thinning disorders. Surv Ophthalmol 1984; 28: 293-322.
6. Zadnik K, Barr J, Gordon MD, et al (CLEK Study Group). Biomicroscopic signs and disease severity in keratoconus. Cornea 1996; 15: 139-146.
7. Rabinowitz YS, Yang H, Elashoff J, et al. Videokeratography indicators of "early" keratoconus. Invest Ophthalmol Vis Sci 1993 341218
8. Perry HD, Bookston JN, Fine BF: Round and oval cones in keratoconus. Ophthalmology 1980; 87: 905-909.
9. Lass, JH, Lembach RG, Park SB, et al: Clinical management of keratoconus. Ophthalmology 1990, 97 443-445.
10. Smiddy WE, Hamburg TR, Kracher GP, et al: Keratoconus contact lenses or keratoplasty. Ophthalmology 1988 95 487-492
11. Rodriguez Ares T, Duran de la Colina JA, Diez-F. Arias E Queratocono diagnóstico precoz y corrección con lentes de contacto. Arch Soc Esp Oftal 1986 50461-468
12. Mandel R B. Contemporany management of keratoconus. ICLC 1997; 24: 43-58.
13. Edrington TB, Zadnik K, Barr JT, et al (CLEK Study Group). Scarring and contact lens fit in keratoconus: results from the CLEK (Contact Lens Evaluation in Keratoconus) screening study. Invest Ophthalmol Vis Sci 1991; 32 (Suppl): 738.
14. Moodaley L, Buckley RJ, Woodward EG, et al. Surgery to improve contact lens wear in keratoconus. CLAO J 1991; 17: 129-131.
15. Talamo JH, Steinert RF, Puliafito CA: Clinical strategies for excimer laser terapeutic keratectomy. Refract Corneal Surg 1992; 8: 319-324.
16. Moodaley L, Liu C, Woodward EG, et al: Excimer laser superficial keratectomy for proud nebulae in keratoconus. Br J Ophthalmol 1994; 78 454-457
17. Lema I, Diez-Feijoo E, Ruiz C, et al. Corrección del astigmatismo irregular con lente SoftPerm. Arch Soc Esp Oftalmol 1997; 72: 587-592.
18. Maguen E, Caroline P, Rosner IR, et al. The use of the SoftPerm lens for the correction of irregular astigmatism. CLAO J 1992; 18: 173-176.
19. Baldone J. Keratoconus, en Contact lenses the CLAO guide to basic science and clinical practice. Editor OH Dabezies) Grune&Stratton: New York; 1984.
20. Tsubota, Mashima, Murata, A piggy-back contact lens for the correction of irregular astigmatism in keratoconus. Ophthalmology 1994; 101: 134-139.