| El diagnóstico de un síndrome de ojo
seco mediante las molestias subjetivas descritas por el paciente, la exploración
biomicroscópica y las pruebas clínicas, es difícil de realizar. Históricamente, la
evaluación de estos pacientes ha sido basada en los hallazgos clínicos, pero ninguna de
las pruebas clínicas, por sí mismas, puede determinar la enfermedad, por lo que para un
mejor y más completo diagnóstico deber ser complementadas con pruebas de laboratorio,
sobre todo, con las morfológicas (citología de impresión y biopsia). En el ojo seco, al estar producido por
alteraciones en la glándula lagrimal (hiposecreción acuosa) y/o en la superficie ocular
(hiposecreción mucínica o epiteliopatías), la exactitud y rapidez en la obtención de
los valores de las pruebas bioquímicas contribuye a un más completo e inmediato
diagnóstico del estado de la película lagrimal en el paciente; mientras que las pruebas
histológicas son insustituibles para el diagnóstico del estado morfofuncional de la
glándula lagrimal y de la superficie ocular.
Todos los tratamientos convencionales han
sido enfocados hacia un restablecimiento de los componentes deficientes de la lágrima,
prestándose poca atención a los cambios de la superficie epitelial ocular. El
conocimiento de las alteraciones celulares de la pared córneo-conjuntival permitiría un
avance significativo en el tratamiento de pacientes con ojo seco.
PRUEBAS DE LABORATORIO
La capa serosa de la película lagrimal
es la de mayor volumen. En personas sanas, el 98,3% es agua y el 1,7% restante lo forman
compuestos en disolución: inorgánicos, carbohidratos, sustancias nitrogenadas proteicas
y no proteicas, y lípidos y derivados. Contiene electrólitos inorgánicos,
principalmente cloruro sódico y componentes macromoleculares, entre los que destacamos:
lisozima, lactoferrina, peroxidasas, inmunoglobulinas, albúmina y glucoproteínas.
La gran utilidad de muchas de estas
pruebas, como el proteinograma, la cristalización y la osmolaridad de la lágrima, está
en que pueden ser detectadas antes de que la hiposecreción sea patente.
Entre las numerosas pruebas de
laboratorio existentes que miden directa o indirectamente los componentes de la película
lagrimal, destacamos, por su importancia en el diagnóstico, las siguientes:
1. Osmolaridad de la lágrima
Es una prueba que mide la estabilidad de
la película lagrimal, determinada por el número de moles de partículas osmóticamente
activas por litro de lágrima (mOsm/litro).
Von Bahr (1941) fue el primero en sugerir
que la osmolaridad está incrementada en pacientes con ojo seco. Balik (1952) sugirió que
estas enfermedades debían estar causadas por un incremento de la concentración de
cloruro sódico en la película lagrimal. Pero, fueron Mishima y cols. (1971) los primeros
que pudieron demostrar la elevación de la osmolaridad lagrimal en pacientes con ojo seco.
En la actualidad se acepta que la
osmolaridad de la película lagrimal es una característica dependiente de la
concentración iónica y, por lo tanto, del consiguiente incremento de la concentración
de cloruro sódico en la lágrima. La medida de la osmolaridad es una de las mejores
pruebas para el diagnóstico de la sequedad ocular (Roberts, 1991), sobre todo en los
estadíos iniciales de la enfermedad si existen cambios histológicos en la superficie
ocular (Gilbard y cols., 1979; Rolando y cols., 1990); también, es muy útil para
determinar si hay relación entre el nivel de tonicidad de la película lagrimal y la
patogénesis de la enfermedad; también está aceptado que la osmolaridad en los pacientes
con ojo seco es mayor que en las personas asintomáticas, debido a una mayor evaporación
de la película lagrimal. Su valor aumenta con relación a la severidad de la enfermedad,
pero los cambios que producen estas lágrimas hiperosmolares en la córnea y conjuntiva
tienen un papel todavía incierto en la patogénesis de la enfermedad, aunque el efecto
más severo es la mayor exposición de la superficie ocular al aire (Lucca y cols, 1990b;
Rivas y cols., 1993 y 1995).
La disfunción de las glándulas de
Meibomio, independientemente de que exista o no un trastorno de las glándulas lagrimales,
también puede incrementar la osmolaridad de la película lagrimal y producir un cuadro de
ojo seco (Gilbard, 1994).
Debido a las limitaciones de las
técnicas de recogida y estudio del fluido lagrimal, los investigadores tardaron muchos
años en demostrar que la osmolaridad de la película lagrimal estaba aumentada en el ojo
seco, ya que el valor de la osmolaridad está relacionado de forma inversa al flujo
secretado por la glándula. Estas técnicas requerían tomar grandes volúmenes de
lágrima y ello, a su vez, obligaba a establecer contacto con el globo ocular y a
estimular la secreción lagrimal. Sólo se pudo comprobar el aumento de la osmolaridad una
vez que se desarrolló una técnica para obtener muestras de lágrima de tan sólo 0,1
microlitro aproximadamente (Gilbard y cols., 1987), aunque en la mayoría de los centros
hospitalarios es necesario alrededor de 0,2 microlitros para realizar su medición.
Esta prueba está sujeta a diversos
factores que alteran los resultados, pudiéndose producir errores en la recogida, por
lagrimeo reflejo. Para ello, las muestras de lágrima se deben recoger en el menisco
lagrimal inferior con la ayuda de micropipetas en L diseñadas especialmente para penetrar
en el menisco sin tocar el globo ni el párpado (Gilbard y cols., 1987), para evitar la
estimulación de la lágrima. Otro problema puede estar en el almacenamiento, debido a la
evaporación. La muestra de la lágrima se debe conservar en un tubo con tapón sobre un
lecho de hielo para evitar la evaporación. De igual manera, la medición se debe realizar
inmediatamente después de la obtención, siguiendo una técnica meticulosa (Nelson y
Wright, 1986). La osmolaridad se mide por descenso del punto de congelación, utilizando
para ello un osmómetro de última generación (Gilbard y Farris, 1983).
En los pacientes con una prueba de
Schirmer I corta (<3 mm), no es aconsejable realizar esta prueba, pues se emplea
excesivo tiempo para la obtención de los 0,2 microlitros de lágrima, incrementándose
notablemente los factores que alteran los resultados de la osmolaridad. Hay muchos casos
donde es imposible la recolección de la cantidad mínima, aún con estimulación refleja.
A pesar de la distinta metodología en la
recogida de la lágrima, estudios recientes manifiestan que no hay diferencias
significativas entre los valores de la osmolaridad con y sin estimulación refleja (Sanz y
cols., en prensa).
El valor normal está comprendido entre
300 y 310 mOsm/l. En pacientes con ojo seco con sequedad leve es aproximadamente de 320
mOsm/l; los de sequedad moderada, alrededor de 330 mOsm/l; y los de sequedad grave, es
superior a 340 mOsm/l (Murube y Cortés 1989). Otros autores no gradúan la enfermedad,
considerando que valores superiores a 312 mOsm/l son compatibles con el diagnóstico de
ojo seco (Nelson y Wright 1986). De forma semejante, Gilbard (1994) considera valores
normales los comprendidos entre 300-307 mOsm/l.
2. Determinación de electrólitos
específicos
Actualmente, existe un creciente
reconocimiento de la importancia de los electrólitos de la lágrima para mantener la
estabilidad de la película lagrimal; aumentando así el interés por la composición
electrolítica específica de la película lagrimal normal y alterada (Gilbard y cols.,
1989c).
Las concentraciones de electrólitos se
determinan mediante microtécnicas que permiten realizar todas las mediciones en cada una
de las muestras de lágrima. No es una técnica muy habitual, ya que al igual que en la
osmolaridad, para obtener una cantidad de muestras suficiente es preciso un tiempo de
recogida relativamente largo o estimular la secreción de la glándula lagrimal.
Otro problema es que las concentraciones
de electrólitos en la lágrima varían con el ritmo de secreción de la glándula, lo que
limita la capacidad de estos estudios para medir con precisión dichas concentraciones en
la película lagrimal normal y patológica (Rismondo y cols., 1989). Los tiempos de
recogida prolongados crean un problema suplementario en cuanto a la medición del
bicarbonato, porque el gas CO2 puede escapar rápidamente al aire, lo cual reduce la
cantidad de bicarbonato en la muestra. La recogida en frasco con tapón en lecho de hielo
facilita una medida más correcta. El bicarbonato se determina con un picapnotermo.
Mediante espectrometría de absorción
atómica puede medirse la concentración de sodio, potasio, calcio y magnesio en la
lágrima. En pacientes con ojo seco, estos electrólitos pueden estar alterados (Gilbard y
Rossi, 1990 y 1992).
Se ha descrito que en ojos de pacientes
con trastornos en las glándulas lagrimales, la lágrima tenía una osmolaridad normal,
mientras la concentración de sodio era alta. La determinación de este electrólito
podría indicar las primeras fase del ojo seco (Maurice, 1971). Esta observación
indicaría que el agua necesaria para estabilizar la película lagrimal la debería
obtener de córnea y conjuntiva, lo que implicaría una grave alteración morfofuncional,
no apreciada por pruebas clínicas ni morfológicas.
Las cifras normales de los electrólitos
más significativos en la película lagrimal, expresada en mOsm/l, son las siguientes:
sodio (133,0), potasio (24,0), bicarbonatos (32,8), calcio (0,80) y magnesio (0,61).
La edad es una variable que incrementa
estos valores significativamente para todos los parámetros excepto el potasio. Se indica
un incremento previsto de unos 0,9 mOsm/l. En el ojo seco, las concentraciones de sodio,
potasio, bicarbonatos, calcio y magnesio se incrementan de forma uniforme, aproximadamente
un 2%, salvo el del potasio.
En pacientes con trastornos de las
glándulas lagrimales, la concentración de potasio, bicarbonatos, calcio y magnesio
aumenta aproximadamente un 3,5% con respecto a los controles. Sin embargo, el sodio de la
película lagrimal aumenta de forma desproporcionada, hasta un 6,8%, con respecto a los
controles. Estos valores se ven modificados con la edad, de la misma proporción que en
las personas sanas (Gilbard, 1994).
El potasio, según Balik 1968ab, cuyos
valores normales calcula en 30'3 m g/mg de lágrima, desciende en la KCS a 24'3 m g/mg.
PROTEINAGRAMA POR ELECTROFORESIS
La utilización de la electroforesis de
las proteína lagrimales sobre acetato de celulosa es una técnica muy simple, que se
puede realizar en cualquier laboratorio de análisis clínicos. Es muy rápida y de fácil
lectura. Las muestras de lágrima se recogen de igual forma que para la determinación de
la osmolaridad, siendo necesarios aproximadamente 5 microlitros.
La electroforesis permite separar las
proteínas lagrimales, desde el cátodo hasta el ánodo, en cuatro picos principales: la
lisozima, la lactoferrina (junto a la que se sitúan las inmunoglobulinas), las proteínas
comunes a la lágrima y al suero, y la albúmina (figura 30-1). La electroforesis en gel
de poliacrilamida permite separar muchos más conponentes (figura 30-2).

Figura 30-1. Proteínas del
suero (banda de arriba) y de la lágrima humana (banda de abajo) por electroforesis sobre
acetato de celulosa. En la migación de las proteínas lacrimales, la fracción situada
más a la izquierda (catódica) corresponde a la lisozima.
Al igual que la alteración de la
osmolaridad de la lágrima, la disminución de la proteínas lagrimales principales puede
ser detectada antes de que la hiposecreción sea patente.
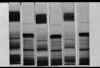
Figura 30-2. Electroforesis en
tubo con gel de poliacrilamida, separando las proteínas de la lágrima humana. En los
tubos 1, 3 y 5 se ha puesto lágrima humana. En los tubos 2, 4 y 6 se han colocado como
marcadors IgG (peso molecular 150.000), conalbúmina (86.000), albúmina (68.000),
catalasa (60.000), anhidrasa carbónica (29.000), inhibidor de la tripsina (21.000),
lisozima (14.000) e insulina (11.466 (Dr. Bernabeu)
DETERMINACIONES POR INMUNODIFUSIÓN
RADIAL
Lisozima
La lisozima o muramidasa es un componente
abundante de la lágrima normal, alcanzando valores medios de 1'75g/l, y siendo por tanto
el 25% de las proteínas lacrimales.
El nivel de lisozima en lágrima puede
medirse por medio de varias técnicas bioquímicas como son la electroforesis,
electroinmunodifusión, ELISA, inmunodifusión radial, difusión en agar y análisis
turbidométricos. De forma indirecta, se utiliza un análisis bacteriolítico para
calcular su concentración.
En clínica dacriológica, la lisozima
suele cuantificarse colocando con pinza en la cuenca lacrimal del paciente un disco de
papel absorbente. Cuando se empapa con la lágrima del paciente, se coloca en una placa de
agar con cultivo de Micrococcus lysodeikticus. El halo de lisis formado durante 24 horas a
37ºC mide la actividad de la muramidasa, y de ello se deduce su cantidad. Van Bijsterveld
ha tipificado la prueba usando discos de papel de filtro Whatman-3, de 6 mm de diámetro;
con ellos, el diámetro del halo de lisis de una persona normal es de 21'5 mm. Para van
Bijsterveld 1973, la prueba de difusión en agar con un halo de lisis inferior a 21'5 mm
acierta en el diagnóstico de conjunctivitis sicca en el 99% de los casos
Otro método de determinación de la
lisozima es el turbidométrico (Ronen et al 1975), que valora la disminución de la
densidad óptica que la lisozima de la lágrima del paciente produce en una suspensión de
Micrococcus lysodeikticus.
Con la técnica de la electroforesis, se
considera expresión de sequedad severa cuando la lisozima tienen valores inferiores a 0,5
g/l; sequedad media, hasta 1 g/l; sequedad ligera, hasta 1,5 g/l; y cantidad normal
alrededor de 1'75 g/l (Murube y Cortés, 1989). Otros autores consideran indicativos de la
existencia de un ojo seco valores de lisozima inferiores a 1 g/l (Nelson, 1994)
En circunstancias fisiológicas, la
lisozima lagrimal disminuye en el anciano. En circunstancias patológicas la lisozima
disminuye en las conjuntivitis y en el ojo seco. Las conjuntivitis suelen provocar
descenso de muramidasa en lágrima, según determinaron Cavka et al 1929, y después
corroboraron la mayoría de los autores. En los casos de SS, y en general de KCS, hay un
bajo contenido de lisozima (Rindello 1936; Erickson 1955; McEwen et al 1955; van
Bijsterveld 1969, 1973,1974; Pietsch et al 1973; Mukai 1975; Mackie et al 1976; Avisar et
al 1979; Ueda et al 1979, Montero et al 1990b; etc). Algunos autores no lo han encontrado
(Krause 1959) o sólo lo han encontrado en el 50% de los pacientes de ojo seco (Zittoun et
al 1978). Según Okawada et al 1979, la concentración media de lisozima en el SS fue 1'21
g/l, y tras 10 semanas de tratamiento con prednisolona subió a 1'93 g/l.
Cuando la determinación en sujetos
normales se hace bajo anestesia tópica, los niveles de lisozima bajan un poco (van
Bijsterveld et al 1983) o no ofrecen diferencias significativas (Gómez et al 1997). Pero
cuando las determinaciones se hace en pacientes con ojo seco asociado a blefaritis, los
valores de lisozima bajan algo antes de la anestesia tópica (1'21mg/g) y mucho tras la
anestesia tópica (1'04 mg/g). Para Pérez Domingo 1996, la prueba más específica y
sensible para diagnosticar un ojo seco es la determinación de lisozima lacrimal bajo
anestesia tópica
Lactoferrina
La lactoferrina es una proteína que
alcanza en lágrima normal valores medios de 1'75 g/l, constituyendo otro 25% de las
proteínas lacrimales normales. Es producida principalmente por los acinos de la glándula
lagrimal.
La lactoferrina se puede determinar por
electroforesis, pero el método más usado en clínica dacriológica es el
deinmunodifusión radial, aunque resulte más lento.
La primera tipificación de la prueba de
inmunodifusión se hizo por Janssen et al 1982. Los inmunoplatos más usados son los de
Culemborg, Eagle Visión y MacKeen (LactoplateTM JDC, Culemborg, Países Bajos. Eagle
Vision, Memphis, EEUU). Se coloca con pinza un disco de papel de 4 mm de diámetro en el
fórnix inferior, sin anestésico (aunque el valor de lactoferrina es aproximadamente el
mismo con y sin anestesia tópica: 1'58-1'55 mg/g. ), durante 3-5 minutos. Se retira y se
coloca sobre el Lactoplate de gel de agarosa con anticuerpos anti-lactoferrina lacrimal
humana para inmunodifusión radial, donde se mantiene durante 3 días a temperatura
doméstica. Al fin de ellos se mide el diámetro de precipitación antígeno-anticuerpo,
que se lleva a una tabla de conversión que determina los g/l de lactoferrina en lágrima.
La concentración de lactoferrina es proporcional al cuadrado del diámetro del anillo de
precipitación. En personas con ojo secos es aproximadamente la mitad que en personas
sanas.
Para Murube y Cortés (1989) los valores
normales oscilan alrededor de 1'75 g/l; por debajo de 1'5 g/l son valores deficitarios que
probablemente se corresponden con un ojo seco; por debajo de 1 g/l hay una evidente
descenso patológico; y por debajo de 0'5g/l suelen corresponderse con un ojo seco grave.
Otros autores consideran que son indicativos de ojo seco los valores inferiores a 1 g/l
(van Bijsterveld 1983, Nelson, 1994).
Cortina et al 1996 encontraron que en
pacientes de KCS los valores de lactoferrina estaban bajo 0'9 g/l 90 en el 66% de los
pacientes, y sobre ellos en el 44%. Consideran por tanto la prueba como de escasa
sensibilidad. Sin embargo, consideran que los bajos niveles de lactoferrina en lágrima se
asocian estrechamente con las KCS de origen autoinmune.
IgA
Aunque la IgA desciende en la lágrima de
pacientes con ojo seco, su determinación por inmunodifusión radial se ha usado poco,
pues no se ha demostrado que aporte más evidencias de ojo seco que la lisozima y la
lactoferrina.
Los valores normales de IgA en lágrima,
expresados en mg/100 ml, han sido deterteminados en 7 (Chodirker et al 1963), 21'97
(Jordano et al 1973) y 24'30 (Murube et al 1977). Cuando la producción lacrimal se
estimula reflejamente irritando el ojo, los niveles de IgA bajan; así, la moderada
irritación de la conjuntiva por el contacto con la boca de la micropipeta recolectora de
lágrima, hizo que los valores de IgA en lágrima pasaran a ser, en medidas de 10 en 10
minutos, 18'1, 10'5, 6'1 y 4'6 mg/100ml (Murube et al 1976). Se debe esto probablemente a
que la IgA secretoria se sintetiza o dimeriza en la glándula lacrimal, y la
hipersecreción lacrimal agota antes la capacidad de sintetizar proteínas que de eliminar
agua (Murube 1979).
OTRAS DETERMINACIONES BIOQUÍMICAS
Existen otros componentes lacrimales que
se alteran en el ojo seco, pero cuya determinación no está incluida en las pruebas
diagnósticas habituales, por lo que su conocimiento tiene más un interés de
investigación que clínico.
Así, la ceruloplasmina alcanza en
lágrima normal valores medios de 35 mg/l, siendo por tanto el 0'5 % del valor proteico
total de la lágrima; en el síndrome de Sjögren algunos autores han encontrado valores
ligeramente aumentados.
También se ha visto aumentada la
N-acetil- b -glucosaminidasa en algunos casos de SS (Maezawa et al 1979).
Balik 1963 observó que la glucosa en
lágrima de los pacientes con KCS es superior a la normal.
El mismo Balik 1959 observó que el
cociente concentración de urea en lágrima/concentración de urea en suero es
mayor en los pacientes de KCS que en los sujetos normales
AGRADECIMIENTOS
El autor agradece la ayuda prestada por
las Dras Ana Isabel Sanz Sanz y María Antonia Oroza Alonso en la realización de este
capítulo. |