| RADIOTERAPIA La irradiación de la glandula lacrimal a dosis
pequeñas, para conseguir un efecto estimulante de la secreción se preconizó hace
cincuenta años para casos de xeroftalmía tracomatosa. Ni en ésa ni otras xeroftalmías
tuvo entonces gran difusión, y hoy está completamente olvidada.
LASERTERAPIA
La laserterapia blanda ha sido utilizada
por Montero et al 1988b para estimular la secreción de las glándulas lacrimales. Usaron
en 58 pacientes con KCS un láser de He-Ne de 632 nm y potencia de 6'5 mW, que aplicaron
sobre la piel de la mitad externa de la piel de los párpados superior e inferior . Dieron
un ciclo de 20 sesiones, a razón de dos sesiones semanales. Los valores medios de la
prueba de Schirmer subieron de 2'28 mm a 4'78 mm.
LENTILLAS CORNEALES
El porte de lentillas de contacto es una
de la causas productoras de ojos secos grado 1, y de detector de ojos con secreción
normal en los límites de lo necesario, que comienzan a manifestar ligeras molestias
xeroftálmicas cuando se los coloca en situaciones de mayor consumo lacrimal, como es el
porte de lentillas de contacto (ojos secos grado 0-1)
El porte habitual de lentillas de
contacto como tratamiento del ojo seco no es aconsejable. Las duras y las semipermeables
causan gran disconfort, y nunca se han usado para tal fin, y las hidrofílicas se han
empleado, sin beneficios. Otra cosa es el uso ocasional de lentillas de contacto para
tratar momentáneamente escoriaciones epiteliales surgidas por ojos seco. En tales casos
se usan lentillas terapéuticas altamente hidratadas (sobre el 60 % de agua), que una vez
puestas necesitan estar siendo continuamente rehidratadas con instilaciones de lágrima
artificial.
En la reepitelización de heridas
corneales en el conejo, Chipont et al 1992 observaron la superioridad de las lentes de
colágena (BiocorR) sobre las lentes terapéuticas de alta hidrofilia (Hidron H 67, de
AllerganR). Estos estudios pueden traspasarse con reservas a las desepitelizaciones y
microerosiones por ojo seco.
Pérez Barreto et al 1986 cuantificaron
la cantidad de flujo lacrimal en amétropes sin patología, y vieron que su flujo era
igual sin y con lentillas corneales hidrofílicas.
COMPRESIÓN DE LOS PÁRPADOS
El parpadeo espontáneo es importante,
pues es la fuerza que expulsa el sebo meibomiano, de forma que si no se parpadea, los
lípidos no se vierten al borde libre del párpado (Chew et al 1993). Por ello, en los
sujetos con blefaritis que tienen aumentada la retención de los lípidos meibomianos y en
los pacientes con flaccidez palpebral el simple parpadeo forzado es una medida de higiene
que puede repetirse varias veces al día.
El masaje de los párpados es otra medida
terapéutica que aumenta la liberación de los componentes acuoseroso, mucínico y lípido
de la lágrima (figura 36-1). En el caso del componente acuoseroso, no sólo ayuda a la
liberación del líquido ya contenido en los túbulos, dúctulos y dacriodocos, sino que
también estimula reflejamente la secreción.

Figura 36-1. Masaje de los
párpados superior (A) e inferior (B). Se puede hacer con el pulpejo o con la zona
falangiana de los dedos.
La técnica de frotar los párpados es
varia. El compresor más accesible, suave, sensitivo y cómodo es la propia mano,
generalmente el pulpejo de los dedos o la región falangal. Para masajear los párpados
superiores, los ojos se cierran y con los propios dedos se frotan los párpados superiores
en dirección horizontal, descendente o circular. Para masajear los párpados inferiores,
con los ojos abiertos o cerrados, los dedos se aplican en la parte inferior de los
párpados inferiores y se desplazan en dirección horizontal o ascendente. La presión
debe ser moderada, algo superior a la producida por un parpado normal.
Los masajes debe hacerse por ciclos de
unos 10 frotes, y repetirse varias veces al día, ya de forma fija (al despertar por la
mañana, tras la siesta), ya eventual (cuando se siente sequedad ocular, al entrar en un
lugar con aire acondicionado o corrientes de aire; cuando se va a estar con los ojos
abierto largo tiempo con la mirada horizonal o elevada mirando una pantalla de cine,
televisión o computadora, etc).
Los masajes deben hacerse con especial
cuidado en personas en las que pueden causar daño, como altos miopes, portadores de
lentes intraoculares, etc. en los que la pequeña deformación del globo que producen
puede, al menos desde un punto de vista teórico, provocar lesiones.
COMPRESAS CALIENTES
Se aplican para tratar las blefaritis. No
necesitan ser muy calientes, sino superar algo la temperatura corporal. El calor
transmitido al sebo meibomiano contenido en las glandulas de Meibomio, lo hace más fluido
y facilita su salida.
La técnica es muy simple. Una pequeña
gasa se dobla varias veces, se coloca bajo el agua del grifo caliente, y cuando tiene una
temperatura superior a la del cuerpo, pero no tanta que produzca sensación de quemor, se
coloca sobre los párpados cerrados. Esto puede hacerse al despertar por la mañana, y si
el caso clínico lo merece, repetirlo una o dos veces durante el día.
La aplicación de compresas calientes se
puede hacer como paso previo a los masajes.
LIMPIEZA MECÁNICA
La limpieza mecánica de las glándulas
tiene un especial interés en los ojos con disfunción meibomiana. La limpieza de la
secreción grasa de la piel hace varios milenios que se hace con jabones detergentes;
desde que el uso del jabón se extendió como un hábito social masivo y diario, las
dermopatías han descendido grandemente; esta limpieza no ha podido extenderse a los
márgenes palpebrales, que es la superficie más grasienta del cuerpo humano, porque la
inevitable entrada de los jabones en el mar lacrimal provoca irritación ocular y
destrucción de la capa lípida. Recientemente se extiende el uso de remover la costra
lípida y con detritos celulares del margen palpebral arrastrándola con una toallita de
papel mojada en poloxámeros o plurónicos (figura 36-2). El líquido se vierte sobre la
toallita y con ella se frota suavemente el margen de ambos párpados, separándolos
ligeramente del ojo para no dañar la córnea (figura 36-3); así se arrastra el
conglomerado de grasa detritos celulares y detritos lacrimales que existe en esta zona y
se liberan las bocas glandulares. Actualmente, la limpieza del margen de los párpados
debe formar parte de los cuidados de la higiene diaria, tanto en personas con blefaritis y
ojo seco, como en personas normales.
 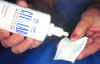
Figura 36-2. A, Preparado de
propilén glicol para la limpieza del margen palpebral. B, Vertido del preparado en una
toallita, para su uso.
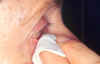
Figura 36-3. Limpieza del margen
palpebral.
|