| Cuando
nacemos, nuestro sistema visual no está totalmente desarrollado por lo
que el ojo y sus anejos van a sufrir, en casi todas sus estructuras,
importantes cambios tanto cualitativos como cuantitativos, tanto anatómicos
como fisiológicos, más acusados en los primeros años de la vida pero
que no concluyen hasta pasada la pubertad.
TAMAÑO DEL OJO
El volumen, la superficie
y la longitud axial del ojo varían considerablemente durante los
primeros años de la vida.
El primer estudio de las
medidas del ojo del niño lo hizo Krause en 1832 (1), en ojos de recién
nacidos, poco después Huschke (1) publicó otro trabajo sobre el peso
de ojos en recién nacidos y niños, y ya a finales del siglo, Collins
(2), mide lo mismo el ojo que el cristalino, de fetos y recién nacidos,
y lo compara con los resultados en el adulto. Desde entonces, se han
publicado múltiples artículos incluyendo las más diversas medidas del
ojo, de cada uno de sus componentes y de los anejos.
Hasta los años 60 las
medidas fueron anatómicas (cadáveres), en los 60 paquimétricas, y a
partir de los 70 mediante ultrasonografía.
La longitud axial al
nacer, según la generalidad de los autores, nunca es tan baja como 15,5
mm ni nunca tan alta como 18 mm, y alcanza a los 14-15 años prácticamente
el tamaño del adulto que oscila entre los 23 y 24,5 mm. Domínguez y
col (sin publicar) encontraron ya variaciones durante la primera semana
de la vida, pues al nacimiento la distancia antero-posterior era de
17,53 mm y a los 7 días era de 17,67. Hay tres fases de crecimiento
(3,4): en la primera, desde el parto hasta los 2 años de edad, el ojo
crece unos 4 mm, en la segunda que comienza a los 2 ó 3 años el
incremento se enlentece acrecentando unos 0,4 mm por año durante los próximos
3 ó 4 para, después de los 5 ó 6 ya sólo aumentar poco más de 1 mm
hasta alcanzar la longitud axial del adulto. No hay agrandamiento
antero-posterior apreciable más allá de los 10 a 15 años. Para cada
edad, la longitud axial de los varones es 0,3 ó 0,4 mm mayor que en las
niñas. El diámetro transversal (5) pasa de 17 a 24 mm y el vertical de
16,5 a 23,5 mm desde el momento del nacimiento hasta alcanzar la edad
adulta. La circunferencia sagital es de 52,2 mm y la transversal de 53
mm al nacer y de 76,2 y 76,9 respectivamente a los 15 años (6).
La media del volumen en
el neonato es de 2,8 cc. y el peso de 3 grs. y en el adulto el volumen
es de 6,8 a 7,5 cc. y el peso de 7,5 gr. La superficie escleral del
neonato es de 8l2 mm2 y la del adulto es de 2.450 mm2. Este crecimiento
volumétrico es desproporcionado pues mientras el volumen del segmento
anterior es un 75% u 80% el del adulto, el del segmento posterior es sólo
la mitad de su volumen definitivo. Así pues los cambios más
importantes del tamaño del ojo son por expansión de la superficie
escleral que aumenta en los primeros dos meses el 50% del total de la
superficie final del ojo.
ESCLERÓTICA CONJUNTIVA Y
CÓRNEA
En el niño la esclera es
más delgada que en el adulto (0,45 mm en el primero comparado con 1,09
mm en el segundo), además es menos rígida y mucho mas elástica por lo
que se colapsa mas fácilmente durante la cirugía, y también es mucho
más celular que la del adulto puesto que necesita generar nuevas fibras
colágenas para crecer.
La conjuntiva infantil es
más gruesa y elástica, tiene más células epiteliales y estas son más
altas que en el adulto y se va haciendo cada vez más fina con la edad.
La Tenon también es mas gruesa, elástica y adherente que la de los
mayores.
El saco conjuntival es
normalmente estéril intraútero, pero se contamina en el canal del
parto, y a los 5 días ya tiene la flora normal del adulto.
La córnea en el recién
nacido (7) mide entre 9 y 10,5 mm de base horizontal y 9,5 a 10,5 en su
base vertical. Puede ser patológica con menos de 9 y más de 11 mm. En
los primeros 6 meses de vida crece 1 ó 1,5 mm, y al año tiene prácticamente
su tamaño definitivo entre 11,5 y 12 mm. Durante este primer año de
vida se produce también una disminución del grosor corneal que pasa de
1 mm en el centro a 0,5 mm, lo que va a favorecer el aumento de la
transparencia.
La córnea también se
aplana con el tiempo (4), pasando de 51,2 dioptrías al nacer a 45,2 al
año de vida, se mantiene con escasas variaciones el año siguiente y
pasa a 44 D a los 3 años; hasta llegar a la pubertad puede aún
disminuir 1 D más. Su superficie pasa de 102 mm en el nacimiento a 130
mm a los 2 años de edad.
IRIS, PUPILA, CÁMARA
ANTERIOR, CRISTALINO Y CUERPO CILIAR
El color del iris cambia
durante los seis primeros meses después del nacimiento, y depende de la
cantidad de pigmento libre y del número de melanocitos existentes. Si
el iris al nacer está poco pigmentado los ojos serán azules, y si
tienen mucho pigmento serán oscuros, pero el color definitivo se
alcanza a los doce meses, cuando ya tiene toda su pigmentación.
La apertura pupilar es
relativamente pequeña en la infancia comparada con la del adulto.
Isemberg (8) en un estudio de cien infantes a pretérmino y término,
estos muestran un diámetro pupilar de 3,6 (±0,9) milímetros en la
penumbra. Clásicamente se considera que la situación normal del niño
es la miosis, y así Pfister encuentra un tamaño pupilar de 1,5 mm,
Bartels de 1,5 mm durante el sueño y 3 mm en vigilia, y Gudden de 0,7 a
1 mm. Se supone que la miosis del neonato se debe, a la casi constante
situación de sueño en la que se encuentra, lo que origina la pérdida
de los impulsos inhibidores centrales del motor ocular común, aunque
también tiene que ver con el tamaño de la córnea, y con el pobre
desarrollo del músculo dilatador del iris. Un diámetro pupilar menor
de 1,8 milímetros o mayor que 5,4 milímetros en un recién nacido,
suele considerarse anormal e indicación de una posible lesión neurológica;
por ejemplo: una asfixia perinatal produce al principio una midriasis
pero 24 horas después una miosis, una hemorragia intraventricular puede
originar un aumento pupilar bilateral, una parálisis congénita del
tercer par ocasiona una midriasis unilateral, y un síndrome de Horner
una miosis también de un ojo.
En niños a término
normales, la pupila es sensible a la luz, pero en los prematuros, la
existencia o no de respuesta, depende del grado de madurez. Robinson (8)
encuentra que la respuesta de la pupila a la luz está presente a las 31
semanas de gestación.
En el neonato la
profundidad de la cámara anterior (9) varia de 2,4 a 2,9 mm con una
media de 2,6 mm, y su crecimiento es de sólo 1 mm hasta alcanzar los
3,5 a los 20 años, para luego tener tendencia a disminuir debido al
incremento cristaliniano.
Al nacimiento la inserción
del iris y cuerpo ciliar está cerca del espolón escleral. La posterior
migración de estas estructuras durante el primer año de la vida,
origina el receso angular. Mediante gonioscopia, se observa la ausencia
de pigmento en el trabéculo uveal, que toma la apariencia de una
membrana transparente; luego, a lo largo del primer año de vida se hace
más opaco y pigmentado. Los procesos iridianos carecen de pigmento y la
periferia del iris parece más fina y aplanada que en el adulto. La capa
de células endoteliales cubre, durante el desarrollo fetal, el ángulo
de la cámara anterior, fenestrándose inmediatamente después del
nacimiento.
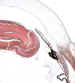
Figura 1. Pars plana de un niño de menos de 1 mes.
En el momento de nacer,
el cuerpo ciliar es muy pequeño, está en contacto con la raíz del
iris, no tiene forma triangular, y el músculo de Mueller no está
desarrollado. La pars plicata tiene menos procesos que en el adulto y
mide alrededor 1 mm, que es lo que también mide la pars plana. El tamaño
definitivo del cuerpo ciliar (2,5 mm la pars plicata, 4 mm la pars
plana) no se alcanza hasta los 7 años de edad.
La presión intra-ocular
en el niño, utilizando el sistema anestésico estandarizado de Domínguez
(10), varía entre 5 y 14 mm Hg con una media de 9,56 mm Hg; se
considera sospechoso de glaucoma entre 17 y 20 mm Hg y patológico por
encima de esta cifra.
El cristalino al nacer
(9,11) tiene un grosor de 3,6 mm, y un diámetro de 4,5, y crece
constantemente durante toda la vida. En los primeros años aumenta sobre
todo en sentido ecuatorial, pues a los 12 años tiene prácticamente el
mismo grosor mientras que su diámetro se ha doblado. A partir de
entonces aumenta tanto en sentido antero-posterior como transversal, de
forma que al llegar a los 70 años, puede tener 4 ó 5 mm de grosor y más
de 9,5 mm de diámetro. La cápsula posterior apenas se engruesa, pero
la anterior pierde su elasticidad original, y es dos veces más gorda en
el adulto que en el niño.
ÓRBITA, PÁRPADOS Y
ANEJOS
La anatomía orbitaria
cambia con el crecimiento del cráneo y la cara. Las transformaciones más
rápidas de forma y volumen (12) se presentan entre los 6 meses de
gestación y los 18 meses de vida.
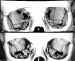
Figura 2. Arriba: órbita de un niño de 1 mes de edad. Abajo:
órbita de un joven de 18 años.
Al nacer el volumen de la
órbita (13) es de 10,3 cc., al año es de 22,3 cc. a los 8 años es de
39,1 cc. y en el adulto es de 59,2 cc. en el hombre y de 52,4 cc. en la
mujer. La abertura orbitaria es casi circular al nacimiento pero con el
crecimiento de los huesos de la cara y del cráneo, el reborde orbitario
se va haciendo oval de eje mayor horizontal.
La muesca orbitaria se
sitúa más lateralmente, casi en la mitad del margen supra-orbitario, y
la fosa lagrimal es más profunda y más cónica en los niños que en
los adultos. El techo orbitario en el niño es más largo y plano que en
el adulto, y el ala mayor del esfenoides contribuye en gran parte a
formar la pared lateral de la órbita.
Con el desarrollo de las
estructuras medio-faciales, el ángulo interno de la órbita se hace más
divergente, y su eje transversal, se hace más caído.
En
el recién nacido la hendidura palpebral es estrecha (14), lo que da a
los niños el aspecto de ojos redondos, pero esto empieza a cambiar rápidamente
durante las primeras semanas de la vida. La dimensión vertical de la
hendidura palpebral es, en niños por debajo de un año de 8 a 8,5 mm y
esto cambia muy poco durante el resto de la vida pues a los 11 años no
ha crecido mas de 1 mm y a los 60 tiene entre 8 y 11 mm (15). El mayor
crecimiento de la hendidura es en el eje horizontal, que pasa de 18
antes del año de edad a 27 a los 10 años y a 29 ó 30 mm más
adelante. El fornix conjuntival tiene en el neonato unas dimensiones de
l8 mm horizontal y de 15 mm vertical, y crece hasta alcanzar a los 10 años
25 ´ 28.
Aunque se pensó que el
niño tiene menos secreción lagrimal (16), lo cierto es que en el 80%
de ellos hay un flujo lagrimal basal normal en los primeros días de
vida, a pesar de la menor cantidad de glándulas accesorias existentes
en el ojo infantil. La composición de la lágrima es la misma que la
del adulto.
El conducto nasolagrimal
(17) está desarrollado en la mayor parte de los niños y obstruido sólo
en un 2 a 4% de ellos, aunque el final del conducto no comunica con la
nariz en un 73% de los casos por existir una membrana mucosa. Con el
alargamiento de las estructuras nasales la membrana se retrae y
desaparece.
MÚSCULOS EXTRA OCULARES
Los músculos extra
oculares en el recién nacido son menores que en el adulto, el punto de
inserción está unos 2 milímetros más cerca del limbo, y su inserción
es de 2,5 a 3 milímetros más estrecha, pero al año los músculos
rectos son ya muy parecidos a los del adulto tanto en tamaño como en
localización de la inserción.
Las relaciones de los músculos
extra oculares de los neonatos son también distintas de las del adulto,
los rectos laterales se insertan muy cerca del ecuador y los músculos
oblícuos se insertan mucho más atrás, de tal forma, que el oblicuo
inferior está a un milímetro del nervio óptico. El crecimiento del
polo posterior, desplaza hacia delante las inserciones musculares separándose
el oblicuo inferior del superior.
El desarrollo de la función
de los músculos extra oculares comienza en el útero y continua después
del nacimiento (18): los reflejos vestibulares están presentes a las 34
semanas de gestación, la mirada conjugada horizontal y el nistagmus optó-cinético
están bien desarrollados en el momento del parto, los movimientos sacádicos
son algo lentos, y la mirada conjugada vertical madura a los seis meses
de edad. Al nacimiento algunos niños son ortotrópicos mientras que
otros son exotrópicos, o incluso endotrópicos, pero a las tres o
cuatro semanas de edad la mayor parte de ellos tienen los ojos derechos.
El desarrollo de la acomodación ocurre a los tres meses y la
convergencia se inicia a los dos meses y se desarrolla del todo a los
seis meses.
LA RETINA
Mientras que la periferia
de la retina está bien desarrollada, anatómica y funcionalmente, en el
recién nacido, la mácula es todavía muy inmadura continuando su
desarrollo hasta los cuatro años de edad.
Aunque oftalmoscópicamente
la mácula parezca madura a las 42 semanas, lo cierto es que histológicamente
no madura hasta bastante tiempo después del parto.
Al nacimiento, en la zona
foveolar (19), la capa nuclear externa es muy delgada, los segmentos
internos de los fotorreceptores son redondos y gruesos, mientras que los
externos son cortos y finos y aunque ya existe la depresión foveal, por
decrecimiento del grosor de todas las capas nuclea res, todavía se
extienden sobre ella las células ganglionares y la capa nuclear
interna. La capa nuclear externa tiene sólo un grosor de dos células.
El área inmadura tiene unas 1.200 micras de diámetro.
A los quince meses de
edad el segmento interno de los conos es prácticamente igual al del
adulto, mientras que el externo, se ha elongado sólo la mitad de la
longitud del segmento externo del adulto, aunque no hay diferencia de
grosor. La elongación del segmento externo de los conos ocurre
lentamente. En el niño de 45 meses de edad el segmento externo de los
conos es todavía el 30% más corto que en el adulto. Con la elongación
y adelgazamiento de los conos la cantidad de ellos en la fóvea aumenta.
La densidad de conos en la fóvea del recién nacido es de 18 conos por
100 milimicras, a los 15 meses de edad es de 22 y a los 45 meses de 31.
En el adulto la densidad de los conos es de 42 conos por 100 milimicras.
Con el incremento del número de conos la agudeza visual aumenta.
La vascularización
retiniana, que aparece en la papila el cuarto mes de la gestación,
alcanza la ora serrata a los nueve meses de esta por el lado nasal, y a
los diez por el temporal.
REFRACCIÓN
La capacidad del ojo para
enfocar las imágenes sobre la retina depende, por una parte, de la
longitud del ojo y, por otra, del poder dióptrico de la córnea y del
cristalino. Para compensar el crecimiento del ojo después del
nacimiento (4), la córnea se aplana, y el poder refractivo de esta y
del cristalino disminuye desde las 51,2 dioptrías de la córnea y las
34,4 del cristalino, en el recién nacido, a valores de 43,5 dioptrías
y 18,8 diop trías respectivamente en el adulto.
Los niños prematuros son
en general más miopes que «los a término» (20), especialmente si se
presenta una retinopatía del prematuro, y esta miopía es tanto de eje
como lenticular.
El niño a término es
generalmente hipermétrope de una media de 0,62 dioptrías ±2,24 dioptrías.
Aproximadamente el 75% de los recién nacidos son hipermétropes y el
25% son miopes; el 50% de los niños hipermétropes tienen un error
refractivo de más 3 dioptrías (21). El niño tiene tendencia a ser
hipermétrope cuando nace, y se miopiza en los años siguientes (22-26).
El astigmatismo ocurre
con mayor frecuencia en el niño que en el adulto, generalmente es
contra la regla en el momento del nacimiento (27,28) pero después de
los 4 años se trasforma en un astigmatismo a favor de la regla. La
curvatura corneal es la responsable de la mayor parte de esta ametropía.
FUNCIÓN VISUAL
La agudeza visual del
infante depende del sistema de exploración empleado (29). Mediante el
test de visión preferencial la agudeza visual al nacimiento es de 1/30,
y mejora rápidamente hasta alcanzar 1/6 a la edad de seis meses, para
mejorar a un tercio a los doce meses de edad; la agudeza visual de la
unidad se adquiere de los tres a cinco años. Si usamos los potenciales
visuales evocados, el desarrollo de la agudeza visual es mucho más rápido,
de forma que con una agudeza de 1/40 al nacimiento, el niño alcanza la
unidad a los seis o siete meses de edad. Estas diferencias pueden venir
de que mientras los potenciales visuales sólo requieren la madurez del
sistema visual, la visión preferencial requiere también la madurez del
sistema motor.
Usando perimetría cinética,
el campo visual del niño (30) se extiende 28 grados hacia la derecha e
izquierda del meridiano vertical, y 11 grados por arriba y 16 grados por
abajo del meridiano horizontal. Estas medidas tienden a disminuir
ligeramente durante las próximas 4 semanas y luego crecen de nuevo,
para alcanzar las primitivas a las 7 semanas; a continuación se
incrementan hasta los 8 meses, se estancan otra vez, y luego aumentan
entre los 11 y los 12 meses. Al año de edad, el campo visual superior
es comparable al del adulto; el inferior sufre un crecimiento lento
hasta los diez años.
Los primeros signos de
estereopsis se manifiestan (31,32) a las 16 semanas de vida, y a las 21
ya es de 1 minuto de arco, o mejor.
BIBLIOGRAFÍA
- Citado por Scammon RE,
Armstrong EL. On the growth of the human eyeball and optic nerve. J.
Comp. Neurolgy 1925; 38: 165-219.
- Collins ET. Anatomy and
pathology of the eye. (Fifth International Ophthalmic Congress). The
Lancet. 1894; December 8: 1.329-1.337.
- Laresen JS. The sagittal growth
of the eye. Acta. Ophthalmologica. 1971; 49: 872-885.
- Gordon RA, Donzis PB.
Refractive development of human eye. Arch. Pohthalmol. 1985; 103:
785-789.
- Sorsby A, Sheridan M. The eye
at birth: measurement of the principal diameters in forty eight
cadavers. J. Anat. 1960; 94: 192-197.
- Duke-Elder S. System of
Ophthalmology. Vol. III. Part 1 pág. 311.
- Hymes C. The postnatal growth
of the cornea and palpebral fissure and the projection of the
eyeball in early life. J. Comp. Neurology. 1929; 48: 415-439.
- Isenberg SJ, Dang Y, Jotterand
V. The pupils of term and preterm infants. Am. J. Ophthalmol. 1989;
108: 75-79.
- Blomdahl S. Ultrasonic
measurements of de eye in the newborn infant. Acta Ophthalmologica.
1979; 57: 1.048-1.056.
- Domínguez A, Sánchez Baños
M, Giménez Álvarez M, Fernández Contra G. Intraocular pressure
measurement in infants under general anestesia. Am. J. Ophthalmol.
1974; 72: 110-116.
- Duke-Elder S. System of
Ophthalmology. Vol. III part 1: 307-308.
- Isenberg S, McCarty JW, Rich R.
Growth of the conjuntival fornix and orbital margin in term and
premature infants. Ophthalmology. 1987; 94: 1.276-1.280.
- Duke-Elder S. System of
Ophthalmology. Vol. III part 1: 308-310.
- Jones KL, Hanson JW, Smith DW.
Palpebral fissure size in newborn infants. J. Pediatr. 1878; 92:
787-788.
- Fox SA. The palpebral fissure.
Am. J. Ophthalmol. 1966; 62: 73-78.
- Henderson JW, Prough WA.
Influence of age and sex on low of tears. 1952; 43: 224-231.
- Cassady JV. Developmental
anatomy of nasolacrimal duct. 1952; 47: 141-158.
- Hoyt CS, Nickel BL, Billson FA.
Ophthalmological examination of the infant. Developmental aspects.
Surv. Ophthalmol. 1982; 26: 177-189.
- Abramov I, Gordon J,
Hendrickson A, Hainline L et al. The retina of the newborn human
infant. Science. 1982; 217: 265-267.
- Gordon RA, Donzis PB. Myopia
associated with retinopathy of prematurity. Ophthalmology 1986; 93:
1.593-1.598.
- Cook RC, Glasscock RE.
Refractive and ocular findings in the newborn. Am. J. Ophthalmol.
1951; 34: 1.407-1.413.
- Goldschmidt E. Refraction in
the newborn. Acta. Ophthalmol. 1969; 47: 570-578.
- Mäntyjärvi MI. Predecting of
myopia progression in school children. J. Pediat. Ophthalmol. Strab.
1985; 22: 71-75.
- Brown EVL. Net average yearly
changes in refraction of atropinized eyes from birth to beyond
middle life. Arch. Ophthalmol. 1938; 19: 719-734.
- Mäntyjärvi MI. Changes of
refection in schoolchildren. Arch. Ophthalmol. 1985; 103: 790-792.
- Atkinson J, Braddick OJ, Durden
K, Watson PG. Screening for refractive errors in 6-9 month old
infants by photorefraction. Bri. J. Ophthalmol. 1984; 68: 105-112.
- Gwiazda J, Scheiman M, Mohindra
I, Held R. Astigmatism in children: changes in axis and amount from
birth to six years. Invest. Ophthalmol. Vis Sci. 1984; 88: 88-92.
- Abrahamsson M, Fabian G, Sjöstrand
J. Changes in astigmatism between the ages of 1 and 4 years: a
longitudinal study. 1988; 72: 145-149.
- Birch EE. Visual acuity in
infants and young children. Ophthalmol. Clin. Nort. Am. 1989; 2:
369-389.
- Mohn G, Duin JH. Development of
the binocular and monocular visual field of human infants during the
first year of life. 1986; Clin. Vision. Sci. 1: 51-64.
- Aslin RN, Shea SL, Dumais ST.
Stereopsis in human infants. Science. 1980; 207: 323-324.
- Held R, Birch E, Gwiazda J.
Stereoacuity of human infants. Proc. Natl. Acad. Sci. USA. 1980; 77:
5.572-5.574.
|