|
INTRODUCCIÓN
La patología inflamatoria de la órbita se divide en dos grandes grupos: celulitis
preseptal y celulitis orbitaria según afecte,
respectivamente, a estructuras por delante o detrás del septum
orbitario.
Aunque la celulitis en la infancia es una patología básicamente médica, no
debemos olvidar su aspecto quirúrgico, que es el que queremos resaltar en este
capítulo.
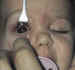
Figura 1. Es fundamental la exploración minuciosa de la afectación
ocular, a pesar de la escasa colaboración de nuestros pacientes.
A modo de inicio, los rasgos estadísticos diferenciales de ambos procesos:
— Frecuencia: 85% preseptal/13% orbitaria.
— Grupos de edad: <5 años preseptal/>5 años orbitaria.
— Manejo terapéutico: preseptal 90% sólo tratamiento médico/orbitaria
38% médico + quirúrgico.
— Índice de complicaciones diferente, tanto locales como sistémicas
(1-3).

Figura 2. El ingreso hospitalario es preceptivo para la celulitis
orbitaria en la infancia. La sinusitis es la primera causa en este tipo de
patología.
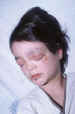
Figura 3. Las heridas perforantes palpebrales causan una gran
reacción inflamatoria que se extiende en ambas periórbitas.
CELULITIS PRESEPTAL
Ante paciente pediátrico con tumefacción palpebral y dolor, casi siempre
unilateral (4), debemos descartar, clínicamente, una celulitis orbitaria (tabla
1).

Por tanto, siempre que sea posible debemos realizar un examen oftalmológico
completo: AV, motilidad intrínseca y extrínseca, campo visual, examen del
segmento anterior y posterior, PIO, anexos oculares y linfonódulos regionales.
Etiología
Casi todos los autores coinciden en clasificar a las preseptales en
tres grupos: relacionadas con infecciones del tracto respiratorio superior
(IRS), secundarias a traumatismos y concomitantes con infecciones de la piel y
anexos oculares (1,5).
1. Infecciones respiratorias superiores
La sinusitis etmoidal y maxilar es la causa más frecuente de celulitis tanto
preseptal como orbitaria (1-6).
El germen aislado más comúnmente en este proceso es S. pneumoniae.
Otro patógeno importante es H. influenzae tipo b. Revisando la
literatura americana vemos que han dedicado esta última década a analizar el
impacto de la vacunación contra este germen (7-9). Al margen de ésto, los
autores coinciden con actitudes más conservadoras y puesto que el índice de
meningitis secundaria a este proceso es, en las últimas series, alrededor del
2%, sólo se practicará punción lumbar a pacientes con claros signos
meníngeos.
2. Supurativa secundaria a traumatismos
El paciente, al contrario que en el cuadro anterior, se presentará
típicamente afebril, con menor leucocitosis.
Los gérmenes responsables: S. pyogenes y S. aureus. Si la
herida permanece abierta, hay retención de material orgánico o ha sido
producida por mordedura, nos podemos encontrar con infecciones polimicrobianas
con anaerobios. Riesgo de necrosis y gangrena (10). No debemos de olvidar
la profilaxis antitetánica.
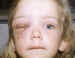
Figura 4. El estreptococo
pyogenes es el causante de la
erisipela.
3. Infecciones de la piel y anexos oculares
• Impétigo: responsables S. aureus y S. pyogenes. Afecta
más comúnmente a niños <6 años con pobres hábitos higiénicos. Fiebre y
leucocitosis. Limpieza de vesículas; bacitracina ungüento; tratamiento
intravenoso en casos más graves.
• Erisipela: responsable S. pyogenes. Bacteremia, leucocitosis,
fiebre. Mucho riesgo de complicaciones locales (fascitis necrotizante, gangrena
por la exotoxina B) y generales (shock tóxico estreptocócico por la exotoxina
A), sobre todo en recién nacidos e inmunodeprimidos (11,12). Tratamiento
intravenoso en la mayoría de los casos.
• Herpes: tanto blefaroconjuntivitis por herpes simple como zóster
cutáneo, mucho menos frecuente en la infancia este último. Tratamiento con
aciclovir tópico y/o sistémico.
• En recién nacido: conjuntivitis severas gonocócicas, por clamidias, por
neisserias. Ruptura espontánea de dacriocele.
• Infecciones dentarias y dacriocistitis.
Manejo diagnóstico y terapéutico
Weiss (1), entre otros autores, basa el diagnóstico en la clínica. Goldberg
(13), sin embargo, basa el diagnóstico diferencial con la celulitis orbitaria
en el TC.
• El primer objetivo será intentar aislar al germen responsable para poner
el tratamiento adecuado.
El hemocultivo se efectuará en casos de signos sistémicos (fiebre,
leucocitosis). Hay bacteremia con hemocultivo positivo en aproximadamente 40% de
las celulitis por IRS (1).
El aspirado percutáneo que proponía Weiss, es rechazado en muchas
revisiones actuales por el riesgo de diseminar la infección (5). Si está
indicado el drenaje de abscesos palpebrales y de los senos afectos
(14,15). No han demostrado valor predictivo el cultivo de exudados
conjuntivales, faríngeos y nasales (16).
• Pruebas de imagen.
La radiografía de senos será positiva en el 38% de los casos con
IRS. No se efectuará en menores de 18 meses y será difícil de valorar en
menores de 2 años, por las razones anatómicas conocidas.
Realizaremos un TC si hay mala colaboración del paciente, traumatismo
con perforación del septum y/o sospecha de retención de cuerpo extraño (en
este último caso muchas veces será necesaria una RMN) o ante
signos locales severos.
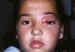
Figura 5. Los abcesos en niños mayores debe ser drenados
quirúrgicamente con prontitud.
El manejo terapéutico también variará en cada caso. Daremos unas
pautas generales teniendo en cuenta que el 90% se resolverán solamente
con tratamiento médico (1).
• Antibioterapia intravenosa.
Si sospechamos S. aureus, S. pyogenes oxacilina (100-200 mg/Kg/día) o
nafcilina por ser penicilinas resistentes a b-lactamasas;
ante alergia lo sustituiremos por vancomicina (40 mg/Kg/día).
En procesos estreptocócicos con signos de toxemia o necrosis asociaremos
clindamicina (10-30 mg/Kg/día) por su acción antitoxinas.
En traumatismo con sospecha de anaerobios penicilina G (75.000 UI/Kg/día).
En IRS cefalosporinas de segunda (cefuroxima ) o tercera (cefotaxima)
generación; ambas 100-150 mg/Kg/día.
Comprobamos que el paciente está afebril 24 h (48 h si el hemocultivo fue
positivo) antes de pasar a antibioterapia oral. Mantenemos el tratamiento oral 7
días.
• Drenaje quirúrgico.
Un 10% de las celulitis preseptales requerirán drenaje de abscesos
palpebrales, sobre todo las de causa traumática, y drenaje de senos (14,15) en
algunos casos de IRS.
Es preferible no utilizar anestesia local por el riesgo de difusión de la
infección. Se realizará una incisión de 2 ó 3 cm sobre la zona de
fluctuación. En el párpado superior el lugar de elección es el tercio externo
del reborde orbitario. Habrá que reavivar los bordes de la herida y hacer una
buena limpieza del absceso (5).
Es importante recordar la indicación quirúrgica precoz de desbridamiento
de tejidos necróticos en casos de sospecha de fascitis, gangrena.
CELULITIS ORBITARIA
Como ya hemos señalado al inicio de este capítulo, la celulitis orbitaria
es un proceso de gran trascendencia por sus potenciales complicaciones tanto
oculares (tabla 2) como sistémicas.

Etiopatogenia
La celulitis orbitaria se puede producir por tres mecanismos: por infección
que se extiende a la órbita desde estructuras vecinas, por inoculación directa
por un traumatismo o por cirugía, y por diseminación hematógena. De estas
causas la principal es la primera. Más del 90% de las celulitis
orbitarias en la infancia se producen por sinusitis etmoidal (1-3).
Bacteriana
Los patógenos responsables, como en el caso de las preseptales, el S.
pneumoniae y S. aureus. Las infecciones polimicrobianas (anaerobios)
son comunes, sobre todo en adolescentes. Hay que prestar mucha atención a su
evolución por sus posibles complicaciones, de entre ellas los abscesos
subperiósticos son las más importantes.
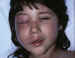
Figura 6. La afectación subcutánea y facial es muy manifiesta y
precisa un diagnóstico etiológico.
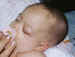
Figura 7. En la infancia hay que hacer diagnóstico diferencial con
múltiples patologías.
Post-traumática
Tanto en las post-traumáticas como en las post-quirúrgicas, el germen más
frecuentemente aislado es S. aureus (17), hay también infecciones
polimicrobianas con anaerobios.
La clínica se suele manifestar entre 42 y 78 h. después de un traumatismo
perforante del septum. Aunque existen casos de clínica diferida hasta varios
meses por la retención de cuerpos extraños (18-19).
Ante evolución rápida hacia la necrosis y gangrena sospechar clostridium.
Post-quirúrgica
Se describen cuadros postcirugía estrabológica, retiniana, palpebral,
orbitaria incluso por endoftalmitis post-quirúrgica (20).
Las manifestaciones suelen acontecer el 2.º ó 3.er día.
A veces refluye material purulento desde la zona intervenida.
En ocasiones es necesario extraer el material protésico utilizado (21).
Endógena
La literatura recoge curiosos casos: en neonatos tras neumonía, tras
infección de la piel (22) incluso una tuberculosis orbitaria por siembra
hematógena (23)
Una mención especial merecen las ficomicosis. En la infancia se
producen ante situaciones de acidez metabólica en diabéticos inmunodeprimidos
y enfermos con patología gástrica. Se han dado casos también en
inmunocompetentes. Además de tratamiento intravenoso con anfotericina B hay que
realizar un importante desbridamiento de tejidos necróticos.
Manejo diagnóstico y terapéutico
Añadir a lo dicho anteriormente para las preseptales la importancia de las
pruebas de imagen.
• La radiografía aportará resultados positivos en el 90% de los
casos.
• El TC es la prueba principal. Pediremos cortes axiales y
coronales, pues son estos últimos los que más información aportan sobre las
posibles complicaciones, fundamentalmente sobre la formación de abscesos
orbitarios. Pediremos también cortes de los lóbulos frontales y del
parénquima cerebral para descartar la formación, así mismo, de abscesos.
• ECO-B. De utilidad para la valoración de cuerpo extraño
retenido. Algunos autores la consideran útil para el diagnóstico de abscesos
orbitarios dudosos (24).
• RMN. De elección ante la sospecha de complicaciones cerebrales,
sobre todo, de tromboflebitis del seno cavernoso. Valoración más precisa de
abscesos (6).
Con respecto al tratamiento médico, alguna salvedad a lo dicho en las
preseptales:
• Muchos especialistas ORL optan por la ticarcilina-clavulámico,
como primera opción, por su amplio espectro.
• La mayoría de los autores eligen cefalosporinas de segunda o
tercera generación.
• Otros fármacos que se utilizan en determinadas situaciones son:
— Antihipertensivos oculares si se desarolla glaucoma secundario.
— Aerosolterapia (prednisolona+fluocinolona+polomixina
B+neomicina+fenilefrina).
— Fibrinolíticos y anticoagulantes. Discutida su utilidad en cuadros como:
la gangrena orbitaria estreptocócica (12) y la trombosis del seno cavernoso
(25,26).
Sobre el tratamiento quirúrgico trataremos en profundidad en el
siguiente apartado adelantando que aproximadamente el 16% de la celulitis
orbitarias tendrán indicación quirúrgica, bien de senos paranasales bien de
la órbita (3).
ABSCESOS SUBPERIÓSTICOS Y ORBITARIOS
Haremos hincapié en este aparatado pues es la principal complicación de la
celulitis orbitaria y la indicación quirúrgica princeps de este capítulo.
Se puede considerar a los abscesos subperiósticos (ASP), casi en su
totalidad, secundarios a sinusitis bacteriana. La infección se propaga por
contigüidad hasta la órbita y se queda anclada en el periostio. Desde allí se
puede extender a otros focos (abscesos cerebrales, tromboflebitis del seno
cavernoso, meningitis, septicemia). Los abscesos orbitarios, se suelen
originar como fruto de un traumatismo perforante (5). Sin embargo la mayoría de
las series revisadas se refieren a ambos indistintamente.

Figura 8. Los ASP presentan una clínica llamativa. Clara
limitación de la motilidad ocular. El TC es la prueba de elección para su
diagnóstico.
Su incidencia, varía según los estudios, pero se sitúa alrededor
del 10% dentro las complicaciones de la celulitis orbitaria.
Clínica
Harris (27) definió los criterios diagnósticos de los ASP en la triada:
• Desplazamiento lateral del globo.
• Limitación de la abducción y adducción.
• Resistencia a la retropulsión.
A la clínica local hay que añadir: dolor, fiebre, signos de toxicidad
sistémicos.
A la gravedad del cuadro se suman sus complicaciones: disminución brusca de
la agudeza visual por el daño del nervio óptico o por isquemia
coriorretiniana; grave deterioro por afectación del sistema nervioso central
(absceso cerebral, meningitis, trombosis del seno cavernoso).
Diagnóstico
• El diagnóstico definitivo se establece con el TC (28).
La limitación de esta técnica es el índice de falsos positivos, incluso
utilizando contraste, por la presencia de edema reactivo en perióstio en
algunos casos de sinusitis (24,29).

Figura 9. La erisipela da una característica coloración violácea,
descamación y afectación de las extremidades distales de las manos.
• La ECO-B la utilizaremos para el seguimiento (ecografías
seriadas) y para el diagnóstico diferencial en casos dudosos. También tiene
sus limitaciones sobre todo para detectar ASP posteriores (24).
• Hay autores que proponen la RMN como el mejor método de
diagnóstico diferencial. También, como ya hemos apuntado, para las
complicaciones cerebrales (5,6).
• Los CULTIVOS que han demostrado rentabilidad son: el hemocultivo y
el cultivo del material purulento tanto del seno afecto como de los propios
abscesos (subperióstico, orbitario, cerebral o dentario en caso de ser éste el
foco original). Ya vimos que no tienen valor predictivo los cultivos nasales,
conjuntivales, faríngeos…
• Hay autores que proponen otros métodos como la endoscopia nasal ante
paciente pediátrico con sinusitis y signos de alarma. Se utilizaría tanto para
el diagnóstico como para el tratamiento precoz (14,15).
Tratamiento
Aquí radica la mayor controversia en el momento actual: terapia médica
única vs quirúrgica, observación vs cirugía precoz.
Harris (1994) realiza una revisión exhaustiva de 37 pacientes diagnosticados
mediante TAC de ASP. Los divide en tres grupos según la edad. Analiza la
respuesta al tratamiento (tabla 3) y los gérmenes responsables en los distintos
grupos (tabla 4).


Demuestra que la edad es el factor de riesgo decisivo, pues de él dependen
otros como la anatomía (mayor índice de sinusitis frontal en adolescentes y,
por tanto, mayor riesgo de complicaciones cerebrales); la microbiología (mayor
índice de infecciones mixtas y de anaerobios). Todos ellos íntimamente
relaccionados: adolescentes, sinusitis crónicas, situaciones de anaerobiosis,
resistencia a antibióticos, sinusitis frontal y complicaciones cerebrales.
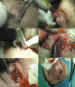
Figura 10. El drenaje quirúrgico soluciona espectacularmente una
situación que con antibioterapia sistémica no se resolvía.
Este autor propone un protocolo de actuación:
• OBSERVACIÓN. Bajo ingreso hospitalario, terapia antibiótica
intravenosa y valoración oftalmológica cada 6h.
Pacientes: <9 años, sin afectación de su agudeza visual, sin
afectación del seno frontal , ASP mediales, sin afectación cerebral.
Se procederá al drenaje quirúrgico si tras el inicio de
antibioterapia no desciende la fiebre en 36 h. o no se produce mejoría clínica
en 72 h.
El especialista ORL debe valorar si se procede a la etmoidectomía
(recordamos que este es el seno que más se afecta en este grupo de edad), sobre
todo con el antecedente de episodios de sinusitis de repetición.
• URGENCIA. Drenaje quirúrgico en <24 h.
Pacientes: mayores de 9 años, infección dental, afectación
del seno frontal, ASP de localización superior o inferior, de gran tamaño,
mucho dolor y sospecha de anaerobios.
• EMERGENCIA. Drenaje quirúrgico en pocas horas.
Pacientes: cualquier edad si daño importante del nervio óptico o
retiniano. Hay autores que proponen la cantotomía y cantolisis para liberar la
órbita de forma previa al drenaje (12).
Greenberg (1998) hace una nueva revisión y propone como susceptibles de
tratamiento médico único: los niños menores de 6 años con abscesos mediales
(30).
Complicaciones
• Pérdida de visión permanente (1%); (tabla 2).
• Meningitis (2%) (7-9).
• Tromboflebitis del seno cavernoso (1%).
• Abscesos epidurales, subdurales o parenquimatosos cerebrales (1%).
Total de complicaciones del sistema nerviosos central (4%).
• Septicemia, shock tóxico, fallo multiorgánico (1%) (2,12).
• Mortalidad <2% (5).
BIBLIOGRAFÍA
- Weiss A, Friendly MD, Eglin K et al. Bacterial periorbital and orbital
cellulitis in chidhood. Ophthalmology 1983; 90: 195-205.
- Ferguson MP, McNab AA. Current treatement and outcome in orbital
cellulitis. Aust N Z J Ophthalmol 1999; 27: 375-9.
- Gómez CJ, Aranguez MG et al. Celulitis orbitaria en la infancia.
Tratamiento médico-quirúrgico. Acta Otorrinolaringol 2000; 51: 113-9.
- Barkin RM, Todd JK, Amer J. Periorbital cellulitis in children. Pediatrics
1978; 62: 390-2.
- Steinkuller PG, Jones DB. Microbial preseptal and orbital cellulitis.
Lippincot-Raver Publishers. Philadelphia 1998; V.4, C.25: 175-413.
- Parregard A, Lund I. Periorbital and orbital cellulitis in children.
Ugeskr Laeger 1995; 157: 6576-80.
- Donahue SP, Schwartz G. Preseptal and orbital cellulitis in chilhood. A
channing microbiologic spectrum. Ophthalmology 1998; 105: 1902-5.
- Sankrithi UM, LiPuma JJ. Clinical innaparent meningitis complicating
periorbital cellulitis. Pediatr Emerg Care 1991; 7: 28-9.
- Ciriallo L, Rowe CP. Lumbare puncture in children with periorbital and
orbital cellulitis. J Pediatr 1993; 122: 355-9.
- Placik OJ, Pensler JM et al. Necrotizing periorbital cellulitis. Ann
Plast Surg 1993; 31: 369-71.
- Ingraham HJ et al. Streptoccocal preseptal cellulitis complicated by
toxic streptoccocus syndrome. Ophthalmology 1995; 102: 1223-6.
- Shayegani A, McFarlane D et al. Streptoccocal gangrene of eyelids and
orbit. Am J Ophthalmol 1995; 120: 784-92.
- Goldberg F, Bene AS, Osaki FA. Differentiation of orbital cellulitis from
preseptal cellulitis by computed tomography. Pediatrics 1978; 62: 1000-5.
- Auerbach G, Ulldrich D. Minimally invasive surgery of sinugenic orbital
complication in chidhood. Monatsschr Kinderheilkd 1992; 140: 832-5.
- Hytonen M, Atula T, Pitkaranta A. Complications of acute sinusitis in
children. Acta Otolaryngol Suppl 2000; 543: 154-7.
- Harris GJ. Subperiosteal abscess of the orbit. Age as a factor in the
bacteriology and response to treatment. Ophthalmology 1994; 101: 585-95.
- Westfall CT, Shore JW. Isolated fractures of orbit floor: risk of
infection and the role of antibiotics prophilaxis. Ophthalmic Surg 1991; 22:
409-11.
- Ferguson EC III. Deep wooden foreign bodies of orbit: a report of two
cases. Trans Am Acad Ophthalmol & Otolaryngol 1970; 74: 778-87.
- Green BF, Kraft SP, Carter KD et al. Intraorbital wood. Detection by
magnetic resonance imaging. Ophthalmology 1990; 97: 608-11.
- Kivlin JD, Wilson ME Jr. Periocular infection after strabismus surgery.
The periocular Infection Study Group. J Pediatr Ophtalmol Strabismus 1995; 32:
42-9.
- Mauriello JA, Hargrave S et al. Infection after insertion of alloplastic
orbital floor implants. Am J Ophthalmol 1994; 117: 246-52.
- Hepner R et al. Staphiloccocal orbital sepsis in newborn infants. South
Med J 1960; 53: 922-5.
- Israele V, Nelson JD. Periorbital and orbital cellulitis. Pediatr Infect
Dis J 1987; 6: 404-10.
- Catalano RA, Smoot CN. Subperiosteal orbit masses in children with
orbital cellulitis: time for reevaluation?. J Pediatr Ophthalmol Strabismus
1990; 27: 141-2.
- Ahmadi J, Keane JR et al. CT observations pertinent to septic cavernous
sinus thrombosis. Am J Neuroradiol 1985; 6: 155-8.
- Fernbach SK, Naidich TP. CT diagnosis of orbital inflammation in
children. Neuroradiology 1981 22: 7-13.
- Harris GJ. Subperiosteal abscess of the orbit. Arch Ophthalmol 1983; 101:
751-7.
- Handler LC, Davey IC, Hill JC, Lauryssen C. The acute orbit:
Differentiation of orbital cellulitis from subperiosteal abscess by computerized
tomography. Neuroradiology 1991; 33: 15-8.
- Eustis HS, Armstrong DC et al. Staging orbital cellulitis in children:
tomography characteristics and treatement guidelines. J Pediatr Ophthalmol
Strabismus 1986; 23: 246-51.
- Greenberg MF, Pollard ZF. Medical treatment of pediatric subperiosteal
orbital abscess secondary to sinusitis. J Am As Pediatr Ophthalmol Strabismus
1998; 2: 351-5.
|