 Fig. 1
Fig. 1Dres. Lázaro García CR1, Andrés Alba Y1, García Gil de Bernabé FJ2, García Sánchez J3
Hospital Universitario San Carlos. Universidad
Complutense de Madrid.
(1) Residente de Oftalmología.
(2) Profesor asociado de Oftalmología.
(3) Catedrático de Oftalmología.
Introducción
El virus de la inmunodeficiencia humana (VIH) puede producir sintomatología neurológica al infectar directamente las estructuras nerviosas por su carácter neurótropo, o por afectación indirecta al favorecer la aparición de neoplasias e infecciones oportunistas. Una forma de afectación del sistema nervioso central (SNC) por una neoplasia es la infiltración difusa por células tumorales de las leptomeninges, cuadro conocido como meningitis carcinomatosa (MC) (1-3). Se suele manifestar por la disfunción de varios pares craneales hasta en un 80% de los casos (4), ya sea simultánea o en rápida sucesión, con o sin cefalea, con trastornos mentales o signos de irritación meníngea asociados. Esta disfunción de los pares craneales puede llevar a oftalmoplejía. La disminución de la agudeza visual (AV) dolora o indolora puede ser un síntoma temprano. El diagnóstico de confirmación de MC se realiza mediante el estudio por punción lumbar del líquido cefalorraquídeo (LCR), que presenta hipoglucorraquia, pleocitosis moderada, hiperproteinorraquia y presencia de células atípicas (1-4,8).
Los tumores que más frecuentemente metastatizan difusamente en las leptomeninges son los adenocarcinomas de mama y pulmón, seguidos por los linfomas (8). La neoplasia causante de MC en nuestro caso fue un linfoma no Hodgkin (LNH) de alto grado, que como es bien sabido se manifiesta de forma más frecuente en los pacientes VIH+ (7).
El manejo terapéutico de la MC se basa en la radioterapia craneal y quimioterapia intratecal con Metotrexate o Arabinósido de Citosina (ARA-C). Las MC secundarias a Linfomas, leucemias o adenocarcinomas de pulmón responden de forma más favorable a este tratamiento que el resto de tumores (2,4,5).
Caso clínico
Exponemos el caso clínico de un varón de 38 años de edad que
presentaba los siguientes antecedentes personales:
Episodio de afasia motora transitoria de 1 hora de duración. Parálisis facial derecha central. Hemiparesia derecha transitoria. Se realiza resonancia magnética nuclear (RMN) (fig. 4), objetivándose realce y
engrosamiento meníngeo localizado en zona parieto-temporal derecha, así como en la parte
superior del vermis. No se observan alteraciones a nivel del nervio óptico izquierdo ni
tampoco masas intraorbitarias. La punción lumbar es diagnóstica de MC.
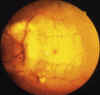
- Masa blanquecina que infiltrando el N.O. protuye en vítreo de OI.
- Obstrucción de la arteria central de la retina (OACR).
- Gran ingurgitación venosa, con edema importante de polo posterior de OI.
- Siembras vítreas blanquecinas en OI.
- Infiltración incipiente de N.O. OD (fig. 3).
Se realiza Eco-Doppler ocular (fig. 5), observándose una imagen nodular de 5x3 mm en la papila del OI que protuye a cámara vítrea. Llama la atención un moderado engrosamiento del N.O. de OI (aproximadamente 6,3 mm de grosor) con marcado aumento de la ecogenicidad en su interior. Mediante Doppler pulsado no se ha objetivado flujo ni en vena ni en arteria central de la retina de OI. Se identifican arterias ciliares posteriores con flujo observado al igual que a nivel de la arteria oftálmica izquierda. La grasa intraorbitaria está conservada. OD dentro de la normalidad. Tras esto se repiten los ciclos de quimioterapia intratecal, falleciendo el paciente al mes de evolución de este cuadro.
Discusión
La MC es definida como una infiltración metastásica difusa de las meninges del cerebro y médula espinal. Fue Siefert (1) en 1901 quien acuñó el término MC, siendo Fischer-Williams et al (1) quienes describieron una pérdida visual entre el 30-40% de los pacientes que presentaban este cuadro, mientras que Little y Olson (1) lo asocian a tan sólo un 15% de los casos. Puede ser el primer hallazgo de la enfermedad tumoral hasta en un 48% de los casos, dato aportado por Little et al (2). El diagnóstico de MC es confirmado por la presencia de células tumorales en LCR, aunque bajos niveles de glucosa son también altamente sugestivos (2). La prevalencia de MC en tumores sólidos es de 4-5%, pudiendo llegar hasta un 28% en casos de carcinomas de pulmón del tipo "células pequeñas" (2). La afectación del N.O. en la MC se ha estimado en un 20%, aunque varía según las series (2). Hemos de destacar que es la cefalea el primer síntoma de la MC en un 33% de los pacientes (3).
La afectación de la agudeza visual en la MC se ha atribuido a varios factores, pudiendo ser uno o combinaciones de varios los causantes de dicha afectación (3,4,6):
1. Infiltración directa del N.O.
2. Infiltración tumoral de las leptomeninges.
3. Papiledema crónico.
4. Compromiso vascular (6,9).
Nuestro paciente presentaba a su vez una OACR de OI, con un gran edema de polo posterior y la típica mancha Rojo cereza, algo que ha sido descrito en muy pocas ocasiones (6). Podemos especular con el mecanismo de obstrucción vascular, pudiendo deberse a una compresión directa del N.O. por la propia invasión meníngea de éste, o a una compresión vascular de la arteria central de la retina (ACR) (6,9).
La afectación de los pares craneales se ha descrito hasta en un 80% de los casos (4), acompañándose generalmente de cefalea y síntomas meníngeos (4,8). Puede también ser la primera manifestación de un tumor a distancia, por lo que se deberá tener en cuenta. Atendiendo a las revisiones de Olson, Little y Wasserstrom (8), la oftalmoplejía debida a la afectación de los pares craneales III y VI es muy frecuente en este cuadro, asociándose a su vez a la del V,VII y VIII.
Hemos de tener en cuenta que nuestro paciente padecía SIDA, circunstancia ésta que le predisponía a las parálisis de diferentes pares craneales (fundamentalmente III y VI) asociadas a la afectación del SNC por criptococosis y toxoplasmosis (8). También se ha relacionado con el virus VZ. Asimismo se ha descrito un 8% de casos de afectación neurooftalmológica en pacientes con SIDA (7). Nuestro paciente no presentaba signos clínicos de afectación por estos microorganismos por lo que pensamos se debían a la propia MC.
El pronóstico de los pacientes afectos de MC es muy pobre, siendo raros los casos de supervivencia más allá de los dos años (2). La agudeza visual tras el tratamiento paliativo con radioterapia más quimioterapia ha mejorado en algunos pacientes aunque en ningún caso ha resuelto el problema de esta patología.
Resumen
Objetivo/Método. La carcinomatosis meníngea es un cuadro caracterizado por la infiltración metastásica difusa de las meninges. En un 80% de los casos existen parálisis de diferentes pares craneales, siendo la oftalmoplejía una de sus más frecuentes manifestaciones. En un 40% de los casos se asocia disminución de la agudeza visual, con afectación del nervio óptico hasta en un 20% de los mismos. Presentamos el caso clínico de un paciente varón de 38 años de edad, VIH+ en estadio CII, con linfoma no Hodgkin, que presenta una infiltración metastásica difusa del nervio óptico de ojo izquierdo, asociada a parálisis del III par y obstrucción de la arteria central de la retina de ese mismo ojo. Hemos realizado una revisión bibliográfica de este cuadro así como de los diferentes mecanismos de disminución de la agudeza visual.
Resultados/Conclusiones. Se resalta la importancia de pensar en esta patología ante todo paciente oncológico con parálisis craneales y pérdida visual, fundamentalmente si tenemos en cuenta el pésimo pronóstico vital de esta entidad.
Palabras clave
Linfoma, carcinomatosis meníngea, metástasis, nervio óptico.
Summary
Purpose/Methods. Meningeal carcinomatosis is a medical profile characterized by a diffuse metastatic infiltration of meninges. In 80% of cases there are different cranial nerve palsies, and ophthalmoplegia is one of more common manifestations. In 40% of cases is associated a visual loss, with optic nerve involvement in a 20% of these. We present the case of a male of 38 years old, HIV+ in CII stage, with a Non-Hodgkin's Lymphoma, that presents a diffuse metastatic infiltration of the optic nerve of the left eye, associated to a third nerve palsy and central retinal artery occlusion of that eye. We have performed a bibliographic revision of this subject and the different mecanisms of visual loss.
Results/Conclusions. The importance of thinking in this pathology in every oncologic patient with cranial nerve palsies and visual loss is emphasized, main if we bear in mind the awful vital prognosis of this entity.
Key words
Lymphoma, meningeal carcinomatosis, metastasis, optic nerve.
Bibliografía