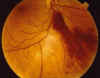
 Fig. 1
Fig. 1Dres. Cano-Parra J, Navea A, Díaz M
Unidad de Valencia. Facultad de Medicina. Cátedra de Oftalmología. Hospital Universitario La Fe. Valencia.
Introducción
Las trombosis venosas de rama afectan más frecuentemente la retina temporal siendo más raro la afectación venosa de rama nasal (quizás porque sean generalmente asintomáticas), y aún menos frecuente es la oclusión venosa de rama bilateral en ambos ojos, que debe hacernos sospechar en ausencia de factores locales, una causa sistémica, siendo necesario medir la presión arterial y practicar un estudio completo de coagulación (1). Presentamos un caso de trombosis venosa de rama bilateral simultánea, que como antecedente tenía una insuficiencia aórtica de etiología reumática y discutimos la patogenia de la misma.
Caso clínico
Mujer de 56 años que acude al servicio de urgencias por presentar escotoma superior bilateral de aparición súbita así como disminución de agudeza visal en su OI. Entre sus antecedentes personales destaca que sufrió la fiebre reumática cuando tenía 7 años diagnosticada por presentar corea, poliartritis y carditis, concretamente insuficiencia aórtica severa y estenosis mitral ligera (se diagnostica de fiebre reumática con 3 de los 5 criterios mayores de Jones, aunque con sólo 2 criterios mayores ya existiría una alta probabilidad diagnóstica). La paciente negaba HTA aunque al medírsela se encontró una TA de 190/95 y estaba afebril. La paciente aportaba un informe cardiológico reciente que era: ECG ritmo sinusal, frecuencia 88 x minuto. Conducción aurículo-ventricular normal. Radiografía de tórax: silueta cardíaca normal. Dilatación de la raíz aórtica. Eco-doppler: regurgitación aórtica moderada-severa con válvula severamente calcificada. Tamaño ventricular izquierdo normal con buena función ventricular. En conclusión insuficiencia aórtica en grado funcional I-II que no precisaba tratamiento cardiotónico-deplectivo ni anticoagulante, debiendo seguir solamente profilaxis antiendocardítica ante procesos febriles.
La exploración oftalmológica era: AV OD: 1, OI: 0,1. Examen biomicroscópico normal. Presión intraocular 18 mm en AO. En el examen del fondo de ojo se objetivó una trombosis venosa de rama isquémico-hemorrágica bilateral siendo de la rama nasal inferior en el OD y de la rama temporal inferior en el OI (figs. 1 y 2). La AGF confirmó la presencia de oclusión venosa de rama con abundantes hemorragias que daban un efecto pantalla, y con microaneurismas que producían puntos de hiperfluorescencia (figs. 3 y 4). Una vez desaparecieron las hemorragias realizamos una fotocoagulación con láser de argón en el sector de las trombosis para prevenir la neovascularización.
Además se investigó la causa de una trombosis venosa bilateral simultánea en ausencia de factores locales oculares (glaucoma, trombosis del seno cavernoso, papiledema, etc.).
Se realizó un estudio completo de coagulación que mostró: T° de protrombina 13,9 seg., índice de Quick 86%, T° de tromboplastina parcial activado 20.2 seg., T° de trombina 12,1 seg., fibrinógeno 427 mg/dl, plaquetas 290.000/mm3, ACA-IgG 3 GPL, ACA-IgM 8 MPL, anticoagulante lúpico negativo, proteína C 125%, proteína S 89%, antitrombina III 91%.
En el control oftalmológico al año de evolución se mantenía la agudeza visual inicial en ambos ojos, la PIO era OD: 16 mm Hg y en OI: 17 mm Hg y en el examen del fondo de ojo se observaba reabsorción de las hemorragias, cicatrices coriorretinianas antiguas correspondientes a los impactos de láser y ausencia de neovasos (figs. 5 y 6).
Discusión
La mayoría de trombosis venosas de rama se localizan en la intersección arteriovenosa (2), afectando más frecuentemente el cuadrante temporal superior debido a la preponderancia de los cruces arteriovenosos en esta zona (3-5). La AGF y la histopatología confirma que la mayoría de estas oclusiones ocurren en la vecindad de los cruces arteriovenosos (6,7). Las causas locales (oculares) más frecuentes de trombosis venosa son el glaucoma y la hipertensión ocular, el papiledema, la trombosis del seno cavernoso, y la fístula carótido-cavernosa. Entre los factores sistémicos asociados a esta trombosis venosa, la hipertensión arterial se halla en el 70% de estos pacientes (8-10). La incidencia de hipertensión en estos pacientes es aproximadamente el doble que en un grupo equivalente de su edad (11).
La incidencia de trombosis venosa bilateral en una de las series más larga publicada fue del 8,9% (14 de 157 pacientes) (12), siendo hasta del 13,6% (12 de 88) en los pacientes que ya tenían previamente una trombosis de un tronco mayor venoso en el primer ojo, entendiendo por tombosis de tronco mayor venoso, la oclusión completa o la hemioclusión de la vena central de la retina. En este estudio se comparó estadísticamente la incidencia de enfermedad sistémica entre los pacientes con trombosis de un tronco mayor venoso bilateral (12 pacientes) y unilateral (74 pacientes), evaluando como factores de riesgo para la bilateralización la hipertensión arterial, la enfermedad cardiovascular, la diabetes mellitus, y la diabetes con retinopatía diabética, siendo este último el único factor de riesgo significativo (p<0,05) para la bilateralización. Por otra parte la diabetes mellitus se ha comunicado como un factor de riesgo en la progresión de una trombosis venosa central no isquémica a una forma isquémica (13,14).
Rubinstein y Jones en otro estudio prospectivo (15) de 10 años de seguimiento sobre un total de 226 pacientes, encontraron que el 6,1% (14 pacientes) de los pacientes con trombosis venosa en un ojo tenían una afectación bilateral en el otro ojo en el transcurso del tiempo. En dicho estudio no hubo ningún caso de trombosis bilateral simultánea, y como en el estudio anterior se encontró que los pacientes con trombosis de un tronco mayor venoso tienen más tendencia a evolucionar a la bilateralidad.
En nuestra paciente con trombosis de rama venosa bilateral simultánea, aunque negaba la hipertensión arterial y no se trataba para ella, tenía en realidad 195/95. Esta gran presión diferencial es típica en los pacientes con insuficiencia aórtica, y puede desencadenarse de una forma aguda por un estado nervioso. El estudio de la coagulación no detectó ninguna anomalía excepto un fibrinógeno algo elevado (el valor normal es hasta 400 mg/dl), que puede ser un marcador serológico de un proceso inflamatorio crónico y a su vez puede aumentar la viscosidad sanguínea. Otra posibilidad teórica era una vasculitis retiniana asociada a la fiebre reumática, sin embargo la paciente estaba afebril, sin brote de fiebre reumática. Controlamos médicamente la tensión arterial a nuestra paciente y prescribimos un antiagregante plaquetario (ticlil 1 comp/12h) para tratar el factor sistémico. Además fotocoagulamos con láser de Argón ambas ramas venosas retinianas ocluidas para prevenir la aparición de neovasos. Un año después la paciente no había tenido ningún otro episodio de trombosis venosa ni ocular ni sistémico.
Resumen
La oclusión venosa de rama bilateral (en ambos ojos) es poco frecuente y debe hacernos sospechar en ausencia de factores locales, una causa sistémica, siendo necesario medir la presión arterial y practicar un estudio completo de coagulación. Presentamos un caso de trombosis venosa de rama bilateral simultánea, que como único antecedente reconocido tenía una insuficiencia aórtica de etiología reumática, revisamos la literatura sobre sus factores de riesgo y discutimos la patogenia de la misma.
Bibliografía