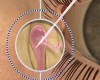
Fig. 1: Introducción de fibra láser por punto y canalículo superior.
ACTUALIZACIONES TECNOLÓGICAS EN OFTALMOLOGÍA
ALAÑÓN FJ1, ALAÑÓN MA2, MARTÍNEZ A2, CÁRDENAS M1, SILES MJ2, CALZADO J1, PIMENTEL E1
Instituto Lagrimal Internacional. Hospital
Universitario Médico Quirúrgico. Jaén. España.
(1) Licenciado en Medicina.
(2) Doctor en Medicina.
RESUMEN
Uno de los objetivos de la investigación en cirugía es desarrollar técnicas sencillas, lo menos lesivas posibles y con buenos resultados.
La reciente aparición del láser de alta potencia y del endoscopio nos ha permitido modificar la técnica quirúrgica original, estableciendo las bases de la cirugía mínimamente invasiva del sistema lagrimal (1-3).
La reducción del tiempo y traumatismo quirúrgico nos ha llevado a realizar esta operación anestesiando únicamente la superficie ocular y la cavidad nasal con anestésicos tópicos sin inyecciones loco-regionales.
Esta técnica quirúrgica presenta una serie de ventajas como son: la relativa sencillez de la técnica con un corto período de aprendizaje, menor trauma tisular, ausencia de cicatriz en piel, no lesiona el tendón cantal medio ni vasos angulares, no hay fractura ósea, sangrado mínimo al igual que el dolor intra y postoperatorio, precisa un tiempo quirúrgico medio de 10 minutos, siendo muy leve la morbilidad postoperatoria y rápida la incorporación a la actividad habitual. Además aumenta la eficiencia de la cirugía ambulatoria.
INDICACIONES
Indicamos esta técnica quirúrgica en casos de cierre sintomático del conducto lagrimonasal completo en todas sus formas clínicas (epífora, dacriocistitis crónica y dacriocistitis aguda que no responde al tratamiento médico). Así como casos de obstrucción sacal y canalicular distal siempre que existan más de 8 milímetros de canalículos libres.
CONTRAINDICACIONES
La presencia de puntos lagrimales impermeables, una dacriolitiasis o de una tumoración de la vía lagrimal contraindicaría esta técnica.
TÉCNICA QUIRÚRGICA
Anestesia
La cirugía se practicó de forma ambulatoria con anestesia tópica.
Mediante una torunda de algodón se anestesió la cavidad nasal 5 minutos antes de la cirugía con un algodón empapado con Tetracaína al 1% y Epinefrina 1/100.000, además de instilación de 2 gotas de colirio anestésico doble (Tetracaína 1 mg/ml y Oxibuprocaína 4 mg/ml) en el fondo de saco conjuntival inferior, 5 minutos e inmediatamente antes de la cirugía. Se practicó lavado de vía lagrimal excretora con Bupivacaína al 0,5% y vasoconstrictor.
En todos los pacientes se practicó sedación consciente con Remifentanilo en perfusión continua a dosis de 0,025 a 0,1 microgramos/kg/minuto y Midazolam intravenoso a dosis de 0,05-0,1 mg/kg.
Se utilizo cánula para administración de oxígeno en cavidad bucal, debido a que el procedimiento quirúrgico se realizó sobre vía aérea. Los pacientes recibieron un flujo continuo de oxigeno de 3 litros/minuto.
Se administró también de forma protocolizada Metamizol o Paracetamol intravenoso.
Técnica quirúrgica
Hemos realizado las DCR endocanaliculares con un láser diodo de 980 nm (Varius, Intermedic, Barcelona, España) e intubación bicanalicular con tubo de silicona e hilo de prolene recubiertos de PVP (PVP Ritleng lagrimal intubation set, FCI, Issy-les-Moulineaux Cedex, France).
Tras dilatar el punto lagrimal superior, se inyecta en el viscoelástico y se busca con una sonda el contacto óseo, acto seguido se introduce por él una fibra óptica flexible de 600 micras (fig. 1) (4) (Intermedic, Barcelona, España) y siguiendo las vías anatómicas naturales, a través de canalículo superior , canalículo común, y saco lagrimal entra en contacto con la pared medial del saco lagrimal confirmado por el tope duro debido al hueso lagrimal (5). En ese momento se disparan ráfagas mediante impactos cortos en modo continuo con el láser diodo con una energía media total de 488 Julios (rango 180-790 Julios).

Fig. 1: Introducción de fibra láser por punto y canalículo
superior.
Seguidamente ayudados por la visualización directa un endoscopio de 30º y 4 mm (Storz, Tuttlingen, Germany), se amplia, por vía endocanalicular, la osteotomía inicial en dirección anteroinferior (6) mediante la yuxtaposición de impactos confluentes siguiendo la forma de un círculo hasta obtener un disco mayor de 5 mm. de diámetro por vaporización de saco lagrimal, hueso y mucosa nasal (fig. 2) (7-10).
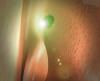
Fig. 2: Transiluminación en cavidad nasal de la luz guía del
láser.
El cornete medio se luxa si dificulta la visualización durante la intervención. Se debe evitar una manipulación excesiva sobre dicha estructura para prevenir la formación de sinequias.
En casos de obstrucción canalicular distal, la fibra láser se introduce hasta el obstáculo canalicular y se realiza un disparo láser de corta duración y baja potencia (5-8 W.), para permitir el avance de la fibra por el canalículo hasta entrar en contacto con el hueso lagrimal, siendo el resto de la cirugía como hemos descrito.
Tras realizar la osteotomía se practica lavado de la nueva vía lagrimal con suero salino para evitar el acumulo de detritus y la reacción tisular secundaria.
Finalmente se practica intubación bicanalicular con tubos de silicona recubiertos de PVP e hilo de prolene ayudados por la sonda-guía de Ritleng (Ritleng probe, FCI, Issy-les-Moulineaux Cedex , Francia) (fig. 3).
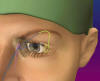
Fig. 3: Intubación bicanalicular con sonda de silicona e hilo
de prolene.
Tanto la ubicación y el tamaño de la osteotomía como la recogida de los tubos de silicona a través de cavidad nasal son controlados en tiempo real por videoendoscopia.
Finalmente se realizó la aplicación de Mitomicina C (MMC). La MMC (INIBSA, Barcelona, España) se aplicó mediante una esponja de acetato de polivinilo (Merocel, Jacksonville, Florida, Estados Unidos) de aproximadamente 9 milímetros impregnada en 0,2 mililitros MMC a una concentración de 0,4 mg/ml durante un tiempo de 5 minutos (fig. 4).
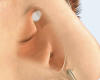
Fig. 4: Aplicación de mitomicina en el nuevo ostium.
El tiempo quirúrgico medio es de 10 minutos (rango 6-25 minutos).
No se practica taponamiento nasal.
La técnica es ambulatoria con una hora de observación postquirúrgica.
Seguimiento postquirúrgico
Todos los pacientes retornaron a su actividad cotidiana antes de las 24 horas.
En el tratamiento postoperatorio un colirio antibiótico-corticoideo es instilado 4 veces al día durante 2 semanas y un spray nasal antibiótico-corticoideo-vasoconstrictor es inhalado 3 veces al día durante 5 días, seguidos de lavados con suero fisiológico.
En consulta una endoscopia nasal con limpieza del nuevo ostium es practicada a los 14 días, a los 3 meses y a los seis meses de la cirugía y posteriormente un control semestral. En la cura de los 14 días tras limpiar la mucosidad nasal y retirar las costras que se acumulan en el nuevo drenaje se vuelve aplicar en la osteotomía Mitomicina a la misma dosis y tiempo de exposición.
El material de interposición es retirado a los 3 meses de la intervención quirúrgica (11,12).
RESULTADOS
En nuestra serie (n=528) un 85,03% de los casos tratados presentan buenos resultados. El estudio fue realizado entre mayo de 2002 y enero de 2006.
La intervención quirúrgica se considera un éxito si desaparece la epífora (escala de Munk 0 y 1) y en el test de Jones I y II se comprueba directamente con endoscopio la tinción fluoresceínica del nuevo ostium quirúrgico a los 6 y 12 meses de la cirugía (3 meses después de retirar los tubos de silicona).
Complicaciones intraoperatorias.
Un paciente de edad avanzada y riesgo anestésico ASA III precisó reconversión a anestesia general con intubación orotraqueal por imposibilidad de mantener unos niveles de oxigeno seguros.
En un 3,98% de los pacientes no fue posible la perforación ósea con la fibra óptica. Estos pacientes presentaron un grosor óseo superior a la media con muy escasa transiluminación de la luz guía en la visualización directa con endoscopio (13).
Dos pacientes (0,38%) presentaron quemadura canalicular por utilización de guías metálicas.
Un osteotomía demasiado posterior y superior dará como resultado epífora y secreciones mucopurulentas de repetición con un test de Jones II con control videoendoscópico positivo y test de Jones I negativo «Lacrimal Sump Síndrome», a lo largo de nuestro estudio todos los pacientes (2,84%) que presentaron este síndrome tuvieron un cierre tardío del nuevo drenaje (14).
La salida de grasa a fosas nasales se puede reducir fácilmente con un disparo de láser con la pieza de mano por nosotros diseñada. Como en otras series no encontramos que esta interfiera en los éxitos quirúrgicos (15).
Complicaciones postoperatorias
No se encontraron efectos secundarios provocados por el uso de Mitomicina (16,17).
Traumatismo canalicular
Se objetiva daño canalicular en menos de un 1,5% de los pacientes, tanto de canalículo común como del superior e inferior, al igual que en el resto de técnicas de DCR tanto externa como endonasal y en las demás cirugías sobre el sistema lagrimal.
Cuatro pacientes (0,76%) presentaron obstrucción del canalículo inferior por fibrosis iatrogénica a los dos meses de la retirada de la intubación. De estos uno permanece asintomático y en los tres casos restantes se objetiva epífora residual frente a agresiones externas (aire, frío, humo...) y necesidad de secado entre dos y cuatro veces al día (grado 2 de escala de Munk).
Tres pacientes (0,57%) presentaron obstrucción de canalículo superior, éstos permanecen asintomáticos.
Complicaciones inflamatorias
Como complicación postquirúrgica en una paciente en la que utilizamos pulsos de 20 W de potencia, presentó edema y eritema palpebral en región cantal interna a las 72 horas de la cirugía que se resolvió sin necesidad de tratamiento. Atribuimos esta inflamación estéril a un exceso de energía.
Complicaciones infecciosas
En nuestra serie encontramos una dacriocistitis postquirúrgica que lo atribuimos al cierre del ostium por epitelización de los tubos de silicona al estar estos fijados de forma muy tensa con seda de 3-0 a mucosa nasal. No utilizamos antibióticos sistémicos en el postoperatorio de forma protocolizada, los empleamos en los casos donde observamos contenido purulento en el lavado previo o en pacientes con antecedentes infecciosos.
Complicaciones debidas a la intubación
Una paciente se retiró la intubación bicanalicular a los 20 días de la cirugía. La vía permaneció permeable en los controles postquirúrgicos.
Doce casos (2,27%) presentaron laceración de puntos lagrimales por tubos demasiado ajustados con fijación nasal, por utilización de conformador de orificio nasal que aumento la tracción ejercida por estos o por epitelización nasal de los tubos de silicona. Tras su liberación once pacientes presentaron buen drenaje lagrimal.
Un paciente presentó granuloma superior del punto lagrimal por continua manipulación de éstos.
El desplazamiento lateral en ángulo cantal interno del tubo bicanalicular más frecuente si no lo fijamos a nariz (5,67%) lo solucionamos mediante reposición endoscópica con anestesia tópica (18). Actualmente utilizamos una doble intubación con un tubo del numero 8 alrededor de la intubación bicanalicular, el extremo proximal del tubo hace tope con la osteotomía y el extremo distal lo fijamos con grapas de titanio consiguiendo con esto disminuir drásticamente la extrusión del tubo a menos del 1%. Anteriormente lo fijábamos con seda de 3-0 a mucosa nasal con resultados peores pues no era raro la liberación de la sutura por necrosis de la mucosa a ese nivel o por manipulación repetida por parte del paciente.
Fracaso de la técnica
El lagrimeo reaparece entre la 2 y 16 semanas tras la cirugía, con una media de 7 semanas. Aunque raramente, se puede presentar hasta el año de la intervención (19,20).
Las sinequias provocadas por la unión postoperatorias de mucosa nasal, pueden englobar el ostium y el cornete medio, siendo la fibrosis de la mucosa nasal la principal causa de fracaso (21).
Existe más probabilidad de obtener un éxito quirúrgico cuando la osteotomía se centra sobre el canalículo de unión y es lo suficientemente ancha como para que la pared del saco se convierta en parte de la pared externa de la fosa nasal.
Reintervenciones
Efectuadas con la misma técnica en los casos de fracaso quirúrgico tras DCR-endocanalicular una reintervención fue exitosa en un 55% de los casos tratados, aumentando estos hasta un 75% en una segunda reintervención.
Tras dos reintervenciones se puede aumentar hasta un 10% los éxitos acumulados sobre los resultados iniciales.
En el caso de reintervenciones tras DCR externa y endonasal hemos obtenido más de un 90% de buenos resultados en nuestra serie, coincidiendo con la bibliografía consultada (22,23).
DISCUSIÓN
Todos los pacientes de nuestra serie se acompañaron durante la cirugía de sedación consciente. Es necesaria una buena colaboración por parte del paciente que sólo puede conseguirse si se encuentra relajado y sin ansiedad durante la intervención quirúrgica, colaborando con una inmovilidad adecuada.
La anestesia tópica evita la ansiedad que produce en el paciente las inyecciones perioculares así como edemas, hemorragias palpebrales o hematomas retrobulbares y la perforación del globo. Permite una recuperación muy rápida del paciente, manteniendo el ojo y los tejidos perioculares en el postoperatorio sin alteración de la motilidad, no siendo necesario por tanto ningún tipo de vendaje, por lo que no se interrumpe la visión, pudiendo aplicarse el tratamiento tópico inmediatamente. Evita las secuelas postoperatorias como la ptosis y la diplopía (24) y reduce el riesgo de complicaciones sistémicas y repercusiones hemodinámicas de la anestesia general y regional.
Debido a la importancia que en el drenaje de la lágrima tiene el punto lagrimal y canalículo inferior, proponemos para la maniobras quirúrgicas actuar lo menos posible sobre éstos, utilizando el punto lagrimal y el canalículo superior para canalizar la vía con la fibra óptica.
Entre las ventajas de la técnica endocanalicular destaca que la energía es transmitida por las vías anatómicas de órbita a una cavidad natural como la fosa nasal, no poniendo por tanto en peligro el ojo ni estructuras perioculares, además la técnica recuerda al sondaje nasolagrimal a cuya sensación táctil está familiarizado el oftalmólogo (6).
Para facilitar el paso de la fibra láser dentro del sistema lagrimal proponemos inyectar sustancia viscoelástica a través del punto lagrimal superior. La viscodisección de canalículos y saco lagrimal dilata y lubrica estas estructuras y disminuye el daño térmico en las estructuras circundantes (7,25,26).
La acción quirúrgica del láser diodo se debe a la absorción de su energía por el tejido diana y transformación de ésta en calor (efecto térmico), capaz de destruir tejido mucoso y pared ósea lagrimal, creando una fístula entre saco lagrimal y fosa nasal (27).
La energía del láser es transmitida por una fibra óptica siendo la ablación precisa en la zona marcada por su terminal. Una temperatura superior a 100ºC produce la necrosis coagulativa o vaporización de los tejidos en la zona marcada. Se ha descrito además una alteración irreversible de los tejidos en las 300-600 micras alrededor del extremo de la fibra láser, dependiendo de la energía utilizada, por alteración de la vascularización de soporte, situación que ocurre cuando la temperatura es superior a 50ºC. Por este motivo lo utilizamos en forma de contacto tanto para la osteotomía como para la vaporización de saco lagrimal, aprovechamos así el máximo beneficio del efecto térmico, concentramos toda la energía en la punta de la fibra óptica y evitamos la divergencia del haz del láser, realizando en este modo la incisión, excisión, vaporización y coagulación de los tejidos al mismo tiempo.
Para un efecto más rápido sobre el tejido al primer contacto, puede ser útil establecer un plano de microcarbón en la punta de la fibra óptica.
La fibra óptica de pequeño diámetro (600 micras) permiten obtener un corte más eficaz para una misma potencia con respecto a fibras de mayor diámetro, ya que al ser mayor la relación energía/unidad de superficie (densidad de energía) el campo de radiación es más estrecho y concentrado. Asimismo el daño canalicular es inferior al que puede producirse con fibras más gruesas por su excesiva rigidez.
La fibra de 600 micras nos permite salvar obstáculos mucosos o fibrosos anteriores al saco lagrimal y una mejor manipulación y orientación en el momento de marcar la zona idónea para realizar el nuevo ostium lagrimal con respecto a fibras de menor diámetro (4).
Utilizar fibras de menor diámetro conlleva además riesgo de rotura intracanalicular o bien el uso de guías metálicas que producen cauterización de las estructuras con las que están en contacto por la difusión retrograda del calor debido a las buenas propiedades conductivas del metal.
Por este motivo utilizamos solamente la fibra óptica con su envoltura de fluoropolímero que muestra una perfecta resistencia a las temperaturas de trabajo, evitando además el daño colateral por la reflexión total del haz de láser que la funda produce.
Fibras con diferente calibre requieren un ajuste de energía. Lo demostraremos con un ejemplo: si consideramos que el diámetro de la circunferencia es p x r2, el radio de una fibra de 600 micras será 300 micras que al cuadrado será 90.000, el radio de una fibra de 200 micras será 100 micras que al cuadrado será 10.000, la densidad de energía para una misma potencia es 9 veces mayor para una fibra de 200 micras que para una de 600 micras. Por tanto a medida que disminuye el diámetro aumenta de forma exponencial la densidad de energía, aumentando la penetración pero también los efectos secundarios.
Se deben evitar los traumatismos, tanto térmicos como mecánicos, a la vía lagrimal debidos a la introducción y salida repetida de la fibra láser.
En huesos finos, con buena transiluminación, podemos utilizar pulsos para la osteotomía, con una relación tiempo de emisión/tiempo de pausa 1:1 o inferior, para la ablación de una porción de tejido con cada impacto y obtener una relajación de la temperatura tisular gracias a la pausa. Se evita de esta manera un efecto térmico acumulativo, disminuyendo la carbonización y consiguiendo un corte más preciso (27). Si se trabaja en modo continuo es importante ir progresando con impactos cortos para reducir la exposición térmica (28). Reducir la quemadura es objetivo prioritario, para esto además de actuar sobre el tiempo y modo de exposición se esta investigando en ayudas físicas como bombas peristálticas de irrigación (29).
En hueso grueso utilizamos el modo continuo con una potencia inicial de 10-12 W para una mejor penetración.
Elegimos el láser diodo en comparación con otros láseres por los siguientes motivos: el láser de CO2 es poco coagulante y además no utiliza una fibra flexible por lo que lesionaría los canalículos. El diodo se transmite por una fibra flexible que se adapta a las vías anatómicas naturales.
Ciertos láseres son responsables de reacciones tisulares postoperatorias retardadas. Con el láser Holmio se han descrito edema postquirúrgicos y reacciones linfáticas en párpados inferiores, publicándose malos resultados a largo plazo. Además la visualización operatoria es mala por las salpicaduras que provoca al transmitir su energía únicamente en forma de pulsos.
Con el láser de Nd-YAG se ha constatado una cicatriz fibrosa muy indurada en mucosa nasal que puede comprometer el resultado.
El láser de KTP produce una buena coagulación pero una mala vaporización. Además se ha descrito daño colateral con la utilización del láser.
Tampoco utilizamos bisturí eléctrico ni unidades de radiofrecuencia por el mayor dolor quirúrgico, la intensa reacción necrótica que provocan y por la imposibilidad de perforar hueso (30).
En nuestra serie encontramos una imposibilidad de perforar hueso en un 4% de los pacientes. Estudios histológicos sobre el grosor óseo en la fosa lagrimal, entre apófisis ascendente del maxilar y unguis, coinciden con nuestros hallazgos quirúrgicos indicando un 4% de la población que presenta un hueso superior a 300 micras. En este mismo trabajo se describe que el grosor medio es de 106 micras en más de un 67% de la población estudiada, disminuyendo este con la edad (13).
El efecto coagulante se debe a la longitud de onda de 980nm que asegura una buena absorción por la oxihemoglobina, por lo que puede ser utilizado en pacientes con discrasias sanguíneas.
A diferencia de la DCR endonasal no necesita infiltración de anestésico en la cavidad nasal, ni de curas postoperatorias frecuentes al ser mínimo el traumatismo a la mucosa.
Se practica intubación bicanalicular en todos los casos ya que con esta técnica no se sutura saco lagrimal a mucosa nasal debido a lo angosto del campo quirúrgico, y para atenuar el daño tisular causado por el efecto térmico del láser diodo.
Utilizamos sondas de silicona con hilo de prolene por el mínimo traumatismo a la mucosa nasal, al contrario de lo que pudimos comprobar en nuestros primeros casos de intubación con guías metálicas causantes de laceraciones en esta zona, dolor durante el acto quirúrgico y sinequias en el postoperatorio.
Tanto en la cirugía endonasal (31), en la endocanalicular (32) como en la externa en casos complicados (33) se ha indicando para la optimización de resultados la utilización de material adicional alrededor de los tubos de silicona que mantendrían una apertura de la ventana ósea y mucosa mayor. Si bien en nuestros casos paradójicamente se ha traducido en un aumento de complicaciones tanto a nivel proximal, como laceraciones de puntos lagrimales, como a nivel distal en la mucosa nasal en forma de granulomas.
El uso de una sonda de silicona gruesa para la intubación bicanalicular se ha asociado también con una mayor eficacia comparado con tubos de diámetro normal (34).
El recubrimiento con polivinílpirrolidona se ha asociado a mejor tolerancia por parte de los pacientes, a un mejor drenaje de la lágrima por capilaridad y a una menor incidencia de reacción inflamatoria causa de obstrucción canalicular y fracaso de las DCR (35).
El crecimiento de un tejido fibroso, la cicatrización y la formación de un tejido de granulación postquirúrgico pueden englobar el área circundante la osteotomía y favorecer el fracaso de la técnica. En nuestros casos es la principal causa de obstrucción.
La reducción en la intensidad de los procesos de proliferación fibrosa en la osteotomía y en los tejidos blandos podría aumentar la proporción de éxitos de la DCR.
En la ultima década se ha empezando ha utilizar la MMC para intentar mejorar la tasa de éxito de la DCR (36).
Gonzalvo, en un magnífico trabajo, encuentra una diferencia clínicamente significativa en pacientes intervenidos mediante DCR externa, resultados que confirma con el estudio mediante TAC helicoidal (37).
Yeatts obtuvo la resolución completa de la epífora en el 100% de 8 pacientes reintervenidos mediante DCR externa (4 pacientes) y DCR láser endonasal (4 pacientes) con aplicación de MMC (0,3 mg/ml durante 3 minutos) (38,39). Ugurbas notificó que la aplicación de MMC (0,5 mg/ml durante 2,5 minutos) en la DCR endonasal, logra en los estudios histológicos de especímenes obtenidos tras la cirugía, a los 15 días, 1, 3 y 6 meses, un descenso en la densidad y celularidad del tejido conectivo subepitelial y una atenuación del epitelio mucoso en el nuevo ostium (40).
Kao examinó el cierre de la osteotomía mediante digitalización de fotografías conseguidas por endoscopia transnasal. Esta técnica considera de forma conjunta el cierre del área osteotomía producido por el incremento osteofibroso y de los tejidos blandos circundantes (41).
En nuestro estudio el 91% de los pacientes del grupo tratado intraoperatoriamente con MMC a bajas dosis no presentaron alteraciones en la mucosa nasal circundante a la osteotomía frente al 72,3% del grupo control.
Boush y Kong indicaron que la mayoría de los fracasos tras DCR endoscópica se producen en los cuatro primeros meses tras la cirugía (42,43).
Woog tras DCR láser endonasal comunicó que el momento de inicio del cierre de la osteotomía se ocasiona a las 7,5 semanas de media (2-14 semanas) (44).
En cuanto a su seguridad Ingrams con el uso de altas concentraciones de MMC 1 mg/ml no encontraron cambios permanentes funcionales o histopatológicos en la mucosa de mucosa nasal en conejos (40). Hu demostró in vitro que la aplicación de MMC, por corto período (menos de 5 minutos) y a dosis no mayor de 0,4 mg/ml, logra la inhibición de la proliferación de fibroblastos de mucosa nasal sin altos niveles de apoptosis (fragmentación del ADN) de los fibroblastos viables (45).
En nuestro trabajo no se registraron efectos secundarios derivados del uso de MMC en ninguno de los pacientes a lo largo del estudio.
Nuestra original forma de aplicarla sobre la esponja de acetato de polivinilo evita que esta se extienda por otros tejidos distintos a los que está en contacto. El aumento de volumen por la expansión de este material al impregnarse de MMC ejerce presión sobre la herida quirúrgica con el efecto hemostático por compresión que de ello se deriva. Además se retira fácilmente debido a las propiedades compactas de este material esponjoso, no quedando restos por tanto.
Utilizamos también Mitomicina en la limpieza de la nueva apertura efectuada a las 2 semanas para inhibir la cicatrización en la fase inicial de mucosidad y costras en la mucosa nasal. Justo en el momento en el que comienza el cierre del nuevo drenaje.
Entre las desventajas de esta técnica quirúrgica citamos el coste del equipo de imagen y del láser
BIBLIOGRAFÍA
Alañón F, Alañón M, Martínez A, Cárdenas M. Dacriocistorrinostomía transcanalicular con laser diodo, Arch Soc Esp Oftalmol 2004; 79: 325-330.
Alañón M, Alañón F, Martínez A, Cárdenas M. Dacriocistorrinostomía endonasal y endocanalicular con láser diodo. Resultados Preliminares, Acta Otorrinolaringol Esp 2004; 55: 171-176.
Christenburry JD. Transcanalicular laser dacryocystorhinostomy, Arch Ophtalmol 1992; 110: 170-171.
Eloy Ph, Trussart C, Jouzdani E et al. Transcanalicular diode laser assisted dacryocystorhinostomy, Acta oto-rhino-laryngologica belg 2000; 54: 157-163.
Toledano Fernández N. Dacriocistorrinostomía transcanalicular con láser. En: Toledano Fernández N. Manejo actual de las obstrucciones del conducto nasolagrimal. Comunicación Solicitada 77 Congreso de la Sociedad Española de Oftalmología Barcelona. 2001; 107.
Levin PS, StormoGipson D.J., Endocanalicular laser-assisted dacryocystorhinostomy, An anatomic study, Arch Ophtalmol 1992; 110: 1488-90.
Pearlman S, Michalos P, Martín L et al. Translacrimal transnasal laser-assisted dacryocystorhinostomy, Laryngoscope 1997; 107: 1362-1365.
Rosser P. There is no use crying over spilt tears: The surgical management of primary acquired nasolacrimal duct obstruction, Aust N Z J Ophthalmol 1999; 27: 95-100.
Kuchar A, Novak Ph, Fink M et al. The use of a diode laser for antegrade laser dacryocystorhinostomy, Orbit 1997; 16: 59-65.
Hong JE, Hatton MP, Leib ML et al. Endocanalicular laser dacryocystorhinostomy analysis of 118 consecutive surgeries. Ophthalmology. 2005; 112(9): 1629-33.
Alañón F, Alañón M, Martínez A et at. Intubación lagrimal en casos complicados (carta). Arch Soc Esp Oftalmol. 2006; 81(6): 313-4.
Adenis J, Robert P, Dourlhès N et al. Transcanalicular laser dacryocystorhinostomy pronostic factor of silastic intubation, Ophalmologie 1996; 10: 255-259.
Hartikainen et al. Lacrimal bone thickness at the lacrimal sac fossa, Ophthalmic Surg Lasers 1996; 27: 679-684.
Migliori M. Endoscopic Evaluation and Management of the Lacrimal Sump Syndrome, Ophthalmic Plastic and Reconstructive Surgery 1997; 13,4: 281-284.
Osés M, García M, García B et al. Dacriocistorrinostomía endoscópica endonasal vs. Abordajes externos clásicos, Arch Soc Esp Oftalmol 1997; 10: 725-728.
Camara J, Bengzon A, Henson R. The safety and efficacy of mitomycin C in endonasal endoscopic laser-assisted dacryocystorhinostomy, Ophtha Plast Reconst Surg 2000; 16: 114-118.
Adenis J, Sommer U, Robert P. Use of mitomycin C (MMC) for dacryocystorhinostomy interventions, J Fr Ophtalmol 2005; 28,4: 443-446.
Brookes J, Olver J. Endoscopic endonasal management of prolapsed silicone tubes after dacryocystorhinostomy, Ophthalmology 1999; 106: 2101-2105.
Hofmann T, Lackner A, Muellner K et al. Endolacrimal KTP laser-assisted dacryocystorhinostomy, Arch Otolaryngol Head Neck Surg 2003; 129: 329-332.
Woog J, Metson R, Puliafito C. Holmium:YAG endonasal laser dacryocysto-rhinostomy, Am J Ophthalmol 1993; 116: 1-10.
Watkins L, Janfaza P, Rubin P. The evolution of endonasal dacryocystorhinostomy, Surv Ophthalmol 2003; 48: 73-84.
Woo K, Moon S, Kim Y. Transcanalicular laser-assisted revision of failed dacryocystorhinostomy, Ophthalmic Surg Lasers 1998; 29: 451-455.
Piaton JM, Keller P, Limon S, Quenot S. Revision of failed dacryocystorhinostomies using the transcanalicular approach. Results of 118 procedures, J Fr Ophtalmol 2001; 24,3: 265-273.
Sadiq S, Hugkulstone C, Jones N et al. Endoscopic Holmium:YAG laser dacryocystorhinostomy, Eye 1996; 10: 43-46.
Fay A, Michalos P, Rubin P. Endocanalicular Nd: YAG laser dacryocystorhinostomy, Int Ophthalmol Clin 1999; 39,1: 177-184.
Piaton JM, Keller P, Limon S, Quenot S. Holmium: YAG and Neodymium:YAG laser assisted trans-canalicular dacryocystorhinostomy. Results of 317 first procedures, J Fr Ophtalmol 2001 Feb; 24,3: 253-264.
Alañón F, Alañón M, Martínez A. Dacriocistorrinostomía transcanalicular con láser diodo. Oftalmología Práctica 2005; 21: 46-61.
Maeso J, Sellares MT. Dacriocistorrinostía transcanalicular. En: Manual de tratamiento de la patología obstructiva lagrimal. Badalona, Ed. Formación Sanitaria 2006; 119.
Prat J, Casas E, Gatell J. Dacriocistorrinostomia transcanalicular con láser de diodo y bomba de irrigación. Comunicación presentada en: XVI Congreso de la Sociedad Española de Cirugía Plástica Ocular y Orbitaria. Junio 2006. Barcelona.
Piaton JM, Keller P, Limon S, Quenot S. First line endonasal dacryocystorhinostomy Technique and results. Comparison between diode laser and electrocautery instrument. Study based on 422 procedures, J Fr Ophtalmol 2002; 25,2: 135-145.
Blanco G, Santos J. Dacriocistorrinostomía endonasal: nueva perspectiva en el tratamiento de la obstrucción del conducto nasolagrimal. Arch Soc Esp Oftalmol, 2004; 79: 99-101.
Arx G, Schmelzer A, Lämmli. Transcanalicular endoscopic laser-assisted dacryocystorhinostomy, Med Laser Appl 2003; 18: 297-306.
Junceda-Moreno J, Dos Santos-Bernardo V, Suárez-Suárez E. Técnica de doble intubación para el tratamiento de la epífora en casos complicados. Arch Soc Esp Oftalmol 2006; 81: 201-206.
Ben Simon GJ, Joseph J, Lee S et al. External versus endoscopic dacryocystorhinostomy for adquired nasolacrimal duct obstruction in a tertiary referral center. Ophthalmology. 2005; 112: 1463-1468.
Toledano Fernández N, García Sandoval B, Beneito Pérez P, Grande Baos C. Tratamiento quirúrgico de las obstrucciones del conducto nasolagrimal. En: Toledano Fernández N. Manejo actual de las obstrucciones del conducto nasolagrimal. Sociedad Española de Oftalmología. Barcelona. 2001; 71-83.
Mandeville J, Woog J. Obstruction of the lacrimal drainage system, Current Opinion in Ophthalmology 2002; 13: 303-309.
Gonzalvo FJ, Fuertes I, Fernández FJ. Dacriocistorrinostomía externa con mitomicina C. Valoración clínica y anatómica mediante tomografía computerizada helicoidal, Arch Soc Esp Oftalmol 2000; 9: 611-617.
Yeatts R. Current concepts in lacrimal drainage surgery, Curr Opin Ophthalmol 1996; 7: 43-47.
Yeatts R, Neves R. Use of mitomycin C in repeat dacryocystorhinostomy, Ophthalmic Plast Reconstr Surg 1999; 15: 19-22.
Ugurbas S, Zilelioglu G, Sargon M, Anadolu Y, Akiner M, Akturk T. Histopathologic effects of mitomycin-C on endoscopic transnasal dacryocystorhinostomy, Ophthalmic Surg Lasers 1997; 28: 300-304.
Kao S, Liao C, Tseng J, Chen M, Hou P. Dacryocystorhinostomy with intraoperative mitomycin C, Ophthalmology 1997; 104: 86-91.
Boush G, Bradley N, Dortzbach R. Results of endonasal laser-assisted dacryocystorhinostomy, Ophthalmology 1994; 101: 955-959.
Kong Y, Kim T, Byung W. A report of 131 cases of endoscopic laser lacrimal surgery, Ophthalmology 1994; 101: 1.793-1.800.
Ingrans DR, Volk MS, Biesman BS et al. Sinus surgery: does mitomycin C reduce stenosis?, Laryngoscope 1998; 108: 883-886.
Hu D, Sires BS, Tong DC, Royack GA, Oda D, Effect of brief exposure to mitomycin C on Cultured human nasal mucosa fibroblasts, Ophthal Plast Reconstr Surg 2000; 16: 119-125.