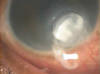
Fig. 1: Aspecto de la úlcera corneal antes de pautar tratamiento. Se aprecia el aspecto abscesificado y la presencia de hipopión.
SEMINARIO DE CASOS CLÍNICOS
GARCÍA GARCÍA GP1, BAÑÓN RICO A2, BELMONTE MARTÍNEZ J
3Servicio de Oftalmología. Hospital General
Universitario de Alicante.
1 Médico residente.
2 Médico adjunto.
3 Profesor titular. Jefe de Servicio.
RESUMEN
Caso clínico: Se describe el caso de un varón ecuato-guineano de 33 años que acude por dolor y disminución de agudeza visual con el ojo derecho. Presentaba una úlcera corneal de aspecto abscesificado, con importante edema y un nivel de hipopión en cámara anterior. A los tres días de tratamiento antibiótico el paciente comienza a desarrollar filamentos visibles con lámpara de hendidura en el lecho ulceroso. Los cultivos tomados tanto en la úlcera corneal inicial como posteriormente a los filamentos del lecho ulceroso resultaron negativos para hongos, pero positivos ambos para Pseudomonas aeruginosa.
El paciente evolucionó favorablemente con antibioterapia y a los tres meses presentaba leucoma residual periférico sin afectación del eje visual y agudeza visual de 10/10 con su ojo derecho.Discusión: Aunque en las muestras tomadas a nuestro paciente el estudio microbiológico tan solo pudo demostrar la presencia de un microorganismo, Pseudomonas aeruginosa, la evolución morfológica de la úlcera corneal hizo plantearnos la implicación de otros gérmenes en su patogenia, aun cuando los cultivos recibidos fuesen negativos para ellos. La mejoría experimentada con el tratamiento pautado nos disuadió de realizar otras pruebas (microscopía confocal, reacción en cadena de la polimerasa) con el fin de detectar un supuesto patógeno asociado. No obstante, la posibilidad de una sobreinfección fúngica o bacteriana, o un origen polimicrobiano, pueden ser la causa de la morfología atípica de una úlcera corneal producida por un germen microbiológicamente filiado y correctamente tratado.
Palabras clave: Queratitis bacteriana, queratitis micótica, úlcera corneal, filamentos.
INTRODUCCIÓN
Las queratitis infecciosas no virales son una causa importante de morbilidad ocular a nivel mundial. Aunque en nuestro medio la mayoría suele tener un origen bacteriano (70-90%), hongos y parásitos pueden estar implicados en su patogenia, o bien ser polimicrobianas. Las queratitis fúngicas, más frecuentes en países tropicales que en Europa, han aumentado su incidencia en la actualidad a causa del fenómeno de la inmigración, del desarrollo de la cirugía corneal y del abuso de antibióticos y corticoides tópicos (1). El diagnóstico etiológico y el tratamiento precoz, junto a un estrecho seguimiento son fundamentales para lograr un pronóstico visual favorable en estos pacientes.
Presentamos el caso de una queratitis infecciosa atípica que no se ajustaba al patrón morfológico del agente bacteriano causal identificado bacteriológicamente y que, no obstante, respondió al tratamiento de forma favorable.
CASO CLÍNICO
Varón de 33 años de edad de origen ecuato-guineano que acude al Servicio de Urgencias por dolor ocular y visión borrosa con su ojo derecho, de varios días de evolución. El paciente no presentaba antecedentes médicos ni oftalmológicos de interés, ni clínica sistémica y achacaba su cuadro a la entrada de una mosca en dicho ojo 4 días antes. No era portador de lentes de contacto.
En la exploración ocular presentaba agudeza visual de percepción y proyección de luz con su ojo derecho. La motilidad ocular extrínseca e intrínseca eran normales. Mostraba un intenso edema palpebral, y en polo anterior hiperemia mixta, edema corneal marcado y una úlcera corneal paracentral, profunda, de color grisáceo y aspecto abscesificado. En cámara anterior se observaba un ligero nivel de hipopión, sin Seidel ni signos de perforación. El fondo de ojo no pudo ser valorado por la opacidad corneal. La exploración del ojo izquierdo fue normal (fig. 1).

Fig. 1: Aspecto de la úlcera corneal antes de pautar
tratamiento. Se aprecia el aspecto abscesificado y la presencia de hipopión.
Se tomaron muestras para cultivo, estudio microbiológico y antibiograma mediante raspado del lecho ulceroso y de las secreciones del saco conjuntival inferior. Se inició tratamiento empírico con midriáticos, antibióticos tópicos (Tobramicina y Lomefloxacino) y sistémicos (Ciprofloxacino oral) y se solicitó la preparación de colirios reforzados de Vancomicina y Ceftazidima.
A partir del tercer día de tratamiento comenzaron a aparecer filamentos blanquecinos en el lecho ulceroso visibles con lámpara de hendidura. Ante la sospecha de queratitis micótica se tomaron nuevas muestras de dichos filamentos para cultivo y estudio microbiológico, añadiéndose al tratamiento un antifúngico (Voriconazol tópico) (fig. 2).
![]()
Fig. 2: A. Úlcera corneal a los 5 días de tratamiento en la
que se aprecian filamentos en lecho ulceroso. B. Detalle de los filamentos.
El estudio microbiológico identificó una bacteria, Pseudomonas aeruginosa, tanto en las muestras iniciales del lecho ulceroso y fondo de saco conjuntival, como en las enviadas posteriormente tras la aparición de los filamentos. Los estudios para hongos resultaron negativos en todas las muestras citadas anteriormente.
Se ajustó el tratamiento antibiótico, tópico y sistémico, según el resultado del antibiograma, quedando el paciente con un colirio reforzado de Ceftazidima (cada 4 horas), de Lomefloxacino (cada 4 horas) y Ciprofloxacino oral (1 comprimido de 750 mg / 12h). Ante la aparente ausencia de micosis se suspendió el Voriconazol tópico.
El paciente fue mejorando durante el primer mes de su queratitis y la úlcera corneal disminuyendo paulatinamente de tamaño hasta que cicatrizó completamente a los dos meses de tratamiento. Durante el proceso se realizó la limpieza de los filamentos el lecho ulceroso primero diariamente, luego cada 3 días y posteriormente cada semana hasta conseguir la reepitelización completa (fig. 3).
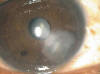
Fig. 3: Leucoma periférico que no afecta eje visual a los 3
meses de seguimiento.
A los 3 meses el paciente se encontraba asintomático, presentando un leucoma periférico residual, sin afectación del eje visual, y una agudeza visual normal de 10/10.
DISCUSIÓN
Ante una úlcera corneal que, al tercer día de tratamiento antibiótico, presenta filamentos en su lecho, el diagnóstico diferencial debería plantearse entre las siguientes etiologías:
Queratitis fúngica.
Queratitis bacteriana con sobreinfección fúngica.
Queratitis fúngica sobreinfectada con bacterias.
Queratitis por Nocardia spp.
Dada la clínica inicial que presentaba el paciente hasta el tercer día de seguimiento, nuestro diagnóstico de presunción giraba en torno a algún patógeno bacteriano agresivo, capaz de generar lesiones graves en un intervalo de tiempo corto. Al ser procedente de un país tropical y achacar su lesión a la entrada de un insecto en el ojo no descartábamos que pudiera tratarse de algún germen poco frecuente en nuestro medio.
Aunque la evolución del paciente fue buena con tratamiento antibiótico, la presencia de filamentos visibles con lámpara de hendidura en lecho ulceroso planteaba serias dudas con respecto al agente responsable.
En efecto, la producción de filamentos no es característica de las queratitis bacterianas, por lo que su aparición, al tercer día del tratamiento empírico, nos obligó a sospechar una queratitis fúngica primaria o la sobreinfección por hongos de una queratitis bacteriana, procediendo a tomar nuevas muestras para estudio microbiológico.
Hasta más de 70 especies de hongos han sido detectadas como agentes causales de patología corneal. La mayoría de las queratitis son producidas por Cándida, Aspergillus, Fusarium spp, Acremonium y Penicillium. Otros hongos menos frecuentes causantes de queratitis son los dermatiáceos (Curvularia, Alternaria y Bipolares). Frecuentemente suelen producirse en áreas rurales y estar precedidas por un traumatismo ocular.
En países tropicales hasta una de cada tres queratitis purulentas son causadas por hongos. Sus manifestaciones clínicas incluyen úlceras de evolución tórpida, edema perilesional, necrosis estromal, absceso corneal, hipopión, placas endoteliales, fibrina en cámara anterior y otros hallazgos inespecíficos. En los límites de la ulceración se pueden apreciar imágenes de aspecto lineal con ramificaciones similares a hifas, que corresponden al crecimiento del hongo. El epitelio suprayacente puede estar sobreelevado o intacto (1,2).
Nuestro paciente negaba el antecedente de traumatismo ocular y asociaba la aparición de su patología a la entrada de un insecto en el ojo. Se han descrito queratitis micóticas por este mecanismo en la literatura. Hongos como Metarhizium anisopliae (3) o Paecilomyces farinosus (4) presentes habitualmente en la superficie de los insectos han sido implicados en la patogenia de úlceras corneales traumáticas, datos que podían reforzar la sospecha de una afectación corneal fúngica. En ningún momento se evidenciaron tampoco signos de infección parasitaria en el ojo del paciente.
Aún cuando los resultados de los cultivos sean negativos como fue en nuestro caso, no se puede descartar con seguridad un hongo como agente causal, ya que en muchas ocasiones el diagnóstico microbiológico de las queratitis fúngicas es complicado. El cultivo se realiza en agar sangre, agar chocolate, medio de Saboreaud sin cicloheximida o caldo de tioglicolato. Si bien determinados hongos como Cándida, Fusarium y Aspergillus tienen un período de crecimiento rápido (5-7 días), existen otras variedades (dimórficos y muchas especies filamentosas) en las que el crecimiento es mucho más lento obligando a mantener la muestra hasta 3-4 semanas para alcanzar resultados (1,2). Otros métodos diagnósticos son la microscopía confocal y la reacción en cadena de la polimerasa (PCR) (5,6), no siempre fácilmente disponibles. Por tanto, para descartar la presencia de hongos de crecimiento más lento las muestras deben permanecer en estudio durante al menos un mes, período de tiempo excesivo para aplicar un tratamiento etiológico. Solamente ante la alta sospecha de una queratitis micótica, en base a los signos clínicos, estaría justificado el uso empírico de antifúngicos como primera medida terapéutica.
En este caso aunque la clínica del paciente y la mejoría con el tratamiento aplicado inicialmente parecen confirmar la responsabilidad de la Pseudomonas aeruginosa hallada en las muestras, no creemos, sin embargo, que la producción de los filamentos haya sido causada por éste germen. De hecho, de no ser por esta evolución atípica, el diagnóstico microbiológico hubiese coincidido plenamente con nuestro diagnóstico clínico de sospecha.
La Pseudomonas aeruginosa es un bacilo gram-negativo oportunista cuya virulencia es debida a la producción de enzimas y toxinas extracelulares. Clínicamente se manifiesta con úlceras periféricas o paracentrales muy superficiales, de evolución rápida, llegando a alcanzar en menos de 24 horas dos veces su tamaño, pudiendo provocar una perforación ocular en 2-5 días. Suelen producir un infiltrado estromal denso y secreción mucopurulenta amarillo-verdosa, pudiendo evolucionar hasta abscesos corneales profundos con hipópion asociado. Al igual que otros gram-negativos es característica la aparición de necrosis, pliegues del estroma corneal posterior, así como placas endoteliales y edema circundante con pérdida de la transparencia corneal de aspecto grisáceo, en «vidrio deslustrado», en las regiones adyacentes a la úlcera. Las formas severas son capaces de producir endoftalmitis y perforación en cualquier momento de la evolución, incluso tras períodos de mejoría clínica y sintomática. Las formas benignas que evolucionan favorablemente pueden también dejar como secuela leucomas más o menos densos, con riesgo de compromiso del eje visual (7,8).
La presencia de Pseudomonas en el segundo cultivo realizado, a partir de la muestra tomada de los filamentos del lecho ulceroso, no ayudó a aclarar las dudas planteadas. Teniendo en cuenta que el tratamiento antibiótico de amplio espectro que se aplicó inicialmente al paciente cubría Pseudomonas aeruginosa, según demostró el correspondiente antibiograma, la evolución más lógica hubiese sido la ausencia de gérmenes en el cultivo de los filamentos y la identificación de un hongo suponiendo que fuera el causante, o la negatividad de ambos tipos de agentes, tanto bacterias como hongos, si el laboratorio no hubiera sido capaz de detectarlos.
No hemos hallado en la literatura la descripción de una úlcera corneal de origen bacteriano con filamentos en su lecho, por lo que persiste la duda de que la de nuestro paciente fuera debida exclusivamente a Pseudomonas aeruginosa. El papel de esta bacteria podría, por consiguiente, limitarse a una sobreinfección, dado su marcado carácter oportunista, o bien ser la causante primitiva de una úlcera corneal que luego se sobreinfectó con otro germen no filiado. Los estudios que comparan las manifestaciones clínicas de queratitis bacterianas y fúngicas han demostrado que es muy difícil diferenciar morfológicamente estas dos entidades, dejando una puerta abierta a la duda (9).
Un ejemplo de lo citado es el género Nocardia. Estos gérmenes que durante mucho tiempo fueron considerados como hongos patógenos, actualmente se clasifican dentro de las bacterias gram positivas. Las queratitis y úlceras corneales por Nocardia suelen ser indistinguibles de las fúngicas, aunque su curso es más lento e indolente. El antecedente de traumatismo con materia vegetal es frecuente, al igual que en éstas. Las especies de Nocardia han demostrado sensibilidad in vitro al ciprofloxacino y a la vancomicina, siendo su tratamiento de elección las sulfonamidas. El diagnóstico es complicado por la alta variedad de morfologías que pueden adoptar al ser cultivadas. Los cultivos se realizan en medios habituales y el crecimiento suele ser rápido, entre las 48 y 72 horas (10,11).
La teórica sensibilidad de las especies Nocardia al tratamiento de amplio espectro administrado al paciente y el curso clínico favorable con y sin tratamiento antifúngico, tampoco permiten descartar la posibilidad de sobreinfección por este germen, aunque solo de forma teórica y más remota.
El uso de técnicas de laboratorio es de extrema importancia en el diagnóstico etiológico de una queratitis infecciosa y en su tratamiento. En nuestro caso los estudios microbiológicos no fueron capaces de identificar el supuesto agente patógeno productor de filamentos y la buena evolución del paciente nos hizo desistir de realizar exámenes complementarios más específicos, por lo que puede concluirse que se ha tratado de una úlcera corneal con características clínicas y morfológicas de micótica pero con diagnóstico microbiológico de bacteriana y que, tratada como tal, ha evolucionado favorablemente hasta su curación, sin llegar a conocer con seguridad la existencia de otro agente causal.
BIBLIOGRAFÍA
Sedó S, Iribarne Y, Fossas M, Vendrell C, Orti F. Queratitis fúngica: Annals d´Oftalmologia 2003; 11 168-175.
Leck AK, Thomas PA, Hagan M, Kaliamurthy J, Ackuaku E, John M, Newman MJ, Codjoe FS, Opintan JA, Kalavathy CM, Essuman V, Jesudasan CA, Johnson GJ. Aetiology of suppurative corneal ulcers in Ghana and south India, and epidemiology of fungal keratitis. Br J Ophthalmol 2002; 86(11): 1211-1215.
Jani BR, Rinaldi MG, Reinhart WJ. An unusual case of fungal keratitis: Metarrhizium anisopliae. Cornea. 2001; 20(7): 765-768.
Gonawardena SA, Ranasinghe KP, Arseculeratne SN, Seimon CR, Ajello L. Survey of mycotic and bacterial keratitis in Sri Lanka. Mycopathologia. 1994; 127(2): 77-81.
Avunduk AM, Beuerman RW, Varnell ED, Kaufman HE. Confocal microscopy of Aspergillus fumigatus keratitis. Br J Ophthalmol 2004; 88(6): 849; author reply 849-50.
Gaudio PA, Gopinathan U, Sangwan V, Hughes TE. Polymerase chain reaction based detection of fungi in infected corneas. Br. J Ophthalmol 2002; 86(7): 755-760.
Bourcier T, Thomas F, Borderie V, Chaumeil C, Laroche L. Bacterial keratitis: predisposing factors, clinical and microbiological review of 300 cases. Br J Ophthalmol 2003; 87(7): 805-806.
Fernández del Cotero JN, Velarde JI, Gutiérrez C, Rolón L. Mala interpretación del uso diario de lentes de contacto de reemplazo frecuente en paciente con absceso corneal por Pseudomonas. Rev Esp Contact 2005; 12: 75-78.
Alonso EC, Rosa RH, Miller D. Fungal keratitis. En: Krachmer JH, Mannis MJ, Holland EJ, eds, Cornea. Philadelphia, PA, Elsevier Mosby, 2005; 1101-1113.
Perry HD, Nauheim JS, Donnefeld ED. Nocardia asteroids keratitis presenting as a persistent epithelial defect. Cornea 1989; 8: 41-4.
Sridhar MS, Gopinathan U, Garg P, Sharma S, Rao GN. Ocular nocardia infections with special emphasis on the cornea. Surv Ophthalmol. 2001; 45(5): 361-378.