TOMA DE DECISIONES EN OFTALMOLOGÍA
Protocolo diagnóstico y terapéutico ante una queratitis neurotrófica
SAINZ DE LA MAZA MT1
1 Médico Adjunto Consultor. Instituto Clínico de Oftalmología (ICOF). Hospital Clínico de Barcelona. Barcelona.
CONCEPTO
La queratitis neurotrófica es una enfermedad degenerativa caracterizada por una sensibilidad corneal disminuída. Ello hace que la córnea sea más susceptible al traumatismo y que disminuya la lágrima refleja. La desepitelización puede dar lugar a una ulceración, infección, e incluso perforación.
FISIOPATOLOGÍA
El factor común es la hipoestesia corneal. Los nervios sensitivos ejercen una influencia trófica en el epitelio corneal. Sus mediadores, tales como la acetilcolina, la sustancia P, y el péptido relacionado con el gen de la calcitonina han demostrado aumentar la proliferación de células epiteliales corneales in vitro. La hipoestesia corneal (denervación) da lugar a un metabolismo celular disminuido, una permeabilidad aumentada, una disminución de los niveles de acetilcolina, y una disminución de la mitosis celular.
FRECUENCIA
En EEUU, de 40.000 a 60.000 casos de herpes zoster oftálmico que ocurren cada año, 50% tienen afectación ocular. De ellos, 16% tienen algún grado de queratitis neurotrófica.
MORBILIDAD
-
Visión borrosa secundaria a la irregularidad epitelial, la neovascularización, o la cicatrización corneal.
-
Infección secundaria en los defectos epiteliales.
-
Perforación corneal por la ulceración estromal.
HISTORIA CLÍNICA
Se debe realizar una historia médica y quirúrgica de los antecedentes personales que incluyan especialmente los siguientes aspectos:
-
Traumatismo accidental o quirúrgico del nervio trigémino, cirugía ocular tipo queratoplastia penetrante, o tratamiento refractivo con LASIK, que puede haber dañado los nervios ciliares.
-
Historia previa de infección herpética ocular o herpes zóster oftálmico.
-
Diabetes mellitus.
-
Uso de medicaciones tópicas, incluidas el abuso de anestésicos tópicos o AINEs tópicos.
-
Uso de lentes de contacto.
-
Exposición a contaminantes químicos (humos).
EXPLORACIÓN FÍSICA
Debe incluir:
– Exploración nervios craneales:
-
Una anormalidad pupilar puede indicar una patología de la órbita intrazonal o del seno cavernoso o puede revelar una pupila de Adie.
-
La disfunción de los nervios craneales III, IV, y VI puede indicar un aneurisma o una patología del seno cavernoso.
-
La disfunción de los nervios craneales VII y VIII puede indicar un neurinoma del acústico o un traumatismo tras su resección.
– Exploración externa:
-
La función del nervio craneal VII debe ser evaluada no sólo para localizar la causa de la hipoestesia sino para saber su valor pronóstico. El cierre palpebral deficiente promueve la exposición y puede favorecer la progresión.
-
La presencia de cicatrices post-cirugía, quemaduras químicas, o quemaduras térmicas puede dar pistas sobre la causa de la hipoestesia.
-
El ectropión, el lagoftalmos o la oftalmopatía tiroidea aumentan el riesgo de progresión.
– Exploración de la superficie ocular:
-
La película lagrimal.
-
Sensibilidad corneal. La punta de un algodón o el canto de un pañuelo de papel es útil. El estesiómetro de Cochet-Bonnet consiste en un filamento de nylon que toca la córnea. Dicho filamento puede alargarse y acortarse hasta diferentes longitudes hasta que el paciente dice que lo ha notado. Cuanto más corto sea el filamento que nota el paciente, menos sensible es la córnea.
-
La exploración con lámpara de hendidura puede revelar las causas de hipoestesia corneal. Ello incluye una enfermedad herpética epitelial, una cicatriz estromal por infección previa herpética, unos nervios corneales engrosados por lepra, una atrofia de iris por una infección herpética previa o una reacción celular de cámara anterior por una queratouveitis herpética.
-
La clasificación de Mackie es la siguiente:
- Estadío 1:
Tinción de rosa de bengala en la conjuntiva palpebral inferior.
BUT disminuido.
Viscosidad moco aumentada.
Queratitis punteada superficial.
- Estadío 2:
Defecto epitelial, usualmente oval y en la córnea superior.
Defecto rodeado de un borde de epitelio suelto.
Los bordes pueden quedar algo enrollados.
.dema estromal con pliegues en la membrana de Descemet.
A veces se asocia con reacción celular en la cámara anterior.
- Estadío 3:
Lisis estromal.
Perforación.
– Exploración del fondo de ojo:
-
El edema del nervio óptico o la palidez papilar puede indicar una lesión orbitaria o una lesión retro-orbitaria. La retinopatía diabética demostrará la existencia de una diabetes.
-
Las cicatrices post-fotocoagulación panretiniana pueden indicar daño celular ciliar.
ETIOLOGÍA
Se incluyen las causas que diminuyan la sensibilidad corneal. Las más comunes son las infecciones herpéticas de la córnea, la cirugía por la neuralgia del trigémino, y la cirugía por el neurinoma del acústico
-
Infección: herpes simple, herpes zoster, lepra.
-
Parálisis V par: cirugía por neuralgia del trigémino, neurinoma del acústico, aneurismas, traumatismo facial, congénita, disautonomía familiar (sd. Riley-Day), sd Goldenhar-Gorlin, sd Mobius, hipoestesia familiar corneal.
-
Medicaciones tópicas: anestésicos, timolol, betaxolol, sulfacetamida, diclofenaco sódico, ketorolaco.
-
Distrofias corneales: lattice, granular.
-
Enf. sistémicas: diabetes mellitus, deficiencia vitamina A, esclerosis múltiple.
-
Yatrogénicas: lentes de contacto, traumatismo de los nervios ciliares por tratamiento láser o qurirúrgico, incisiones corneales, LASIK.
-
Tóxico: quemaduras químicas, exposición humos.
DIAGNÓSTICO DIFERENCIAL
-
Queratitis ulcerativa postoperatoria.
-
Síndrome de ojo seco.
-
Herpes simple o zoster.
-
Queratitis bacteriana.
-
Queratopatía por exposición.
ANATOMÍA PATOLÓGICA
-
Adelgazamiento de la capa epitelial corneal.
-
Glicógeno células epiteliales disminuído.
-
Ausencia microvilli células epiteliales.
-
Enema intracelular de las células epiteliales.
-
Áreas de lámina basal anormal.
-
Densidad de células caliciformes disminuída en conjuntiva.
TRATAMIENTO
– Estadío 1:
-
Lubricación tópica sin conservantes (lágrimas, geles, pomadas) ± suero autólogo.
-
Suspender terapias tópicas crónicas que puedan disminuir la sensibilidad o que contengan conservantes (timolol, betaxolol, sulfacetamida, diclofenaco, ketorolaco).
-
Lente de contacto.
– Estadío 2:
-
Todo lo anterior.
-
Suero autólogo o plasma rico en factores regeneradores o sangre del cordón umbilical (figs. 1 y 2).
-
Oclusión puntos lagrimales (fig. 2).
-
Tarsorrafia lateral (fig. 2).
-
Inyección toxina botulínica.
![]()
Fig. 1. Queratitis neurotrófica por infección virus herpes zoster. Antes (A) y
después (B) del tratamiento con colirio de suero autólogo al 50% cada 3 horas.
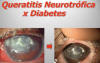
Fig. 2. Queratitis neurotrófica por diabetes en estadío 3. Tras cauterización
ambos puntos lagrimales, colirio de suero autólogo al 50% cada 3 horas y
tarsorrafia lateral permanente se observa mejoría de la queratitis neurotrófica.
– Estadío 3:
-
Todo lo anterior.
-
Transplante multicapa de membrana amniótica (± tarsorrafia).
-
Recubrimiento conjuntival (efectivo pero mal resultado cosmético y visual).
-
Puede intentarse tarsorrafia + suero autólogo + tetraciclinas sistémicas.
-
Pegamento cianoacrilato con lente de contacto terapéutica (para perforación inminente menor de 2 mm).
-
Queratoplastia lamelar o penetrante (para perforación inminente mayor de 2 mm) ± tarsorrafia ± transplante de membrana amniótica.
– Medicaciones a evitar:
-
Esteroides tópicos pueden aumentar la actividad de la colagenasa y el adelgazamiento corneal.
-
AINEs tópicos no han demostrado ningún beneficio en la regeneración tisular y diclofenaco y ketorolaco pueden disminuir la sensibilidad corneal.
– Futuros tratamientos:
-
NGF ha demostrado beneficio en estadío 3.
-
El inhibidor aldosa reductasa CT-112, ha demostrado revertir la morfología anormal de las células epiteliales corneales y aumentar la sensibilidad corneal
-
El pindolol tópico ha demostrado beneficio en los defectos epiteliales en los ratones.