SEMINARIO DE CASOS CLÍNICOS
Infiltración retiniana como primera manifestación de afectación del sistema nervioso central en la leucemia linfoblástica aguda
BAYO CALDUCH P1, SANZ ROJAS LF2, SERRA SEGARRA MA1
Servicio de Oftalmología. Hospital Clínico
Universitario de Valencia.
1 Facultativo Especialista de Área.
2 Licenciado en Medicina.
RESUMEN
Introducción: La leucemia linfoblástica aguda (LLA) es una neoplasia originada en la médula ósea que afecta a varones en edad puberal, siendo la de estirpe B la más frecuente. Las manifestaciones oculares pueden clasificarse en: manifestaciones primarias debidas a infiltración directa de las estructuras oculares por células blásticas, y manifestaciones secundarias, debidas a las alteraciones hematológicas producidas por las leucemias o secundarias al tratamiento quimioterápico.
Caso Clínico: Varón de 15 años de edad que, dos meses después de ser diagnosticado de LLA-B común de alto riesgo y tras ser sometido al segundo bloque de consolidación de su tratamiento quimioterápico con profilaxis del sistema nervioso central (SNC), acude a urgencias por visión borrosa en el ojo izquierdo (OI). En la exploración oftalmológica presenta una agudeza visual (AV) de 1 en ojo derecho (OD) y 0,7 en OI. La OCT demuestra la presencia de múltiples focos de líquido subrretiniano subfoveal en ambos ojos, sospechoso de infiltración leucémica del SNC. Tras el inicio del tratamiento de reinducción, la AV de ambos ojos cae drásticamente a 0,2, apreciándose multitud de hemorragias intrarretinianas dispersas, exudados algodonosos y un edema de papila progresivamente más manifiesto, hallazgos que no mejoran a pesar del tratamiento quimioterápico intensivo, falleciendo el paciente.
Palabras clave: infiltración leucémica, leucemia aguda linfoblástica, alteraciones oculares, tomografía de coherencia óptica.
INTRODUCCIÓN
La leucemia linfoblástica aguda (LLA) es una neoplasia originada en la médula ósea que afecta fundamentalmente a adultos jóvenes, por lo general varones, siendo la de estirpe B la más frecuente (1). Las manifestaciones oculares pueden clasificarse en: manifestaciones primarias por infiltración directa de las estructuras oculares por células blásticas, y manifestaciones secundarias debidas por un lado a las alteraciones hematológicas producidas por las leucemias como la retinopatía leucémica, la retinopatía hiperleucocitaria aguda o la retinopatía isquémica proliferante periférica. Por otro lado, podemos encontrar también manifestaciones secundarias al tratamiento, como infecciones oportunistas, toxicidad directa de quimioterápicos o complicaciones secundarias al transplante de médula ósea (2).
Las lesiones que se observan en el fondo de ojo de pacientes con enfermedades hematológicas no son específicas. El daño ocular puede ser la manifestación inicial de la enfermedad sistémica (3). Las alteraciones en el fondo de ojo por leucemia fueron descritas por primera vez por Liebreich en 1863, denominándola retinitis leucémica (4). En los niños, la retinopatía leucémica, definida como la presencia de hemorragias intrarretinianas, hemorragias de centro blanco y exudados algodonosos, es menos frecuente que en los adultos porque sus vasos son más sanos y el proceso es agudo. La tromobocitopenia contribuye a la formación de hemorragias intrarretinianas, relacionadas también con el hematocrito (5). La retina puede mostrar además manchas algodonosas, desprendimiento exudativo o una variante de retinopatía serosa central.
La supervivencia a los cinco años en pacientes con enfermedad leucémica y manifestaciones oftalmológicas es menor que en aquellos que no las presentan, por lo tanto, la presencia de éstas puede ser un factor que acorte dicha supervivencia (3).
CASO CLÍNICO
Se presenta el caso de un varón de 15 años de edad que acude a urgencias por visión borrosa en el ojo izquierdo (OI) de reciente aparición. El paciente había sido diagnosticado hacía dos meses de Leucemia Linfoblástica Aguda tipo B común de alto riesgo y sometido al segundo bloque de consolidación de su tratamiento quimioterápico según protocolo LAL-AR2003 (Vincristina, Dexametasona, Ciclofosfamida, L-Asparraginasa y Mitoxantrone) con profilaxis del sistema nervioso central (SNC) con quimioterapia triple intratecal con Metotrexato, Ara-C e Hidrocortisona, con evolución favorable según su oncólogo y correcta eliminación del Metotrexate.
En la exploración oftalmológica destacaba una agudeza visual (AV) de 1 en el ojo derecho (OD) y 0,7 en el OI. El polo posterior resultaba sospechoso de infiltración leucémica del SNC al observarse una hemorragia prerretiniana dependiente de la arcada temporal superior y una coloración atigrada del polo posterior (fig. 1), siendo la retina periférica aparentemente normal. En la OCT de ambos ojos destacaba la presencia en el polo posterior de múltiples focos de líquido subrretiniano con desprendimiento neurosensorial, predominantemente subfoveal (figs. 2 y 3). Inicia entonces el tercer bloque de consolidación, tras la realización de punción lumbar (PL) que resulta negativa. Escasos días después, una nueva PL revela la presencia de células blásticas en líquido cefalorraquídeo (LCR).
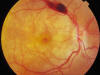
Fig. 1: Imagen del polo posterior en el
momento del diagnóstico.
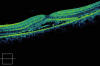
Fig. 2: Imagen inicial de OCT del ojo
derecho en el momento del diagnóstico.
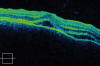
Fig. 3: Imagen inicial de OCT del ojo
izquierdo en el momento del diagnóstico.
Aparecen además unas lesiones nodulares en la calota, en el área forntoparietal izquierda, induradas, no dolorosas, que se biopsian, objetivándose en el análisis anatomopatológico, infiltración masiva por células blásticas, concordante con recaída extramedular de su LAL-B.
En la RM no se apreciaron alteraciones morfológicas, cambios de señal o captaciones anómalas de contraste que sugiriesen proceso infiltrativo o alguna patología derivada de su enfermedad. En el TAC torácico no se observaron masas ni nódulos pulmonares.
Ante una recaída de su LAL-B común con afectación del SNC, médula ósea y cutánea, durante el tratamiento de consolidación, se decide la suspensión de la administración del tercer bloque de consolidación e inicio de tratamiento de reinducción según el esquema FLAG-ida con posterior transplante alogénico de progenitores hematopoyéticos de sangre periférica de un hermano HLA-idéntico. El tratamiento de la recaída en SNC se realiza con Citarabina intratecal.
Tras el inicio del tratamiento, la AV de ambos ojos cae drásticamente a 0,2, apreciándose multitud de hemorragias intrarretinianas dispersas, exudados algodonosos y un edema de papila progresivamente más manifiesto (figs. 4 y 5), hallazgos que no mejoran a pesar del tratamiento quimioterápico intensivo.
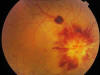
Fig. 4: Retinografía del ojo derecho que
muestra el edema de papila manifiesto.
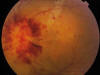
Fig. 5: Retinografía del ojo izquierdo
mostrando gran edema de papila.
Doce días después, el paciente inicia clínica de cefalea holocraneal sin focalidad neurológica seguida de un deterioro neurológico progresivo resultante en fallecimiento del paciente en las siguientes 24 horas.
DISCUSIÓN
La afectación ocular representa una importante localización en niños con leucemia aguda debido a la rica vascularización de este órgano. Se ha descrito infiltración de las distintas estructuras del ojo. Siendo la retina y la coroides las localizaciones características (6). Sin embargo, la clínica ocular en estos pacientes puede ser muy variable (conjuntivitis, hifema, proptosis, hemorragias retinianas, desprendimiento de retina, etc.) (7) y se ve cada vez con más frecuencia, debido al aumento de la esperanza de vida en estos pacientes gracias a la utilización de agentes quimioterápicos cada vez más efectivos (8). Dicha clínica puede deberse tanto a la enfermedad hematológica como a los efectos secundarios del tratamiento de la misma.
La infiltración leucémica de la coroides es muy frecuente desde el punto de vista anatómico, infiltración que interfiere con el aporte sanguíneo al epitelio pigmentario de la retina, produciendo pequeñas áreas localizadas de disrupción. La afectación coroidea clínica es difícilmente detectable, precisando en ocasiones la realización de angiografía fluoresceínica y ultrasonografía. En estos casos, la OCT es de especial relevancia para la detección temprana de infiltración retiniana inapreciable oftalmoscópicamente.
En el caso del paciente que nos ocupa es posible observar la concurrencia de la sintomatología secundaria a la infiltración leucémica directa de la coroides en forma de acumulación parcheada de líquido subrretiniano de predominio subfoveal, con la llamada retinitis leucémica definida como la presencia de hemorragias intrarretinianas, exudados algodonosos y hemorragias de centro blanco, relacionadas con el hematocrito y en particular, con la trombocitopenia (4).
La recidiva tras una remisión completa empeora mucho el pronóstico, presentando una alta mortalidad, por lo que la rapidez en el diagnóstico y comienzo de la quimioterapia sistémica puede preservar la agudeza visual de estos pacientes y, sobre todo, la vida.
CONCLUSIONES
La infiltración retiniana puede aparecer como un signo aislado y precoz de una recaída extramedular en las LLA, precediendo incluso a los hallazgos en el LCR. Es importante la realización de controles oftalmológicos completos y periódicos a estos pacientes, especialmente si presentan clínica visual, que permitan una detección más temprana de la recidiva y una instauración precoz del tratamiento. En dichos controles, la OCT resulta de especial utilidad.
BIBLIOGRAFÍA
-
Ribera Santasusana JM, Ortega Aramburu J, Sierra Gil J, Sanz Alonso MA, Rozman C. Leucemias agudas. Farreras Rozman. Volumen II 1695-1699. Mosby 1995.
-
Marín J, Saavedra S, Sanz M, Díaz-Llopis M. Manifestaciones oftalmológicas de las enfermedades generales. LXXVII Ponencia Oficial de la Sociedad Española de Oftalmología 2001; Capítulo VII.2.1. Leucemias.
-
Schachat AP, Markowitz JA, Guyer DR. Ophthalmic Manifestations of Leukemia. Arch Ophthalmol 1989; 107: 697-700.
-
Guyer DR. Leukemic Retinopathy. Ophthalmology 1989; 96: 860-864.
-
Duane TD. White centered hemorrhages: Their significance. Ophthalmology 1980; 87: 66-69.
-
Garrido CC, Mateos GM, Torres VM, López PJ. Infiltración de la cámara anterior ocular en un paciente con leucemia no linfoblástica aguda. An Esp Pediatr 2001; 55: 69-72.
-
Mayo GL, Carter JE, McKinnon SJ. Bilateral optic disk edema and blindness as initial presentation of acute lymphocytic leukemia. Am J Ophthalmol 2002; 134: 141-142.
-
Nikaido H, Mishima H, Ono H, Choshi K, Dohy H. Leukemic involvement of the optic nerve. Am J Ophthalmol 1988; 105: 294-298.