SEMINARIO DE CASOS CLÍNICOS
Utilización de injerto dermograso en el fracaso persistente de implantes orbitarios. A propósito de un caso
SANZ ROJAS LF1, BAYO CALDUCH P2, PÉREZ MESTRE D2
Servicio de Oftalmología. Hospital
Clínico Universitario de Valencia.
1 Licenciado en Medicina.
2 Facultativo Especialista de Área.
RESUMEN
Introducción: La evisceración del globo ocular es una cirugía ocular con una gran repercusión psicológica para el paciente. En el manejo de estos pacientes es de gran importancia el conjunto de maniobras que deben llevarse a cabo para asegurar un correcto resultado estético como el mantenimiento de la funcionalidad de los párpados, la conservación a largo plazo del volumen de la cavidad anoftálmica y la adaptación de lentes cosméticas.
Actualmente el injerto dermograso está indicado en alteraciones de los implantes orbitarios (exposición o extrusión), deformidades del surco superior, contracción del socket o como técnica combinada coincidiendo con la enucleación.
Caso Clínico: Se presenta el caso clínico de un paciente que a los 13 años sufrió una perforación de su ojo izquierdo (OI) secundaria a estallido de petardo. Fue eviscerado, implantándose una prótesis de cristal en dicho ojo. En los siguientes 8 años presentó sucesivas complicaciones relacionadas con la prótesis, decidiéndose la sustitución de la misma por una prótesis de hidroxiapatita. Diez años más tarde, acude por extrusión del implante, cuyo tratamiento conservador fracasa, por lo que se optó por recubrimiento con pericardio. En controles sucesivos se evidencia la presencia de un granuloma central y nueva extrusión de la prótesis. Debido a los múltiples fracasos terapéuticos se opta por realizar un injerto dermograso de zona glútea, con buenos resultados posteriores.
Palabras clave: Evisceración, cavidad anoftálmica, prótesis de hidroxiapatita, injerto dermograso.
INTRODUCCIÓN
La evisceración del globo ocular es una cirugía ocular con una gran repercusión psicológica para el paciente. En el manejo de estos pacientes es de gran importancia el conjunto de maniobras que deben llevarse a cabo para asegurar un correcto resultado estético como el mantenimiento de la funcionalidad de los párpados, la conservación a largo plazo del volumen de la cavidad anoftálmica y la adaptación de lentes cosméticas.
Se realizan dos tipos de evisceración de forma estándar: evisceración dejando la córnea en posición y evisceración con queratectomía. En menos del 5% de los casos se puede producir una exposición o extrusión del implante, aunque con las prótesis de hidroxiapatita se ha visto una incidencia mayor, cercana al 10%. Ésta puede ocurrir hasta varios años después de la enucleación y su causa no está bien establecida. En estos casos estaría indicado cambiar el implante por otro de menor tamaño o de un material distinto (1). Si a pesar de cambiar la prótesis no se logra corregir la exposición o extrusión, se puede intentar el parcheado con esclerótica, pericardio o con un injerto dermograso.
Actualmente los injertos dermograsos están indicados en alteraciones de los implantes orbitarios (exposición o extrusión), deformidades del surco superior, contracción del socket o como técnica combinada coincidiendo con la enucleación.
CASO CLÍNICO
Se presenta el caso clínico de un paciente que a los 13 años sufrió una perforación de su ojo izquierdo (OI) secundaria a estallido de petardo. Fue eviscerado, implantándose una prótesis de cristal en dicho ojo.
A los 4 años el paciente acude por molestias con su prótesis y se le diagnostica de un quiste de inclusión conjuntival, el cual fue extirpado quirúrgicamente. En los siguientes 4 años presentó dos rechazos de la prótesis por lo que, a pesar de la posibilidad de retracción muscular asociada a este tipo de maniobras, se decidió cambiar la prótesis de cristal por una de hidroxiapatita.
Diez años más tarde, acude por extrusión del implante, cuyo tratamiento conservador fracasa, por lo que se optó por recubrimiento con pericardio. En controles sucesivos se evidencia la presencia de un granuloma central con una ligera exposición de la prótesis. Se instaura tratamiento medico que logra cerrar totalmente la laceración conjuntival.
A los 6 meses el granuloma había crecido y sangrado, generándole al paciente molestias constantes debidas al roce. Se le aplica triamcinolona intralesional asociado a colirio antibiótico y pomada epitelizante. Al mes se observa nueva extrusión de la prótesis (fig. 1).
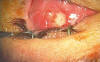
Fig. 1: Extrusión de la prótesis.
Debido a los múltiples rechazos terapéuticos se decide realizar un autoinjerto dermograso de zona glútea, con buenos resultados posteriores (fig. 2).
DISCUSIÓN
Diversos materiales se han desarrollado desde la primera implantación de una esfera de hidroxiapatita en 1985 en el manejo de la cavidad anoftálmica. La hidroxiapatita es un material biocompatible derivado de la estructura esquelética de un coral marino compuesto primariamente por carbonato de calcio que, tras someterse a un proceso químico, se logra una sustancia similar al hueso humano (2).
Existen diversos estudios que comparan los implantes porosos de hidroxiapatita versus los no porosos (acrílico, vidrio o silicona), donde concluyen una tasa mas alta de complicaciones en éstos últimos, tales como migración, extrusión e infección del socket. Sin embargo se observó una tasa más alta de deshicencia conjuntival en los implantes de hidroxiapatita (3).
Las mejoras en las técnicas quirúrgicas han propiciado una menor tasa de exposición de los implantes de hidroxiapatita (4). A su vez, un correcto posicionamiento del implante permite una satisfactoria movilidad funcional y muestra una tolerancia favorable sin evidencia de reacciones alérgicas (5).
Existe una actitud controvertida en cuanto al manejo de las pequeñas exposiciones del implante. Algunos prefieren intervenir rápidamente para reducir la pérdida de conjuntiva y cápsula de tenon, evitar la infección y evitar la proliferación de epitelio en la superficie del material. Sin embargo, otros autores han tenido buenos resultados con tratamiento médico asociado a una lente protectora que no traccione los fórnices conjuntivales (6). Asimismo, existen diferentes tipos de materiales para cubrir el defecto causado por la exposición del implante. En nuestro caso se realizó un recubrimiento con pericardio sin buenos resultados.
Se puede emplear esclerótica donante conservada en alcohol al 70% pero existe controversia por la posible transmisión de virus a partir de la misma. También es posible recubrirlo con materiales sintéticos tales como el politetrafluoroetileno, autoinjertos de mucosa o periostio del propio paciente.
El injerto dermograso autólogo representa una alternativa segura. No requiere esclera preservada y no existe el riesgo de transmisión de virus y priones como en la esclera preservada en alcohol. No se conocen casos de extrusiones tardías, por lo que es especialmente útil en pacientes jóvenes con órbitas complicadas (7).
En un reciente estudio sobre injertos dermograsos no se observaron mayores complicaciones, revelando una reducción del 20 al 40% del grosor del injerto en los 3 meses del postoperatorio. Debido a esta retracción de la grasa es muy importante corregir el volumen en exceso. Se evidenció una epitelización total del injerto entre las 6 y 8 semanas (8).
CONCLUSIONES
Los injertos dermograsos representan una alternativa segura y eficaz a los implantes orbitarios. Debido a sus excelentes resultados cosméticos y funcionales, se recomienda su uso en casos de órbitas complicadas con fracasos persistentes de implantes orbitarios previos.
BIBLIOGRAFÍA
-
Nerad JA. Cirugía oculoplástica. Los requisitos en Oftalmología. Madrid: Ediciones Harcourt, 2001.
-
Norda AG, Meyer-Rusenberg HW.