SEMINARIO DE CASOS CLÍNICOS
Coroidopatía ampiginosa: evolución a los 7 años
GARCÍA BEN E1, GORDÓN BOLAÑOS C1, MACÍAS MOLINERO L1
Complejo Asistencial Universitario
de Burgos. Hospital Divino Valles. Servicio de oftalmología.
1 Licenciado en medicina y cirugía. Facultativo especialista de área.
RESUMEN
Introducción: La coroiditis ampiginosa es una variante atípica de la coroiditis serpiginosa (CS).Es una enfermedad inflamatoria bilateral aunque asimétrica de etiología desconocida, curso crónico, recurrente y cuyo comienzo asienta en la retina periférica.
Caso clínico: Paciente de 36 años que refiere fosfenos en ojo izquierdo(OI) de 10 días de evolución. La agudeza visual (AV) inicial del OI era de 0,8. Oftalmoscopicamente se observa una lesión blanco amarillenta subretiniana temporal a mácula que fue evolucionando hacia la región peripapilar preservando la región foveal. Se instauro tratamiento con corticosteroides y ciclosporina durante un año. Tras 7 años de seguimiento su afectación es unilateral, con AV de la unidad sin signos de membrana neovascular coroidea.
INTRODUCCIÓN
La coroiditis ampiginosa es una forma atípica de coroidopatia sergininosa (CS), aunque algunos autores la consideran un híbrido entre esta y la epiteliopatia pigmentaria placoide multifocal posterior aguda (EPPMPA).
CASO CLÍNICO
Mujer de 33 años de edad que acude a urgencias refiriendo fosfenos de 10 días de evolución. Entre sus antecedentes destacaba un eritema nodoso y una primoinfección por herpes simple.
La AV del OD 1 y del OI 0,8. La biomicroscopía era normal en los dos ojos. En el estudio oftalmoscopico del OI se observaban lesiones de aspecto blanco-amarillento temporales a mácula siendo el OD normal (fig. 1).
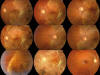
Fig. 1: Lésion subretiniana
blanco-amarillenta. Crecimiento en 5 meses.
El estudio angiografico mostró lesiones de avance hipofluorescentes en tiempos precoces e hiperfluorescencia tardía sin hallazgos de neovascularizacion subretiniana (fig. 2). Se prescribe tratamiento con corticoides 1mg/kg/día. La analítica y serología descartaron patología orgánica.
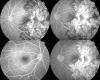
Fig. 2: Áreas hipofluorescentes en
el angiograma precoz e hiperfluorescentes en tiempos tardíos.
El HLA DR B1 15 fue positivo y el HLA DR 1 16 y HLA B 7 negativo, el antígeno del Factor de Von Willebrand en plasma estaba dentro de los limites normales.
En los sucesivos meses desde el inicio del cuadro se observo una progresión de las lesiones hacia las arcadas temporales superior e inferior, alcanzando progresivamente la zona peripapilar manteniéndose la zona macular preservada dejando como secuelas placas atróficas corioretinianas en su evolución (fig. 3).
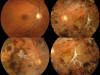
Fig. 3: Lesiones pigmentadas con
preservación macular. Ojo adelfo sin alteraciones.
Ante la sospecha diagnostica de una CS atípica se asocio al tratamiento inicial con corticoides, ciclosporina 5 mg/kg/día durante 1 año. Se controlo la tensión arterial y la función renal.
La tomografía de coherencia óptica (OCT) revelaba zonas hiperreflectantes correspondientes a las cicatrices sin edema macular (fig. 4).
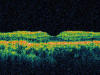
Fig. 4: Zonas hiperreflectantes sin
edema macular en la OCT.
Tras 7 años de seguimiento su afectación es unilateral con AV de 1 en ambos ojos, sin signos de neovascularización (fig. 5).
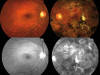
Fig. 5: Evolución a los 7 años.
DISCUSIÓN
Aunque de etiología desconocida, la CS y su variante atípica se han relacionado con las infecciones virales (1,2).
La coroiditis serpiginosa (CS) también denominada coroidopatia helicoidal geográfica peripapilar constituye menos del 5% de las uveítis posteriores (3).
Es un proceso inflamatorio que afecta inicialmente al complejo epitelio pigmentario-coriocapilar y secundariamente a la retina. No existe predilección por sexo o raza, aunque en algunas series predominan los varones (4).
Es bilateral aunque asimétrica, de curso crónico y recurrente.
Lim (5) clasifica las formas de presentación dependiendo de su localización inicial en peripapilar o clásica (80%), macular (5,9%) y atípica o ampiginosa. Independientemente del tipo, la enfermedad cursa con lesiones subretinianas de color blanco cremoso que se resuelven dejando una atrofia del epitelio pigmentario y coriocapilar. En la forma clásica las lesiones se inician en la región peripapilar progresando centrífugamente y resolviéndose en 6-8 semanas. En la forma macular las lesiones comienzan en la macula siendo las de peor pronostico visual y de mayor riesgo de desarrollar neovascularizacion coroidea como complicación. En la variante atípica o ampiginosa su comienzo es en la región periférica bien de forma aislada o multifocal. Lyness y Bird la describieron como una forma recurrente de epiteliopatia placoide posterior multifocal aguda (EPPMA) que recordaba a una CS por su bilateralidad, por su comportamiento durante la angiografía fluoresceinica y las alteraciones finales del epitelio pigmentario (EP) con la única diferencia de la naturaleza multifocal de las lesiones, al no ser extensiones de una lesión antigua.
CONCLUSIÓN
Las formas atípicas de este cuadro abren un diagnostico diferencial amplio con otras entidades como la EPPMPA fundamentalmente.
La evolución clínica de la EPPMPA cursa con lesiones placoides blanco-amarillentas multifocales , con raras recurrencias , bien es cierto que se resuelven espontáneamente conservando una buena AV como en este caso.
Cabe pensar también en una epitelitis aguda como diagnostico, aunque esta suele asentar en la zona macular y sus recidivas son infrecuentes.
Todo este conjunto de patologías cursan con clínica de comienzo y patrones angiográficos similares.
Podemos concluir afirmando que este cuadro podría ser una forma clínica diferente, que puede ser controlada de forma satisfactoria con la combinación de corticoides e inmunosupresores y que presenta una buena AV mantenida en el tiempo.
BIBLIOGRAFÍA
-
Priya K, Madhavan HN, Reisen BJ. Association of herpesviruses in the aqueous humor of patients with serpiginous choroiditis: a polymerase chain reaction-based study. Ocul Immunol Inflamm 2002 Vol 10: 253-261
-
Khalifa YM, Monahan PM, Acharya NR. Ampiginous choroiditis following quadrivalent human papilloma virus vaccine. Br J Ophthalmol 2010; 94: 137-9.
-
Chang JH, Wakefield D. Uveitis: a global perspective. Ocul Immunol Inflamm 10 2002; 263-279.
-
Laatikainen L, Erkkile H. A follow-up study on serpiginous choroiditis. Acta Ophthalmologica 1981; 59: 707-718.
-
Lim W, Ronald R, Buggage MA, Robert B. Serpiginous choroiditis. Surv Ophthalmol 2005 Vol 50: 231-244.