
Capítulo 7
RECONSTRUCCIÓN DEL CANTO MEDIAL
Ramón Medel Jiménez
Licenciado en Medicina
Departamento de Cirugía Oculoplástica
Instituto de Microcirugía Ocular de Barcelona (IMO)
Las características anatómicas y funcionales del canto medial hacen que la patología del mismo y su reconstrucción tengan un interés especial. Las lesiones de las estructuras que allí se encuentran, como el aparato lagrimal escretor o el tendón cantal medial (TCM), pueden comportar un transtorno funcional importante. Por otro lado, procesos relativamente benignos, como un carcinoma basocelular, pueden extenderse por simple crecimiento local hacia el aparato lagrimal, senos paranasales y hacia otras estructuras cercanas, dificultando su resección y agravando considerablemente su pronóstico. Por último, la reconstrucción del canto medial se ve dificultada por su localización en una depresión anatómica de difícil acceso.
Se puede encontrar patología muy variada en el canto medial, como la tumoral, alteraciones del TCM o el epicanto. En cada una de éstas, la actuación del cirujano será diferente.
RECONSTRUCCIÓN TUMORAL
La exéresis de tumores representa la primera causa de pérdida de sustancia del canto medial.
La extracción completa del tumor es un principio de la cirugía tumoral que debe respetarse en particular cuando el tumor asienta en el canto medial, debido a la proximidad de estructuras como el aparato lagrimal, el ala nasal o incluso los senos paranasales que pudieran ser invadidas, dificultando en ese caso la resección del tumor y aumentando la morbilidad del mismo. Excepcionalmente los tumores del canto medial pueden alcanzar la fosa craneal media con el resultado de muerte. Por tanto la exéresis tumoral debe ser completa antes de comenzar la reconstrucción.
Los tumores cutáneos suelen tener prolongaciones y raíces cutáneas no visibles. La extracción halo de tejido visualmente sano alrededor del tumor da una mayor probabilidad de incluir estas prolongaciones en la pieza operatoria (Fig. 7.1). Por esto, se requiere una gran precisión para marcar y extraer 4 mm de halo con el tumor. Ésta es una medida que incrementa considerablemente el tamańo del defecto que se produce, haciendo más difícil su reconstrucción.
Fig. 7.1. Examen histológico de un carcinoma basocelular con tinción de hematoxilina eosilina. Nótese a la izquierda de la pieza, la parte visible del tumor. En el centro de la pieza una de sus prolongaciones subcutáneas no visibles, y a la derecha, el margen quirúrgico no afectado por el tumor.El examen histológico de la pieza da la confirmación diagnóstica y la existencia o no de tumor en los márgenes de la pieza quirúrgica. Cuando se dispone de anatomía patológica peroperatoria se remite la pieza extraída junto con un esquema de la exacta ubicación de la misma para orientar al anatomopatólogo. Es útil, también marcar la pieza, mediante una sutura en una de sus caras. Con estas medidas, el anatomopatólogo podrá informar telefónicamente y localizarar exactamente el lugar donde se debe ampliar la resección en caso de que fuera necesario. Cuando no se dispone de estudios peroperatorios, una buena opción es aplicar en el defecto una pomada antibiótica y un apósito, difiriendo la reconstrucción 24 horas, hasta que se obtengan los resultados histológicos.
Técnicas quirúrgicas
Cuando el defecto es pequeńo (<5 mm de diámetro) se debe considerar siempre el cierre directo como primera opción terapéutica. Ya que es la técnica más sencilla y rápida. Además, los tumores cutáneos se suelen presentar en pacientes entre la 5.Ş y la 7.Ş década de la vida, siendo frecuente encontrar piel redundante en las proximidades del defecto, propia de la edad, por lo que se puede aproximar los bordes sin crear ninguna tensión.
Cuando la superficie a reconstruir es grande se utilizan colgajos cutáneos vascularizados y de injertos cutáneos libres.
El canto medial es una zona muy bien vascularizada lo cual favorece la buena aceptación de injertos cutáneos libres. Por esta razón es mejor cuando se injerta sobre un lecho de tejido subcutáneo cruento que cuando se hace directamente sobre el hueso. Con la utilización de injertos cutáneos libres se pueden cubrir defectos cutáneos muy amplios, lo que representa una ventaja sobre otras técnicas; pero sin embargo existe la posibilidad de producirse necrosis del tejido injertado, con más frecuentes en los injertos libres que con otras técnicas. Además, estéticamente, pueden haber diferencias entre la piel injertada y la de su alrededor, por eso se intenta utilizar piel con características similares a la del canto medial, siendo la elección la piel de otro párpado o de la zona retroauricular. La técnica quirúrgica no presenta variación con respecto a injertos de cualquier otra zona periocular, pero en el canto medial es útil el uso de suturas reabsorbibles para fijar el injerto a los tejidos subyacentes, especialmente al TCM, para preservar la depresión fisiológica del canto interno (Fig. 7.1').
Fig. 7.1'. Esquema gráfico de un injerto libre del canto medial. Es muy útil el uso de suturas reabsorbibles para fijar el injerto a planos subyacentes, y preservar la depresión fisiológica del canto medial.Los colgajos o flaps cutáneos vascularizados tienen la ventaja de utilizar tejido adyacente al defecto y por lo tanto de características similares, con lo que se consigue mejores resultados estéticos, además, se minimiza el riesgo de necrosis que se obtendría con la utilización de injertos libres.
Cuando el defecto del canto medial no es central, sino superior o inferior, es posible avanzar la piel del párpado superior o inferior sobre el mismo. Si el colgajo cutáneo no llega a cubrir totalmente el defecto, se deben utilizar los colgajos miocutáneos que permiten un mayor deslizamiento del tejido para cubrir el lecho, sin crear excesiva tensión (Fig. 7.2).
Fig. 7.2. En la imagen de la izquierda se observa el defecto cutáneo tras la resección de un tumor de canto medial inferior. En la imagen de la derecha, vemos el postoperatorio inmediato, tras realizar un colgajo miocutáneo por avanzamiento del párpado inferior.Para la reconstrucción de tumores del canto medial superior es recomendable la utilización del flap glavelar con el que se desliza la piel de la glavela para cubrir el canto medial superior, reconstruyendo la zona frontal mediante una técnica en V-Y (Fig. 7.3).
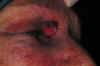

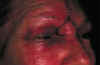
Fig. 7.3. En la izquierda se
observa la imagen operatoria, del lecho quirúrgico, tras la resección de un carcinoma
basocelular en el canto medial superior. En el centro, el deslizamiento del colgajo
glabelar que cubre el defecto, y en la parte derecha, el aspecto en el postoperatorio
inmediato, en el que se ha asociado un colgajo por avanzamiento del párpado superior al
flap glabelar, para cubrir totalmente el defecto.
Cuando los defectos son tan grandes no es posible cubrirlos mediante colgajos y/o injertos y no se encuentran afectados los párpados, se puede dejar que el tejido granule espontáneamente hasta repararlo por segunda intención. El aspecto de la piel después de la granulación espontánea es bastante similar a la piel circundante. Además, suele mantenerse la depresión propia del canto medial y las características del resto de las estructuras del ángulo cantal medial. La desventaja más importante de esta técnica es el largo proceso de curación, que suele durar algunas semanas. También el proceso de cicatrización puede hacer migrar el ángulo cantal medial tanto superior, inferior como medialmente. En ocasiones la granulación es escasa dando un canto interno más deprimido o bien sobreelevado cuando la granulación es excesiva. Por otro lado, podemos encontrar tejido de granulación conjuntival en el canto medial, que puede ser extraído fácilmente.
En los grandes defectos se deberán asociar varias de las técnicas comentadas (Figs. 7.3 y 7.3'), individualizando cada caso, en función de la localización del defecto, del tamańo y forma de éste y del tejido de que se disponga para la reconstrucción.
Fig. 7.3'. Colgajo glabelar asociado a colgajo cutáneo por avanzamiento del párpado inferior. De izquierda a derecha, se observa la imagen postoperatoria tras la exéresis tumoral, el resultado postquirúrgico inmediato y a los 3 meses de la cirugía. Nótese la conservación de la depresión fisiológica del canto medial.Cuando la lesión afecta al sistema de drenaje lagrimal, se intentará en la medida de lo posible, evitar un exéresis. Como las vías lagrimales son criorresistentes a 30·C y esta temperatura es letal para las células epiteliales, se puede utilizar la crioterapia para tratar pequeńos tumores pericanaliculares o asociarla a cirugía cuando los tumores son mayores. No obstante, si no fuera posible excluir el sistema lagrimal en la pieza operatoria, es preferible diferir la reconstrucción del drenaje lagrimal seis meses.
ALTERACIONES DEL TENDÓN CANTAL MEDIAL
La laxitud del tendón cantal medial (TCM) es la alteración más frecuente que encontramos en la clínica; la desinserción y la malposición del mismo son alteraciones menos habituales.
Laxitud del TCM
La laxitud del TCM constituye un componente más de la laxitud horizontal de los párpados, que es característica del ectropión del párpado inferior o del síndrome de flacidez palpebral.
Una maniobra que indica laxitud del TCM es la tracción lateral del párpado. Si se mide el recorrido del punto lagrimal con respecto al contrapuesto (superior versus inferior), el movimiento lateral del punto lagrimal de 1 a 1,5 mm es considerado como normal. Existe laxitud del TCM cuando se logra desplazarlo más allá de esta distancia, a veces, podemos llevar este punto lagrimal hasta debajo de la pupila, hablando en estos casos de desinserción del TCM.
El debilitamiento del fascículo anterior del TCM produce habitualmente una laxitud leve del TCM, pudiendo ser reparado mediante una plicatura del mismo, suturando la inserción nasal del TCM al reborde interno del tarso. Esta técnica, cuando se utiliza aisladamente, suele dejar el punto lagrimal ligeramente evertido. Así es una técnica ideal para utilizarse junto a otros procedimientos para la corrección de la laxitud horizontal y del ectropión del punto lagrimal.
Cuando también está afectado el fascículo posterior del TCM, la laxitud suele ser más importante, siendo la técnica de elección será la plicatura posterior del mismo, mediante una sutura no reabsorbible entre el tarso y el periosteo de la cresta lagrimal posterior.
Fig. 7.4. Diagrama esquemático de la posición normal del TCM. Se remarca el ángulo formado entre el fascículo anterior del TCM y su prolongación con el párpado inferior (a), y la posición normal del punto lagrimal inferior (b). Fig. 7.4'. Diagrama esquemático del TCM en el Sdr. del Centurión. La inserción ósea del fascículo anterior del TCM es más anterior, llevando las estructuras del canto medial hacia delante. Se pierde el ángulo entre el fascículo anterior del TCM y su prolongación con el párpado inferior (a'). El punto lagrimal inferior se proyecta anteriormente de b hasta b'.
Malposición del TCM
Sullivan y colaboradores describieron un grupo de pacientes jóvenes, en su mayoría varones, que presentaban epífora secundaria a un desplazamiento anterior idiopático del fascículo anterior del TCM. En estos pacientes debido a esta malposición del TCM se observaba el párpado inferior adelantado lejos del lago lagrimal. Las vías lagrimales permanecían permeables, existiendo un bloqueo funcional de la lágrima a nivel del canto medial, visible en la escintilografía.
Los autores llamaron a esta situación Síndrome del Centurión, este nombre es debido a que estos pacientes tienen un puente nasal muy desarrollado anteriormente y presentan un perfil que recuerda a las descripciones de los centuriones romanos.
Mediante la desinserción del fascículo anterior del TCM, se consigue la aposición normal del párpado inferior junto al globo ocular y del punto lagrimal junto al lago lagrimal, y por tanto la resolución de la epífora.
El Síndrome del Centurión tiene un tratamiento específico, sencillo, curativo y diferente al que requieren el resto de pacientes con epífora, por eso debe ser reconocido en la consulta clínica.
Fig. 7.5. En el Sdr. de Centurión hay un desplazamiento anterior de las estructuras del canto medial, que hace que exista una separación entre el párpado y el globo ocular. Fig. 7.5'. El mismo paciente de la figura 5, 3 meses después de la desinserción del fascículo anterior del TCM. Se observa una buena aposición párpado-globo que permite acercar el punto lagrimal inferior al lago lagrimal, favoreciendo el drenaje lagrimal.
RECONSTRUCCIÓN DEL EPICANTO
El epicanto es el pliegue cutáneo vertical a nivel del canto interno. Existen 4 tipos de pliegues epicánticos (Fig. 7.6):
Fig. 7.6. Los cuatro tipos de epicanto: a) supraciliar; b) palpebral; c) tarsal; d) inversus.1. E. Supratarsalis: el pliegue va desde la región de la ceja hasta la región del saco lagrimal.
2. E. Palpebralis: se dirige desde el párpado superior hasta el margen orbitario inferior.
3. E. Tarsalis: es una continuación interna del pliegue palpebral superior que va a morir en la piel del canto interno inferior. Se trata de una variante fisiológica de los párpados en pacientes de raza asiática.
4. E. Inversus: el pliegue va desde el párpado inferior hacia arriba, para cubrir parcialmente el canto interno, terminando en el párpado superior. Éste es el tipo de pliegue que suele presentarse en las anomalías congénitas, como ocurre en el Sdr. de Blefarofimosis.
El Sdr. de Blefarofimosis es una entidad congénita relacionada con una anomalía del cromosoma 3, que asocia diversas alteraciones faciales como fimosis palpebral (estrechamiento en la hendidura palpebral), ptosis bilateral, epicantus inversus y telecanto. Otras alteraciones menos frecuentes son el puente nasal poco desarrollado, anomalías del pabellón auricular, ectropión, así como infertilidad en algunas pacientes.
Existen muchas técnicas descritas para la corrección del epicanto. Clásicamente diversos autores desde Von Ammon en 1860, Khunt, Rogman en 1904 y posteriormente Callahan, Hughes, Roveda, etc., contribuyeron al desarrollo y perfeccionamiento de algunas ideas y procedimientos que han sido cruciales para el desarrollo de las técnicas más actuales. Verwey fue el primero en utilizar una plastia de V a Y en el canto interno para corregir el epicanto, técnica muy utilizada en la actualidad por su sencillez y buen resultado, tanto utilizada aisladamente como asociada a otras plastias (Fig. 7.7). Mustardé describió una técnica en la que se realizan unas plastias con un meticuloso juego de ángulos, que aunque compleja, muestra buenos resultados desde hace décadas (Fig. 7.7). Más recientemente, en 1989, Anderson describió la técnica de los 5 flaps en la que asocia una doble Z-plastia con un flap de V a Y con la que describe un menor grado de cicatrización postoperatoria (Fig. 7.8).
Fig. 7.7. Arriba, plastia en V-Y para la cirugía del epicanto. Abajo, técnica de Mustardé. Fig. 7.8. Técnica de los 5 flaps de Anderson.Todas estas técnicas no sólo consiguen modificar el epicanto, mejorando así la estética del paciente, sino que también permiten mejorar considerablemente el telecanto (Figs. 7.9 y 7.9'). Así técnicas mucho más agresivas y difíciles como el alambrado transnasal, descritas para el tratamiento del telecanto, sólo están indicadas en la actualidad en casos muy seleccionados.
Fig. 7.9. Imagen clínica de una paciente con Sdr. de blefarofimosis. La ptosis ha sido corregida mediante una suspensión al frontal con fascia lata autóloga, según la técnica de Crawford. Obsérvese el epicanto inverso y el telecantos propios de este síndrome. Fig. 7.9'. La misma paciente de la figura 9, 1 ańo después de la corrección del epicanto mediante una plastia en V-Y. Nótese la mejoría del telecanto después de la cirugía del epicanto.
BIBLIOGRAFÍA
1. Older JJ. Medial canthal reconstruction. In: Hornblass A: Oculoplastic, Orbital and reconstructive Surgery, vol. I. Baltimore: Williams & Wilkins, 1988; 651-658.
2. Collin JRO. Eyelid reconstruction and tumour management. In: Collin JRO: A manual of systematic eyelid surgery. 2nd ed. London:Churchill Livingstone 1989; 73-98.
3. Sullivan TJ, Whelham RAN, Collin JRO. Centuryon syndrome: Idiopathic anterior displacement of the medial canthus. Ophthalmology 1993; 100: 328-333.
4. Jones CA, Collin JRO. Blepharophimosis and its asociation with female infertility. Br J Ophthalmol 1984; 68: 533-534.
5. Small KW, et al. Blepharophimosis syndrome is linked to chromosome 3q. Human Molecular Genetics 1995; 4: 443-448.
6. Massry GG, Hornblass A. Replis épicanthaux. In: Adenis JP, Morax S:Pathologie orbito-palpébrale. Paris: Société Française d'Ophytalmologie et Masson, 1998; 92-105.
7. Anderson RL, Nowinski TS. The five flap technique for blepharophimosis. Arch Ophthalmol 1989; 107: 448-452.
8. Mowinski TS. Correction of telecanthus in the blepharophimosis syndrome. Int Ophthalmol Clin 1992; 32: 157-764.
9. Robinson TJ, Stranc MF. The anatomy of the medial canthal ligament. Br J Plast Surg 1970; 23: 1-7.
10. Mustardé JC. Congenital soft tissue deformities. II: Ophthalmic Plastic and Reconstructive Surg. CV Mosby, St. Louis 1987; 332-365.