CapŪtulo 9
PTOSIS POR DESINSERCI”N DE LA APONEUROSIS DEL ELEVADOR
Javier GarcŪa GarcŪa
Doctor en Medicina
Oftalmůlogo. ClŪnica Ntra. Sra. del Pilar. Zaragoza
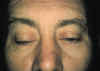
En un nķmero indeterminado de pacientes de edad avanzada con dermatocalasia, podemos observar un descenso del pŠrpado superior o ptosis palpebral secundaria a un debilitamiento progresivo de los retractores. La importancia de esta entidad radica en el reconocimiento preoperatorio de esta patologŪa y su posterior reparaciůn en el mismo acto quirķrgico de la blefaroplastia. Este tťrmino no debe prestarse a confusiůn con la "pseudoptosis", donde existe un importante componente de exceso de piel, estando el pŠrpado superior en su posiciůn anatůmica, es decir, a 1-2 mm del limbo esclerocorneal superior.
La fisiopatologŪa de este proceso estŠ relacionada Ūntimamente con las alteraciones anatůmicas localizadas en la aponeurosis (1), que representa la porciůn distal del mķsculo del elevador comprendida entre el ligamento de Whitnall y el tarso, donde disminuyen progresivamente el nķmero de fibras musculares. Se sospecha que existe una predisposiciůn familiar, aunque pueden influir ciertos factores precipitantes como la cirugŪa ocular (2) previa y procesos inflamatorios recurrentes.
Las ptosis de tipo involutivo aparecen en personas de mŠs de 60 aŮos de edad y se encuentran incluidas en el grupo de las denominadas ptosis aponeurůticas de la clasificaciůn mŠs reciente propuesta por Callahan y Beard (3). ClŪnicamente se reconocen por su tendencia a la bilateralidad, con funciones del elevador generalmente por encima de 8 mm y con una disminuciůn de la hendidura palpebral del pŠrpado ptůsico en la infraversiůn (Fig. 9.1), en contraposiciůn a las ptosis musculares, donde aparece un aumento de la misma. Tambiťn pueden acompaŮarse de otros signos: importante adelgazamiento palpebral que nos permite visualizar las estructuras anteriores del globo ocular y localizaciůn de un surco palpebral anormalmente alto (Fig. 9.2), debido a que se han perdido las inserciones tarsales, quedando el pŠrpado "sujetado" por sus inserciones mŠs anteriores (4).
Fig. 9.1. Ptosis de pŠrpado superior derecho: disminuciůn de la hendidura palpebral en infraversiůn. Fig. 9.2. Ptosis de pŠrpado superior derecho con surco palpebral elevado.Antes de la cirugŪa valoraremos fundamentalmente el grado de descenso palpebral, bilateralidad del proceso, funciůn del mķsculo elevador, estado del film lagrimal y del mķsculo de MŁller con fenilefrina, asŪ como la cantidad de exceso de piel, orbicular y grasa a extirpar. El abordaje transcutŠneo para la correcciůn quirķrgica de la ptosis nos ofrece la posibilidad de efectuar en el mismo acto quirķrgico una blefaroplastia acompaŮante, siendo recomendable, si lo precisa, cirugŪa bilateral para obtener resultados lo mŠs simťtricos posibles.
ANESTESIA
Previamente marcamos con un rotulador estťril toda la longitud del surco palpebral, teniendo presente que en los casos en que no se visualice, ťste debe ser lo mŠs simťtrico posible con el pŠrpado contralateral, o quedar situado en su posiciůn anatůmica, es decir, a 8-10 mm del borde libre. Con unas pinzas sin dientes valoramos el exceso de piel a extirpar entre el surco y la ceja, tomando como referencia un primer punto central, otro nasal y un ķltimo lateral. Una vez diseŮado el tamaŮo del colgajo cutŠneo, inyectamos debajo de la piel 2 cc de una mezcla anestťsica de bupivacaŪna y mepivacaŪna con vasoconstrictor, siendo aconsejable esperar diez minutos para el comienzo de su acciůn. Instilamos colirio de anestťsico en fondo de saco conjuntival e introducimos un protector corneal. En pacientes con un importante componente de nerviosismo o ansiedad puede efectuarse una sedaciůn muy ligera con fŠrmacos que no alteren el estado vigil, para permitirnos valorar la altura palpebral intraoperatoria.
INCISI”N
Con un bisturŪ de 15∑ comenzamos la incisiůn de la zona previamente marcada, cauterizando minuciosamente todos los puntos sangrantes. Continuaremos con una secciůn completa de piel y mķsculo orbicular de espesor total con unas tijeras Wescott o Stevens comenzando a nivel del surco palpebral. Esta maniobra se ve facilitada mediante la tracciůn inferior del pŠrpado mediante un punto de sutura a travťs del borde libre.
IDENTIFICACI”N DE LA APONEUROSIS
Una vez abierto el orbicular localizaremos el septum orbitario. Dos sencillas maniobras nos permitirŠn asegurarnos de que estamos en el plano correcto: la primera, realizar pequeŮas tracciones en sentido inferior; si corresponde al septum, apreciaremos una resistencia motivada por su inserciůn a la periůrbita. La segunda, si presionamos ligeramente el globo ocular a travťs del pŠrpado inferior se producirŠ una protusiůn de la grasa palpebral contenida por el septum.
Lo abrimos en toda su longitud con una incisiůn paralela al tarso, teniendo cuidado de no realizarla muy inferiormente, pues podemos lesionar inadvertidamente la aponeurosis. En ese momento se producirŠ un prolapso de la grasa palpebral, estructura que constituye un punto de referencia muy importante en esta cirugŪa, ya que se encuentra inmediatamente por encima de la aponeurosis (Fig. 9.3). Extirparemos la grasa (lipectomŪa) sobrante sin traccionarla en exceso, estando seguros de que no existen puntos sangrantes que puedan favorecer posteriormente la apariciůn de hemorragias orbitarias. Se recomienda comenzar la lipectomŪa de la grasa nasal, teniendo precauciůn de no lesionar la polea del oblicuo superior. El paquete de grasa central suele ser mŠs voluminoso, pero en ocasiones puede confundirnos con el lůbulo palpebral de la glŠndula lagrimal.
Fig. 9.3. Se visualiza el paquete de grasa palpebral, e inmediatamente por debajo de ťsta, se encuentra la aponeurosis del elevador.Con un retractor de Desmarres separamos en un plano superior lo que queda de grasa palpebral, localizŠndose la aponeurosis del elevador inmediatamente inferior a la misma y que adquiere un color blanco-grisŠceo con finos vasos sanguŪneos que discurren en direcciůn perpendicular al borde libre del tarso (Fig. 9.3). Tiene una longitud aproximada de 15-20 mm, siendo el ligamento de Whitnall (Fig. 9.4) el lŪmite superior anatůmico y de mŠxima resecciůn, motivo por el cual interesa identificar esta condensaciůn blanquecina con Ūntimas relaciones con la polea del oblicuo superior y la glŠndula lagrimal (5).
Fig. 9.4. Aponeurosis del elevador sujeta con forceps. En la parte superior se encuentra el ligamento de Whitnall (condensaciůn blanca por debajo de la grasa).Si planeamos un acortamiento, debemos liberar la aponeurosis de sus inserciones a nivel del tercio medio-inferior de la cara anterior del tarso mediante disecciůn roma, asŪ como en su plano posterior con el mķsculo de MŁller. Para respetar su integridad funcional nos serŠ muy ķtil inyectar una soluciůn salina con aguja muy fina en el plano postaponeurůtico a modo de una hidrodisecciůn (4), con lo que obtenemos un campo quirķrgico mŠs exangŁe al no lesionar la arcada vascular perifťrica, importante zona de anastomosis de vasos sanguŪneos dispuestos en este plano (3).
Hay que tener presente que pueden presentarse diversas alteraciones anatůmicas que nos pueden dificultar la cirugŪa. Una de las mŠs frecuentes es la desinserciůn de la aponeurosis (Fig. 9.5), entidad descrita en el aŮo 1975 y que revolucionů la fisiopatologŪa de las ptosis palpebrales (6). Se produce una "ruptura" en su punto mŠs dťbil, que normalmente se encuentra a unos 5 mm del borde tarsal superior, por debajo de su fusiůn con el septum (7,8). Otras aponeurosis muestran un importante componente infiltrativo de grasa que puede alcanzar el espacio retroaponeurůtico (9) e incluso el mķsculo elevador (11), lo que no sůlo nos dificulta su localizaciůn, sino que tambiťn nos impide obtener un buen resultado estťtico por una mayor incidencia de hipocorrecciones o hipercorrecciones temporales (fenůmeno de "desplazamiento tarsal") (12).
Fig. 9.5. Desinserciůn de la aponeurosis: entre ťsta y el borde superior del tarso se visualiza el mķsculo de MŁller y arcada vascular perifťrica.BasŠndose en estos hallazgos anatůmicos se pueden establecer dos diferentes mecanismos patogťnicos para este tipo de ptosis (12): en el primer grupo (pliegue supratarsal elevado y buena funciůn del elevador) la alteraciůn residirŪa en la misma aponeurosis, mientras que en el segundo el problema estarŪa localizado en el mķsculo elevador (proceso similar a una distrofia muscular). En este ķltimo grupo se puede objetivar en la exploraciůn un pliegue supratarsal normal, una funciůn del elevador algo disminuida, desplazamiento tarsal temporal, reducciůn de la funciůn lagrimal, aspecto voluminoso del pŠrpado superior y ptosis mŠs acentuada en el lado nasal. Aconsejan un abordaje anterior para optimizar los resultados, e incluso son partidarios de intentar una ligera hipocorrecciůn (por el problema de la hiposecreciůn). Para evitar el fenůmeno de desplazamiento tarsal se desplaza medialmente la aponeurosis cuando se sutura al tarso, modificando de esta manera los vectores de fuerza.
ALTURA PALPEBRAL. FORMACI”N DEL SURCO
Para cuantificar la resecciůn, situamos un punto central con sutura de Vicrylģ 5/0 entre la aponeurosis y el punto medio del tarso, a unos 2-3 mm de su borde superior, verificando que dicha sutura es de espesor parcial para no ocasionar lesiones corneales. Solicitamos al enfermo que se reincorpore en la mesa de quirůfano, pudiendo valorar el contorno palpebral y su altura final, intentando una pequeŮa hipercorrecciůn de 1 mm (Fig. 9.6). Una vez alcanzada la posiciůn deseada, aŮadimos otros dos puntos de sutura, uno temporal y otro nasal a unos 5 mm del central. El lŪmite superior de la resecciůn estarŪa delimitado por el ligamento de Whitnall, que puede ser el lugar de anclaje de las suturas en ciertas ptosis con mala funciůn del elevador (13).
Fig. 9.6. Contorno y altura palpebral intraoperatoria conseguida con sutura provisional.Desde el punto de vista cosmťtico es muy importante la formaciůn del surco supratarsal. Para ello situamos tres suturas de material absorbible entre el colgajo inferior del mķsculo orbicular y la aponeurosis del elevador (14). Posteriormente cerramos piel con sutura no absorbible de 6 ů 7/0 que retiramos a los 5 dŪas y ocluimos el ojo durante las primeras 24 horas. La altura final palpebral se valora a la semana del postoperatorio, momento en el que se recomienda una reintervenciůn si hay evidencia de una hipo o hipercorrecciůn manifiesta (15,16). Aunque entraŮa cierta dificultad tťcnica, algunos autores preconizan las suturas ajustables para evitar este tipo de complicaciones (17).
BIBLIOGRAFÕA
1. Anderson RL, Beard C. The levator aponeurosis: attachments and their clinical significance. Arch Ophthalmol 1977; 95: 1.437-1.441.
2. Paris GL, Quickert MH. Desinsertion of the aponeurosis of the elevator palpebrae superioris muscle after cataract extraction. Am J Ophthalmol 1976; 81: 337-340.
3. Callahan MA, Beard C. Beard's Ptosis. 4th ed. Birmingham: Aesculapius 1990.
4. Salcedo G, Salcedo M. Ptosis palpebral. Diagnůstico y tratamiento. 1™ ed. Mťjico: Editorial Laser, 1995.
5. Doxanas MT, Anderson RL. Clinical Orbital Anatomy. Baltimore, Madison:Williams & Wilkins 1984.
6. Jones LT, Quickert MH, Wobig JL. The cure of ptosis by aponeurotic repair. Arch Ophthalmol 1975; 93: 629-634.
7. GarcŪa J, Palomar A, Ascaso J et al. CirugŪa de la aponeurosis del elevador para la correcciůn de la ptosis involucional. Arch Soc Esp Oftalmo 1993; 65: 35-40.
8. Dortzbach RK, Sutula FC. Involutional blepharoptosis: a histopathologic study. Arch Ophthalmol 1980; 98: 2.045-2.049.
9. Bartley GB, Waller RB. Retroaponeurotic fat. Am J Ophthalmol 1989; 107: 301.
10. Shore JW, McCord CD Jr. Anatomic changes in involutional blepharoptosis. Am J Ophthalmol 1984; 98: 21-28.
11. Collin JRO. New concepts in the management of ptosis. Eye 1988; 2: 185-188.
12. Collin JRO. Involutional ptosis. Astral and New Zeal J Ophthalmol 1986; 14: 109-112.
13. Anderson RL, Jordan DR, Dutton JJ. Whitnall's sling for poor function ptosis. Arch Ophthalmol 1990; 108: 1.628-1.632.
14. Anderson RL, Dixon RS. Aponeurosis ptosis surgery. Arch Ophthalmol 1979; 97: 1.123-1.138.
15. Jordan DR, Anderson RL. A simple procedure for adjusting eyelid position after aponeurotic ptosis surgery. Arch Ophthalmol 1987; 105: 1.288-1.291.
16. GarcŪa GarcŪa J. Estudio de las variaciones anatůmicas de la aponeurosis del elevador y predictibilidad de los resultados en la cirugŪa de la ptosis palpebral. Zaragoza:Universidad de Zaragoza 1994, p. 274. Thesis doctoralis.
17. Berris CE. Adjustable sutures for the correction of adult-acquired ptosis. Opthalmic Plast Reconstr Surg 1988; 4: 171-173.